 |
Главная |
МЕТОДЫ ОПРЕДЕЛЕНИЯ ГРУПП КРОВИ В СИСТЕМЕ АВО
|
из
5.00
|
1.Определение групп крови по стандартным сывороткам. Термином группы крови обозначают иммунобиологические свойства крови, на основании которых кровь всех людей независимо от пола, возраста, расы и географической зоны можно разделить на строго определенные группы. В основе деления людей по группам крови системы АВО лежит феномен изогемагглютикации, т.е. способности сыворотки одних людей склеивать эритроциты других людей, изогемагглютикация происходит при встрече одноименных агглютининов и агглютиногенов (А и  ; В и
; В и  ). На основании наличия или отсутствия в крови человека одного или обоих агглютиногенов кровь человека подразделяется на 4 группы: О
). На основании наличия или отсутствия в крови человека одного или обоих агглютиногенов кровь человека подразделяется на 4 группы: О  (I). А
(I). А  (II). В
(II). В  (III). AВо (IV).
(III). AВо (IV).
Подготовительная работа;
1. Флаконы (ампулы) со стандартными сывороткам; двух серий каждой группы крови ставят в два маленьких штатива с тремя гнездами в каждом в следующем порядке: в левые гнезда сыворотки О  (I), в середине - сыворотки группы А
(I), в середине - сыворотки группы А  (II), в правые - сыворотки группы В
(II), в правые - сыворотки группы В  (III). Отдельно ставят в качестве дополнительного контроля сыворотку группы AВо (IV).
(III). Отдельно ставят в качестве дополнительного контроля сыворотку группы AВо (IV).
2. В отдельную пробирку наливают 5 мл изотонического раствора хлорида натрия.
3. Во флаконы (ампулы) опускают сухие чистые пипетки.
4. На пластинки (тарелке) надписывают фамилию и инициалы лица, у которого определяют группу крови, и обозначения стандартных сывороток: слева - О  (I) , в середине - А
(I) , в середине - А  (II), справа - В
(II), справа - В  (III).
(III).
Техника определения:
Под обозначениями сывороток накапывают на пластинку или тарелку по одной большой капле (0,1 мл) стандартных сывороток соответствующих групп. При этом используют стандартные сыворотки двух различных серий каждой группы (всего 6 капель), которые образуют два ряда по 3 капли в следующем порядке слева направо: О  (I). А
(I). А  (II). В
(II). В  (III). Сыворотку из флаконов (ампул) берут пипеткой, которую сейчас же после того, как из нее выпущена сыворотка, опускают в тот же флакон (ампулу), из которой она была взята.
(III). Сыворотку из флаконов (ампул) берут пипеткой, которую сейчас же после того, как из нее выпущена сыворотка, опускают в тот же флакон (ампулу), из которой она была взята.
Кожу пальца прокалывают стерильной иглой, затем исследуемую кровь по одной маленькой капле (соотношение крови и сыворотки 1/10), переносят сухой стеклянной палочкой на пластинку, каждую рядом с каплей стандартной сыворотки. Последовательно отдельными стеклянными палочками перемешивают кровь с сывороткой до тех пор, пока смеси не окрасятся в равномерно красный цвет.
После перемешивания крови с сывороткой пластинку (тарелку) покачивают. Если сыворотка пригодна, то уже через 15-25 секунд начинается агглютинация, становится она хорошо выраженной через 2 минуты, однако наблюдение следует вести до 5 минут ввиду более поздней агглютинации, например, с эритроцитами подгруппы А2. По мере наблюдения агглютинации (но не раньше, чем через 3 минуты) к каплям, где она произошла, нужно добавить по одной капле физраствора. Результат читается через 5 минут после этого.
Примечание; определение групп крови должно производиться при температуре +15+25°С.
Трактовка результатов:
Реакция агглютинации в каждой капле может быть оценена как положительная или отрицательная. При положительной (реакции) агглютинации происходит обесцвечивание сыворотки и проявление в каплях вначале мелких, затем крупных агглютинатов. При отрицательной реакции капли все время остаются равномерно окрашенные в красный цвет без признаков агглютинации эритроцитов. Результаты реакции с сыворотками одной и той же группы (двух серий) должны совпадать.
При оценке результатов определения группы крови могут быть получены следующие варианты:
а) стандартные сыворотки всех трех групп не вызывают агглютинации эритроцитов, Это указывает на то. что эритроциты не содержат агглютиногенов А и В, т.е. исследуемый образец крови относится к группе О (I);
б).стандартные сыворотки группы О  (I). В
(I). В  (III) агглютинировали эритроциты, а с сывороткой А
(III) агглютинировали эритроциты, а с сывороткой А  (II) агглютинации не наступило. Исследуемая кровь содержит агглютиноген А, т.е. принадлежит к группе А
(II) агглютинации не наступило. Исследуемая кровь содержит агглютиноген А, т.е. принадлежит к группе А  (II)
(II)
в) стандартные сыворотки О  (I), А
(I), А  (II) показывали положительную реакцию, а сыворотка В
(II) показывали положительную реакцию, а сыворотка В  (III) - отрицательную. Эритроциты испытуемого образца крови содержат агглютиноген В, т.е. относятся к группе В
(III) - отрицательную. Эритроциты испытуемого образца крови содержат агглютиноген В, т.е. относятся к группе В  (III);
(III);
г) стандартные сыворотки всех трех групп агглютинировали эритроциты. Исследуемая кровь содержит агглютиногены А и В, т.е. относится к группе АВо (IV). Однако для окончательного заключения необходимо провести контрольные исследования со стандартной сывороткой АВо (IV) группы. Отсутствие агглютинации с сывороткой АВо(IV) группы позволяет отнести кровь к четвертой группе.
II. Ошибки при определении группы крови
1. Слабая агглютинабильность эритроцитов, связанная с подгруппами крови. Это объясняется тем, что агглютиноген А, содержащийся в эритроцитах группы А (II) и АВ (IV) неоднороден и может быть представлен в виде двух подгрупп А1 и А2. Агглютиноген В таких различий не имеет. Эритроциты с агглютиногеном А1 отличаются от эритроцитов с агглютиногеном А2 более выраженной агглютинационной способностью по отношению к агглютининам  Среди лиц со II и IV группами крови подгруппа А2 выявляется у 12%.
Среди лиц со II и IV группами крови подгруппа А2 выявляется у 12%.
При этом у лиц с подгруппой А1 и А2 в сыворотке могут быть иррегулярные антитела – экстраагглютинины  . У лиц, имеющих группы А2(II) и А2В(IV), могут быть экстраагглютинины
. У лиц, имеющих группы А2(II) и А2В(IV), могут быть экстраагглютинины 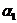 а А1(II) – и А1В (IV) – экстраагглютинины
а А1(II) – и А1В (IV) – экстраагглютинины  .
.
Из-за слабой агглютинабильности эритроцитов А2, недостаточной продолжительности наблюдения за реакцией кровь подгруппы А2  (II) может быть ошибочно отнесена к группе О
(II) может быть ошибочно отнесена к группе О  (I), а кровь подгруппы А2В
(I), а кровь подгруппы А2В  (IV) - к группе В
(IV) - к группе В  (III), что приведет к тяжелым последствиям при гемотрансфузии. Идентификацию подгруппы крови в таких случаях производят с помощью сывороток с экстраагглютининами
(III), что приведет к тяжелым последствиям при гемотрансфузии. Идентификацию подгруппы крови в таких случаях производят с помощью сывороток с экстраагглютининами  и
и  в институте переливания крови.
в институте переливания крови.
2.Неспецифическая агглютинация эритроцитов (аутоагглютинация, панагглютинация) - свойства сыворотки склеивать эритроциты всех других групп, в том числе и свои собственные. Она бывает при: I) сепсисе 2) хроническом бронхите; 3) болезни Рейно; 4)исследовании эритроцитов, которые сенсибилизированы тепловыми или холодовыми аутоантителами. Нередко аутоантитела настолько активны, что вызывают агглютинацию эритроцитов в пробирке сразу же после взятия крови (аутоагглютинация). В таких случаях перед определением группы крови эритроциты отмываются теплым изотоническим раствором//а NaCl +37 °С (при наличии холодовых или +50 С ( при наличии тепловых аутоантител). Если и после этого определить группу крови не удается, заключение о групповой принадлежности крови не выдают, а по жизненным показаниям переливают кровь 0(1) группы; 5) при инфицировании сыворотки.
3. Температурные условия. Сыворотки всех людей содержат некоторое количество холодовых агглютининов, которые при пониженных температурах выражают холодовую агглютинацию. Чтобы избежать этой ошибки, определение группы крови следует производить при температуре: +15+25°С.
4. Ошибки при нарушении соотношения крови и стандартной сыворотки 1:10 (метод малой капли крови). При избытке эритроцитов агглютинация может быть не замечена, а при недостатке эритроцитов - агглютинация происходит медленно.
5. Длительность наблюдения. Если сыворотка пригодна, то агглютинация начинается через 15-25 секунд, становится хорошо выраженной через 3 минуты, после этого добавляется I капля физраствора, и результат читается не раньше, чем через 5 минут.
6. Псевдоагглютинация - склеивание эритроцитов в виде монетных столбиков. Возникает в случаях, когда тарелку или пластинку ставят на стол, не производя ее покачивания. Чтобы избежать ошибки, необходимо пластинку или тарелку покачивать и добавлять к каждой пробе по I капле физиологического раствора.
7. Определение крови у новорожденных. У новорожденных агглютиногены А и В сформированы недостаточно , поэтому для определения групп крови следует использовать не обычные стандартные сыворотки с типом 1:16, а с более высокие титром изогемагглютининов .
8. Кровяные химеры - это пребывание в кровяном русле человека двух разновидностей антигенов. Различают: а) истинные (у гетерозиготных близнецов); б) трансфузионные кровяные химеры, когда больным многократно переливают эритроциты универсального донора, либо производят пересадку костного мозга.
Трансфузионные химеры после переливания крови быстро проходят, а истинные могут быть всю жизнь, так как половина эритроцитов относится к одной группе, а вторая - к другой. Им переливают кровь, не содержащую агглютиногенов, по отношению к которым у них могут быть агглютинины, для чего предварительно определяют у них групповые антитела  и
и  .
.
Показания к переливанию крови и кровезаменителей в травматологии и ВПХ;
1. Острая кровопотеря.
2. Шок II- III степени.
3. Операции на грудной полости.
4. Операции на брюшной полости.
5. Политравма.
6. Гнойная инфекция.
7. Анаэробная инфекция.
8. Обширные ожоги III-IV степени.
9. Комбинированные поражения.
Эритроцитарная масса (ЭМ) и аритроцитарная взвесь (ЭВ)
ЭМ получают из крови, заготовленной на различных консервантах. По внешнему виду отличается от крови лишь меньшим объемом плазмы над слоем эритроцитов. Она представляет собой концентрат эритроцитов с гематокритным числом 65-80%. ЭВ - это взвесь ЭП в ресуспензирующем растворе ЦОЛИПК. Приготавливается эритроцитарная взвесь следующим образом: после отстаивания крови при t +4°С и течение 1-2 дней плазма отсасывается, и через ту же иглу во флаконы вводят ресуспензируюший раствор. В отличие от цельной крови ЭМ содержит почти вдвое больше эритроцитов, и в то же время в ней значительно меньше цитрата натрия, аммония, белковых антигенов и антител. Показания к переливанию ЭМ:
1. Восполнение кровопотери при острых циркуляторных нарушениях при травме, операциях.
2. Постгеморрагические ишемии.
3. Гемотерапия больных с повышенной реактивностью и сенсибилизацией, если необходимости переливания крови не имеется.
4. Склонности к тромбозам, гиперкоагуляция.
Тромбоцитарная масса (ТМ)
Функция тромбоцитов - поддержание гемостаза благодаря их способности к адгезии, агрегации, освобождению свертывающих факторов и ретракции кровяного сгустка.
ТМ получают из консервированной крови. Тромбоциты, сохраняемые при комнатной температуре +22°С, пригодны для трансфузий в течение 7 часов. Хранение тромбоцитов при температуре +4°С укорачивает сроки их циркуляции и уменьшает приживаемость. Однако способность к агрегации у последних выражена больше, поэтому можно получить немедленный гемостатический эффект. В то же время хранение тромбоцитов при комнатной температуре не оказывает быстрого гемостатического эффекта, но они более жизнеспособны и циркулируют в русле 7-9 дней.
Показания к переливанию ТМ:
1. Тромбоцитопения или тромбоцитопатия.
2. Кровотечения во время операции или в послеоперационном периоде.
Методика переливания: внутривенно капельно. Подбор по системе АВО и резус-фактору, перекрестная проба на совместимость.
Лейкоцитарная масса (ЛМ)
Лейкоцитарная масса (ЛМ) -. это трансфузионная среда с высоким содержанием лейкоцитов с примесью эритроцитов, тромбоцитов, плазмы. Следует учесть что лейкоциты имеют большую склонность к адгезии и агрегации. Для переливания применяют ЛМ суточного хранения при t +4+6°С. Основная функция нейтрофилов и эозинофилов - фагоцитоз. Базофилы и эозинофилы обладают тромболитической активностью, лимфоциты - носители иммунологических свойств, ибо содержат значительное число антигенов.
Показания к переливанию ЛМ
1. Патологическое состояние с лейкопенией.
2. Тяжелая инфекция ран.
3 Сепсис.
Примечание: при переливании ЛМ необходимо учитывать группу крови в системе АВО и R-фактор, Вводить капельно внутривенно по 30-50 капель в минуту.
Заполнение системы для разового переливания крови и кровезаменителей:
1. Аппаратура для переливания крови:
а) Флаконы (емкостью 50, х00, 250, 450 и 500 мл);
б) пластмассовые мешки;
в)система для переливания крови.
2. Подготовка к переливанию:
а)проверить годность переливаемой среды и надежность герметизации флакона.
б)проверить герметичность упаковочного пакета, в котором хранится система для разового переливания крови и кровезаменителей (при вздутии пакета система не пригодна)
в) проверить срок годности системы который указан в левом нижнем углу упаковочного пакета
г) перемешать кровь во флаконе поворачивая его.
3. Заполнение системы:
а) вскрыть ножницами пластиковый пакет;
б) снять колпачок со свободной иглы (воздуховода) и после обработки резиновой пробки спиртом ввести иглу в нее до упора;
в) закрыть зажим, вращая кольцо к уэкой части его;
г) ввести в пробку бутылки иглу системы (ориентируясь по фильтру);
д) перевернуть бутылку вверх дном и закрепить в штативе;
е) установить фильтр капельницы в горизонтальное положение, открыть зажим, заполнить медленно капельницу до половины объема;
ж) закрыть зажим и установить капельницу вертикально;
з) открыть зажим и медленно полностью заполнить всю систему трансфузионной средой до полного вытеснения воздуха и появления капель из инъекционной иглы,
и) закрыть зажим;
к) проверить отсутствие воздуха в трубках устройства для переливания крови.
ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ
Иммобилизация (от латинского слова Immobilisatio – неподвижный) создание неподвижности (покоя) при различных повреждениях или заболеваниях.
Различают; иммобилизацию временную, или транспортную, и постоянную, или лечебную.
Транспортной иммобилизацией называется обездвиживание поврежденной части тела человека, обеспечивающее покой в поврежденном участке и близлежащих к нему суставах на срок, необходимый для эвакуации (транспортировки) пострадавшего с места происшествия до лечебного учреждения (этапа), в котором ему будет оказана квалифицированная или специализированная помощь.
Транспортная иммобилизация применяется при переломах костей, вывихах, обширных повреждениях мягких тканей, суставов, сухожилий, крупных нервных стволов, магистральных сосудов, при глубоких ожогах, синдроме длительного раздавливания, при наложенном жгуте и в случае развития газовой гангрены.
Цель транспортной иммобилизации – удержание отломков от дальнейшего смещения, обеспечение, неподвижности их, предупреждение ранений мягкихтканей, сосудов, нервов, внутренних органов, уменьшение болей, предотвращение развития шока и инфекции в ране, профилактика вторичного кровотечения, жировой эмболии и гнойной инфекции.
Транспортная иммобилизация осуществляется импровизированными или стандартными (табельными) шинами, реже - способом аутоиммобилизации.
Стандартные средства иммобилизации: шина Крамера, сетчатая шина, фанерная шина (рис. 12), шины Томаса, Дитерихса.

Наиболее часто употребляемые средства иммобилизации:
фанера, картон, доска, палка.
Аутоиммобилизация: рука к туловищу, нога к ноге (рис. 14).
Основные принципы и правила транспортной иммобилизации:
1) Применение транспортной иммобилизации должно быть возможно более ранним, т.е. при оказании первой помощи;
2) одежда и обувь на пострадавшем не должна препятствовать транспортной иммобилизации, которая осуществляется поверх нее;
3) при наличии раны ее следует закрыть асептической повязкой до наложения шины, для чего одежду рассекают (желательно по шву);
при кровотечении повязка должна быть давящей, но в такой степени, чтобы сохранился пульс на периферических артерия, нормальный цвет и температура кожных покровов; при обильном продолжающемся кровотечении накладывают жгут на 4-5 см выше раны (перелома), Жгут бинтами не закрывать! Совершенно необходимо обозначить в записке время наложения жгута (дата, часы, минуты);

4) при открытых переломах выступающие в рану концы костных отломков вправлять нельзя, т.к. это увеличивает микробное загрязнение раны;
5) если имеется угроза перфорации кожи костными отломками, производится частичное репонирование путем вытяжения конечности, после чего накладывается шина;
6) шина не должна оказывать сильного давления на мягкие ткани (особенно в области костных выступов, на которые накладывается вата, галстук, носовой платок, портянка и пр.), сдавливать крупные кровеносные сосуды и нервы;
7) при переломах длинных трубчатых гостей обязательно должны быть фиксированы минимум два смежных с поврежденными сегментами сустава;
8) конечность следует фиксировать по возможности в среднем физиологическом положении, при котором мышцы антогонисты в одинаковой степени расслаблены;
9) шины должны быть прочно фиксированы бинтами (ремнями, косынками, лямками) на всем протяжении;
10) в зимнее время травмированную конечность с наложенной шиной необходимо утеплять;
11) перед наложением иммобилизирующей повязки или шины пострадавшему необходимо ввести обезболивающее средство.
Техника транспортной иммобилизации
Повреждения лопатки и ключицы. Транспортная иммобилизация при этих повреждениях может осуществляться косынкой (рис.15), прибинтовыванием руки к туловищу (рис. 16), фиксацией ремнем или матерчатыми лямками, повязкой Дезо и лестничной или сетчатой шиной. Косынка может быть сделана из подручного материала или стандартная. При всех способах предплечье должно быть согнуто в локтевом суставе под прямым углом и прижато к туловищу, а кисти должна быть свободной. Обездвиживание достигается также путем подвешивания согнутой под прямым углом в локтевом суставе руки ремнем через шею и область лучезапястного сустава. Возможно прибинтовывание плеча к туловищу ремнем, лямкой, бинтом или подручным материалом. Иммобилизация перелома ключицы может быть осуществлена и восьмиобразно и повязкой (рис. 17) из косынки или широкого бинта. Достаточно широко пользуются для иммобилизации ключицы ватно-марлевыми кольцами (рис. 18), , которые одевают на верхнюю конечность и надплечье.


и стягивают на спине бинтом или резиновой трубкой. Внутренний диаметр кольца не должен превышать более чем на 2-3 см диаметр верхней конечности в месте перехода ее в плечевой пояс. Толщина ватно-марлевого жгута - не менее 5 см. Иммобилизацию восьмиобразной повязкой или кольцами дополняют подвешиванием руки на косынке.

Рис. 17 Фиксация ключицы восьмиобразной повязкой.

Рис.18 Фиксация ключицы ватно-марлевыми кольцами
Для иммобилизации шиной Крамера ее надо изогнуть на своем плече путем фиксации одного конца на здоровом надплечье с последующим изгибом через плечевой и локтевой суставы "больной" стороны. Таким образом, смоделированная шина накладывается на пораженную сторону больного от здорового надплечья, захватывая плечевой сустав, плечо, локтевой сустав и предплечье, и фиксируется мягкими бинтами. При наложении шины на кожные покровы ее следует предварительно обложить ватой, фиксируемой бинтами. Во всех случаях шина накладывается по задне-наружной поверхности поврежденной конечности от пястно-фаланговых сочленений до надплечья здоровой стороны при среднем положении между супинацией и пронацией предплечья и сгибании его под углом 90-100° в локтевом суставе.
Возможные ошибки;
1. Не подвешивает руку на косынке при иммобилизации кольцами или восьмиобразной повязкой и тем самым не устраняют последующее смещение отломков в силу тяжести конечности.
2. Ватно-марлевые кольца слишком большого диаметра, вследствие чего не создается необходимые вытяжение и фиксация плечевого пояса; кольца малого диаметра нарушают кровообращение в конечностях.
Повреждение плеча, плечевого и локтевого суставов
При повреждении плеча необходимо зафиксировать три сустава -плечевой, локтевой, лучезапястный и придать конечности положение, близкое к среднему физиологическому: отвести плечо на 20-30° и согнуть кпереди. Иммобилизацию можно осуществить, прибинтовав руку, согнутую в локтевом суставе до 90-100°, к туловищу с помощью матерчатых лямок, кусков одежды, ремнем или бинтами. При иммобилизации лестничной шиной ее моделируют (рис. 19), как и при переломах лопатки или ключицы, изгибая под прямым углом на уровне плечевого и локтевого суставов (рис. 20). Фиксируется шина бинтами , ремнями

и лямками иди подручным материалом, а к проксимальному концу ее привязываются тесемки длиной 70-80 см для последующего подвешивания дистального конца. Во время наложения шины пострадавший сидит. Перед наложением шины в подмышечную впадину подкладывают ватно-марлевый валик. Прибинтовывание шины следует начинать с кисти, оставляя свободными пальцы.
Возможные ошибки:
1. Шину моделируют не по размерам конечности пострадавшего.
2. Для предплечья сгибают короткий участок шины, и тогда кисть свисает с нее.
3. Проксимальный конец шины доходит только до лопатки, вследствие чего не достигается фиксация плечевого сустава.
4. Не отмоделирован изгиб шины для предупреждения давление на шейные позвонки.
5. Шину на уровне предплечья не изгибают в виде желоба.
6. Шину накладывают без подкладки, на тело.
7. В подмышечную впадину не помещают валик.
8.Под ладонь не подкладывают ватный валик.
9. Прибинтовывают не всю шину.
10.Забинтовывают пальцы, руку не подвешивают на косынке.
Повреждения предплечья
 Возможна иммобилизация косынкой, прибинтовывая предплечье к туловищу (рис 21),или фанерной шиной. Лестничную или сетчатую шины накладывают от верхней трети плеча до кончиков пальцев кисти с изгибом под прямым углом на уровне локтевого сустава и изгибом в виде желоба по всей длине для лучшего прилегания к предплечью и плечу. Перед наложением шины производится умеренное вытяжение за кисть по оси предплечья с противоупором в нижнюю треть плеча пострадавшего. Предплечье помешается на шину в положении среднем между супинацией и пронацией
Возможна иммобилизация косынкой, прибинтовывая предплечье к туловищу (рис 21),или фанерной шиной. Лестничную или сетчатую шины накладывают от верхней трети плеча до кончиков пальцев кисти с изгибом под прямым углом на уровне локтевого сустава и изгибом в виде желоба по всей длине для лучшего прилегания к предплечью и плечу. Перед наложением шины производится умеренное вытяжение за кисть по оси предплечья с противоупором в нижнюю треть плеча пострадавшего. Предплечье помешается на шину в положении среднем между супинацией и пронацией

(рис.22). В ладонь, обращенную к животу, вкладывают ватно-марлевый валик диаметром 8-10 см. На валике осуществляют тыльноесгибание кисти. В таком положении шину прибинтовывают и конечность подвешивают на косынке.
Возможные ошибки:
1. Моделирование шины без учета размеров конечности больного.
2. Не применяют мягкую подкладку под шину.
3. Не фиксируют два смежных сустава.
4. Кисть не фиксируют на шине в положении тыльного сгибания.
5. Пальцы зафиксированы в разогнутом положении.
6. Шина не изогнута в виде желоба.
7. Рука не подвешена на косынке.
Повреждения лучезапястного сустава, кисти и пальцев
Обычно используется фанерная (Рис.23) или лестничная шины (Рис.24) начинающиеся от локтевого сустава и заходящие за концы пальцев на 3-4 см. Предплечье укладывают на шину в положении пронации. Кисть фиксируется в положении небольшого тыльного сгибания, пальцы полусогнутыми с противопоставлением первого пальца. Для этого под ладонь подкладывают ватно-марлевый тампон (валик). Прибинтовывать шину лучше начиная с предплечья, перегибы бинта делают под шиной. На кисти циркулярные туры бинта проходят между первым и вторым пальцами. К валику на шине прибинтовывают только поврежденные пальцы. Предплечье подвешивают на косынке. Возможен вариант использования лестничной шины без валика, но с моделированием дистального конца так, чтобы придать кисти положение тыльного сгибания, полусогнув пальцы. При повреждениях одного пальца и отсутствии иммобилизирующих средств возможно прибинтовывание его к здоровому.


Возможные ошибки:
1. На шину не помещают ватный валик.
2. Шину не моделируют в виде желоба.
3.Шину накладывают по разгибательной поверхности предплечья.
4. Шина коротка, и кисть свисает.
5. Шина зафиксирована непрочно, сползает.
6. Рука не подвешена на косынке.
Повреждения бедра, тазобедренного и коленного суставов
Повреждения бедра, особенно огнестрельные, значительно чаще, чем повреждения других локализаций сопровождаются сильной болью и массивной кровопотерей, что приводит к травматическому шоку и раневой инфекции. Это определяет особую важность ранней и надежной иммобилизации при повреждениях бедра, тазобедренного и коленного суставов, а также верхней трети голени.
Транспортная шина из подручного материала (жерди, доски, палки и т.д.) должна зафиксировать тазобедренный и коленный суставы т.е. шины должны захватывать поясницу и голень. При отсутствии подручного материала можно прибегнуть к самому простому способу обездвиживания - прибинтовыванию поврежденой конечности к здоровой бинтами, ремнями, лямками.

Лучшей из имеющихся стандартных шин для иммобилизации бедра является шина Дитерихса (рис.25), обеспечивающая не только фиксацию но и вытяжение. Шина состоит из двух планок, на верхних концах которых имеются перекладины для упора в подмышечную и паховую область. Наружная (длинная) и внутренняя (короткая) планки состоят из двух половин, что позволяет удлинять или укорачивать шину. К внутренней планке на шарнирах прикрепляется деревянная дощечка с отверстием для скрепления дистального конца планов. Кроме того, имеется "подошва" и закрутка с двойным шнуром. Шнур накладывают следующим образом:
1. Боковые планки подгоняют по размерам конечности с упором в подмышечную и паховую области: так, чтобы свободные концы планок выступали за стопу на 10-15 см.
2. Приналожении шины на кожные покровы и костные выступы подкладываются ватные подушечки.
3. Деревянную "подошву" прибинтовывают к обуви или стопе. Накладывают боковые планки и закрепляют на груди ремнем, продетым через отверстия в планках, внизу боковые планки закрепляют поперечной дощечкой.
4. После прикрепления шины к туловищу приступают к вытяжению. Для этого двойной шнур, закрепленный на деревянной "подошве", пропускают через отверстие в поперечной дощечке и закручивают с помощью палочки.
5. Для предупреждения провисания конечности по задней поверхности бедра и голени накладывают фанерную или проволочную шину.
Если нет шины Дитерихса, иммобилизация осуществляется тремя длинными лестничными шинами (рис. 26). Заднюю моделируют по нижней конечности. Нижнюю часть шины, на 6-8 см длиннее стопы больного, сгибают под углом 30° и, отступая на 4 см от изгиба, длинную часть разгибают на 60°, создавая гнездо для пятки. Далее шину моделируют для икроножной области и выгибают по контуру коленного сустава и ягодичной области. Всю шину продольно изгибают в виде желоба и выстилают ватой, фиксируемой бинтом. Вторую шину размещают по внутренней поверхности конечности с упором в промежность, П-образно изгибают на уровне стопы с переходом на латеральную поверхность голени. Третью шину упирают в подмышечную область, проводят по наружной поверхности туловища, бедра и голени и связывают с концом внутренней шины. Все шины на всем протяжении прибинтовывают к туловищу и конечности.

Рис. 26 Иммобилизация лестничными шинами при повреждениях бедра, верхней трети голени, тазобедренного и коленного суставов
Возможные ошибки:
1. На костные выступы не подкладывают прокладки.
2. Иммобилизация без задней шины.
3. Слабо фиксируют "подошву", и она соскальзывает.
Повреждения голени и голеностопного сустава
Кроме прибинтовывания к здоровой конечности, могут быть использованы любые плоские твердые предметы достаточной длины. Их фиксируют вдоль поврежденной конечности бинтами, косынками, ремнями, носовыми платками, веревками и т.д. Обязательна фиксация коленного и голеностопного суставов, поэтому шины должны доходить до верхней трети бедра и захватывать стопу, фиксированную под углом 90 к голени.
Надежная иммобилизация достигается лестничными шинами (рис.27) задняя от верхней трети бедра и на 7-8 см дистальнее концов пальцев. Необходимо тщательно отмоделировать шину. Площадка для стопы перпендикулярна к остальной части шины. Обязательно "гнездо" для пятки, изгиб для икроножной мышцы и угол в 160° для коленного сустава. Боковые шины изгибают в виде буквы "П" или Т". Они фиксируют голень по бокам. При наложении иммобилизации предварительно производят вытяжение за пятку и передний отдел стопы по оси голени.
Возможные ошибки:
1. Иммобилизации только задней шиной.
2. Не фиксирован коленный и голеностопный суставы.
3. Костные выступы не защищены прокладками.
Повреждения стопы и пальцев
Стопе при повреждении ее заднего отдела придают положение подошвенного сгибания до 120°, коленный сустав сгибают до угла150-160°.
При повреждениях переднего отдела стопы ее фиксируют под углом 90°. Фиксация шинами до верхней трети голени. В связи с возможным отеком обувь перед иммобилизацией нужно снять.
Повреждения позвоночника
Иммобилизация при повреждениях позвоночника должна предупреждать смещение сломанных позвонков и не допускать сдавления спинного мозга или травматизации его во время транспортировки, а также не допускать повреждения сосудов и образования вне- и внутристволовых гематом. Поэтому иммобилизацию позвоночника следует осуществлять в положении умеренного разгибания его.
При повреждениях шейного отдела позвоночника на шею накладывают массивную ватно-марлевую повязку (рис 28),. картонно-ватный воротник Шанца; надежная фиксация шейного отдела позвоночника достигается иммобилизирующей повязкой Башмакова, состоящей из двух лестничных шин, накладываемых во взаимно-перпендикулярных плоскостях. При повреждениях грудного и поясничного отделов позвоночника больного укладывают на щит - любую жесткую плоскость - на спину и подкладывают небольшой валик в поясничном отделе. Возможно укладывание пострадавшего на живот, но при этом для предотвращения сгибания позвоночника под грудь и таз подкладывают валики из подручных средств (вещмешок, одеяло, скатка шинели).
 Возможные ошибки:
Возможные ошибки:
1. При иммобилизации и транспортировке не обеспечено умеренное разгибание позвоночника.
2. Ватно-марлевый воротник Шанца мал и не препятствует наклонам головы.
3. Пострадавший не фиксирован к щиту или носилкам.
 4. При укладывании пострадавшего на мягкие носилкина живот под грудь и таз не положены валики.
4. При укладывании пострадавшего на мягкие носилкина живот под грудь и таз не положены валики.
Повреждения таза
На месте происшествия широким бинтом, полотенцем циркулярно стягивают таз на уровне крыльев подвздошных костей. Пострадавшего укладывают на щит на спину. Обе ноги связывают между собой, а под коленными суставами помещают высокий валик в виде подушки (рис.29)

Воэможные ошибки;
1. Не наложена повязка, стягивающая таз.
2. Ноги не согнуты в коленных суставах.
3. Не зафиксирован подколенный валик.
НОВОКАИНОВЫЕ БЛОКАДЫ ПРИ ТРАВМАХ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА
Новокаиновая блокада - метод неспецифической патогенетической терапии, основанный на способности введенного в ткани раствора новокаина снимать сильное раздражение, возникающее в зоне патологического очага, и прерывать поток болевых импульсов.
Основными показаниями к применению новокаиновых блокад являются воспалительные процессы, нарушение тонуса мышц органов, патология, сопровождающаяся болевыми ощущениями (травмы, ранения, облитерирующий эндартериит. печеночная и почечная колики и др.)

Новокаиновые блокады производят в перевязочной с соблюдением требований асептики и антисептики. При подготовке к блокаде необходимо иметь:
- набор шприцов медицинских инъекционных типа "Рекорд" (2.5,10.20 мл) - по I
- иглы к шприцу (короткая и длинная) - 2
- пинцеты анатомический и хирургический - 2
- салфетки марлевые для обкладывания - 2
- шарики марлевые - 8
- стакан (банка) дня новокаина -1
- раствор новокаина
(0.25%; 0,5%; 1%;2%) -по 500 мл
- спирт 95% -20 мл
Перед проведением блокады раствор новокаина наливают в стерильную банку (стакан). Дополнительно для обработки кожи на месте предстоящего прокола необходимы спирт и настойка йода (йодонат или другой антисептик). Во избежание возможных ошибок растворы новокаина и антисептика следует наливать в сосуды разной формы и размера и хранить отдельно. Новокаин для блокад применяется в теплом виде.
Больного укладывают в положение удобное для проведения блокады, и обрабатывают кожу антисептиками. Надевают стерильные перчатки, обкладывают "операционное поле" стерильными салфетками и набирают в шприц из банки (стакана) раствор новокаина. Затем тонкой иглой внутрикожно вводят анестетик для создания желвака в виде ограниченного участка "лимонной корочки". Тонкую иглу меняют на длинную, которую проводят через желвак в ткани на необходимую глубину, все время предпосылая продвижению иглы раствор новокаина.
Периодически следует оттягивать поршень шприца в обратном направлении Для контроля - не попала ли игла в просвет сосуда или паренхиматозный орган. На заданном уровне вводят необходимое количество раствора новокаина. При п
|
из
5.00
|
Обсуждение в статье: МЕТОДЫ ОПРЕДЕЛЕНИЯ ГРУПП КРОВИ В СИСТЕМЕ АВО |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

