 |
Главная |
Измерение роста в положении стоя и сидя
|
из
5.00
|

При измерении роста сидя пациент садится на скамейку, касаясь вертикальной стойки ягодицами и межлопаточной областью.
Измерение роста в положении сидя при сопоставлении с другими продольными размерами дает представление о пропорциях тела. С помощью антропометра определяют и длину отдельных частей тела: верхней и нижней конечностей, длину туловища. Проводить эти измерения помогают принятые в антропологии анатомические точки на теле человека (см. рис. Антропометрические точки). Для определения любого продольного размера нужно знать расположение верхней и нижней антропометрических точек, ограничивающих данный размер. Разность между их высотой и составляет искомую величину.
Антропометрические точки
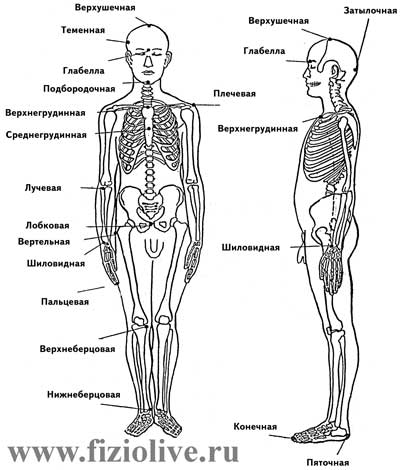
Длина тела может существенно изменяться под влиянием физических нагрузок. Так, в баскетболе, волейболе, прыжках в высоту и т.п. рост тела в длину ускоряется, в то время как при занятиях тяжелой атлетикой, спортивной гимнастикой, акробатикой — замедляется. Поэтому рост является ориентиром при отборе для занятий тем или иным видом спорта. Зная длину тела стоя и сидя, можно найти коэффициент пропорциональности (KП) тела.
KП = ((L1— L2) / 2) x 100
где: L1 — длина тела стоя, L2 — длина тела сидя.
В норме KП = 87—92%, у женщин он несколько ниже, чем у мужчин.
Масса тела определяется взвешиванием на рычажных медицинских весах. Масса тела суммарно выражает уровень развития костно-мышечного аппарата, подкожно-жирового слоя и внутренних органов.
Окружности головы, груди, плеча, бедра, голени измеряют сантиметровой лентой (см. рис. Измерение окружностей).
Измерение окружностей
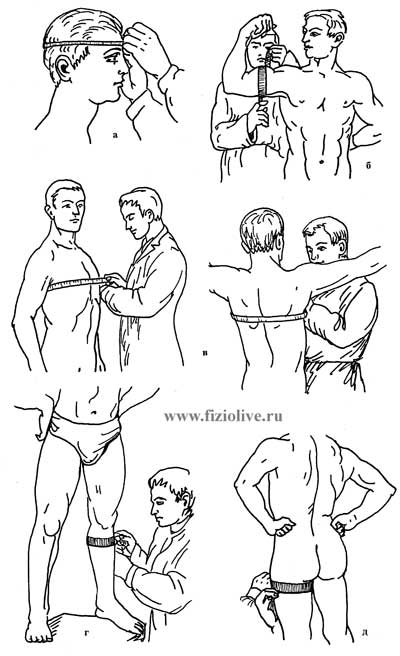
Измерение окружностей головы (а); плеча (б); груди (в); голени (г), бедра (д)
Исследования физического развития лиц, занимающихся физкультурой и спортом, имеют следующие задачи:
- оценка воздействия на организм систематических занятий физкультурой и спортом;
- отбор детей, подростков для занятий тем или иным видами спорта;
- контроль за формированием определенных особенностей физического развития у спортсменов на их пути от новичка до мастера спорта.
K настоящему времени разработано большое количество схем, шкал, типов, классификаций (В.В. Бунак, М.В. Черноруцкий, В.П. Чтецов и др.) для определения и характеристики общих размеров, пропорций тела, конституции и других соматических особенностей человека.
В последние годы появились оценочные индексы, выведенные путем сопоставления разных антропометрических признаков. Поскольку такие оценки не имеют анатомо-физиологического обоснования, они применяются только при массовых обследованиях населения, для отбора в секции и пр.
Оценочные индексы
Индекс Брока-Бругша:
рост — 100 при росте 155—165 см,
рост — 105, при росте 166—175 см,
рост — 110 при росте 175 и выше.
Жизненный индекс = жел (мл) / вес (кг)
Средняя величина показателя для мужчин — 65—70 мл/кг, для женщин — 55—60 мл/кг, для спортсменов — 75—80 мл/кг, для спортсменок — 65—70 мл/кг.
Разностный индекс определяется путем вычитания из величины роста сидя длины ног. Средний показатель для мужчин — 9—10 см, для женщин — 11—12 см. Чем меньше индекс, тем, следовательно, больше длина ног, и наоборот.
Весо-ростовой индекс Kетле:
Вес (г) / рост (см)
Средний показатель — 370—400 г на 1 см роста у мужчин, 325—375 — у женщин. Для мальчиков 15 лет — 325 г на 1 см, для девочек того же возраста — 318 г на 1 см роста.
Масса тела (вес) для взрослых рассчитывается по формуле Бернгарда:
Вес = (рост х объем груди) / 240
Формула дает возможность учитывать особенности телосложения.
Если расчет производится по формуле Брока, то после расчетов из результата следует вычесть около 8%: рост — 100 — 8%.
Весо-ростовой показатель определяется делением веса в граммах на рост в сантиметрах:
| Kоличество граммов на сантиметр роста | Показатель упитанности |
| Больше 540 | Ожирение |
| 451—540 | Чрезмерный вес |
| 416—450 | Излишний вес |
| 401—415 | Хорошая |
| Наилучшая для мужчин | |
| Наилучшая для женщин | |
| 360—389 | Средняя |
| 320—359 | Плохая |
| 300—319 | Очень плохая |
| 200—299 | Истощение |
Жизненный показатель = ЖЕЛ (мл) / на массу тела (кг)
Билет №9 (3) Организация диспансерного наблюдения за хроническими больными на терапевтическом участке.
1. Организация работы участкового врача-терапевта и врача общей практики.
Поликлиникой называют специализированное лечебно-профилактическое учреждение для оказания внебольничной помощи.
Основным принципом организации работы поликлиники является участковый принцип оказания медицинской помощи, который заключается в том, что территория, обслуживаемая поликлиникой, делится на территориальные участки, исходя из численности населения на участке в 1700 человек. К каждому участку прикрепляются определенный врач-терапевт и медицинская сестра, которые призваны оказывать лечебно-профилактическую помощь жителям своего участка.
В терапевтическом отделении работают врачи – специалисты: хирург, невропатолог, отоларинголог и окулист. Этот метод работы получил название бригадного, когда указанные специалисты обслуживают больных в поликлинике и на дому с определенных терапевтических участков.
Работа каждого отделения – бригады организуется таким образом, что все ее члены работают в одни и те же часы. В этих условиях возрастает роль терапевта в процессе оказания медицинской помощи населению. Объединение в бригады обеспечивает равномерное распределение нагрузки среди врачей, их взаимозаменяемость, укрепление преемственности, возможность обмена опытом ведения больных.
Основные задачи участкового терапевта:
- оказание квалифицированной терапевтической помощи населению участка на приеме в поликлинике и на дому;
- организация и непосредственное проведение профилактических мероприятий среди населения своего участка;
- снижение заболеваемости и смертности населения на закрепленном участке.
Обязанности участкового врача-терапевта:
- своевременная терапевтическая помощь населению участка в поликлинике и на дому;
- экстренная медицинская помощь больным при возникновении острых состояний, травм, отравлений;
- своевременная госпитализация терапевтических больных с обязательным предварительным обследованием при плановой госпитализации;
- консультации больных в поликлинике;
- использование в своей работе современных методов профилактики, диагностики и лечения больных, в том числе комплексной терапии и восстановительного лечения;
- экспертиза временной нетрудоспособности больных;
- организация и проведение комплексных мероприятий по диспансеризации взрослого населения участка;
- выдача заключения жителям участка, проходящим медицинские осмотры и отъезжающим за рубеж;
- организация и проведение профилактических прививок и дегельминтизации населения участка;
- раннее выявление, диагностика и лечение инфекционных заболеваний, немедленная сигнализация заведующему терапевтическим отделением и врачу кабинета инфекционных заболеваний о всех инфекционных заболеваниях, пищевых и профессиональных отравлениях. Направление в соответствующую СЭС экстренного извещения;
- систематическое повышение своей квалификации и уровня медицинских знаний участковой медицинской сестры;
- активное и систематическое проведение санитарно-просветительной работы среди населения участка, борьба с вредными привычками.
Работа участкового врача-терапевта осуществляется по графику, утвержденному заведующим отделением или руководителем учреждения. В графике предусмотрены фиксированные часы амбулаторного приема больных, помощь на дому, профилактическая и другая работа.
В среднем врач работает на амбулаторном приеме от 2,5 до 3,5 час., а по оказанию помощи на дому – от 3 до 4 час.; 0,5 час. ежедневно выделяется для санитарно-профилактической работы.
Важным разделом работы участкового врача является прием пациентов в поликлинике. Каждое посещение больным врача должно быть исчерпывающим и законченным. Повторные назначения на прием должны исходить из медицинских показаний.
Все время наблюдения больного в поликлинике ведется «медицинская карта амбулаторного больного». Все данные обследования, диагнозы, лечение, консультации, освобождение от работы и другие сведения должны быть внесены в «амбулаторную медицинскую карту» в тот же день.
Большую роль играет медицинское обслуживание больных на дому. В среднем затраты времени участкового врача при оказании помощи на дому должны составлять 30-40 мин. Осмотрев на дому больного по вызову, участковый врач в последующем по мере необходимости посещает больного по своей инициативе. Активные посещение больных на дому планируются самим врачом в зависимости от состояния здоровья больного. При оказании помощи с организацией «стационара на дому» врач должен обеспечить больному проведение всех необходимых мероприятий: лабораторных и других исследований, лечебных процедур и т.д.
В современных условиях получили большое распространение дневные стационары в амбулаторно-поликлинических учреждениях. В дневных стационарах пациенты имеют возможность комплексного обследования и лечения. Кроме того, это более экономичная форма лечения по сравнению со стационаром круглосуточного пребывания.
Участковый врач на своем участке является не только лечащим врачом-терапевтом, но и организатором всей лечебно-профилактической помощи населению.
26 августа 1992 г. был издан приказ МЗ РСФР № 237 «О поэтапном переходе к организации первичной медицинской помощи по принципу врача общей практики (семейного врача)».
Общая практика– это специальность, обеспечивающая непрерывную и всестороннюю медицинскую помощь человеку и его семье. Эта специальность сочетает в себе биологические, клинические дисциплины и психологию. Врач общей практики не ограничен узкими рамками одной дисциплины.
В функции врача общей практики входят:
· оказание первичной медико-санитарной помощи;
· наблюдение за семьей;
· оказание помощи на дому;
· постоянное наблюдение в течение всей жизни пациента.
Уникальность работы врача общей практики заключается в доступности медицинской помощи для больного в любой момент времени, возможность лечить как неотложное состояние, так и хронические болезни, а важность – в профилактической направленности его деятельности.
2. Диспансеризация– это метод активного динамического наблюдения за состоянием здоровья всех групп населения, как здоровых, так и больных; широкое проведение комплексов социальных, санитарно-гигиенических, профилактических и лечебно-оздоровительных мероприятий.
Цели диспансеризации:
1. Cохранение и укрепление здоровья населения.
2. Повышение работоспособности и производительности труда работающих.
3. Увеличение активного долголетия людей.
Основные задачи диспансеризации:
· изучение и устранение причин, способствующих возникновению и распространению заболеваний;
· активное выявление и лечение начальных форм заболеваний;
· предупреждение рецидивов, обострений и осложнений уже имеющихся заболеваний.
Группы населения, подлежащие диспансеризации:
Iгруппа – практически здоровые граждане, не нуждающиеся в диспансерном наблюдении, с которыми проводится профилактическая беседа о здоровом образе жизни;
IIгруппа – граждане с риском развития заболевания, нуждающиеся в проведении профилактических мероприятий. Для них составляется индивидуальная программа профилактических мероприятий, осуществляемых в амбулаторно-профилактическом учреждении по месту жительства;
IIIгруппа – нуждающиеся в дополнительном обследовании для уточнения (установления) диагноза (впервые установленное хроническое заболевание) или лечении в амбулаторных условиях (ОРЗ, грипп и другие острые заболевания, после лечения которых наступает выздоровление);
IVгруппа – нуждающиеся в дополнительном обследовании и лечении в стационарных условиях, состоящие на диспансерном учете по хроническому заболеванию;
Vгруппа – граждане с впервые выявленными заболеваниями или наблюдающиеся по хроническому заболеванию и имеющие показания для оказания высокотехнологичной (дорогостоящей) медицинской помощи.
При проведении диспансеризации обязательны следующие дополнительные исследования:
1. Анализ крови (СОЭ, гемоглобин, лейкоциты).
2. Исследование мочи на сахар (кровь на сахар по показаниям).
3. Исследование мочи на белок.
4. ЭКГ (лицам 40 лет и старше).
5. Флюорография органов грудной клетки.
6. Женщинам – исследование молочной железы, маммография (после 35 лет 1 р. в 2 года).
7. Цитологическое исследование мазков (с 18 лет у женщин).
8. Пальцевое исследование прямой кишки (с 30 лет).
Диспансерную группу больных, подлежащих динамическому наблюдению у участкового врача-терапевта, составляют больные со следующими заболеваниями: гипертоническая болезньIст., ишемическая болезнь сердца, в том числе инфаркт миокарда, реконвалесценты после острой пневмонии, хронический бронхит, бронхиальная астма, бронхоэктатическая болезнь, язвенная болезнь желудка и ДПК, атрофический гастрит, хронический гепатит, хронический панкреатит, хронический холецистит, желчно-каменная болезнь, хронический энтероколит, цирроз печени, состояние после перенесенного острого гломерулонефрита, хронический пиелонефрит, хронический гломерулонефрит, хроническая почечная недостаточность в ст. компенсации. Эффективность диспансеризации оценивается по динамике заболеваемости с временной и стойкой утратой трудоспособности, изменению группы диспансерного наблюдения.
|
из
5.00
|
Обсуждение в статье: Измерение роста в положении стоя и сидя |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

