 |
Главная |
Тема занятия: «Физиология сердца. Методы исследования сердца».
|
из
5.00
|
Учебно-методические рекомендации к занятию № 24
I.Ответы на тестовые вопросы:
1. Отличительным физиологическим свойством миокарда является:
А. автоматия; Б. сократимость; В. рефрактерность; Г. возбудимость.
2. Сердечный цикл включает в себя:
А. систолу, диастолу и паузу желедочков; Б. систолу и диастолу предсердий и желудочков; В. время полного кругооборота крови; Г. систолу, диастолу и паузу предсердий.
3. Продолжительность одного сердечного цикла при ЧСС=75 уд/мин составляет (с):
А. 0,1; Б. 0,08; В. 0,8; Г. 0,33.
4. Длительность систолы предсердий при ЧСС=75 уд/мин составляет (с):
А. 0,7; Б. 0,4; В. 0,3; Г. 0,1.
5. Общая пауза сердца при ЧСС=75 уд/мин длится (с):
А. 0,3; Б. 0,4; В. 0,37; Г. 0,08.
6. Объем крови, выбрасываемый правым желудочком за 1 систолу в условиях функционального покоя равен (мл):
А. 70; Б. 250; В. 30; Г. 25.
7. Объем крови, выбрасываемый левым желудочком за 1 систолу в условиях функционального покоя равен (мл):
А. 25; Б.250; В. 30; Г. 70.
8. Объем крови, выбрасываемый правым предсердием за 1 систолу в условиях функционального покоя равен (мл):
А. 25; Б. 250; В. 70; Г. 30.
9. Объем крови, выбрасываемый левым предсердием за 1 систолу в условиях функционального покоя равен (мл):
А. 25; Б. 250; В. 30; Г. 70.
10. Частота сокращений сердца в условиях функционального покоя у взрослого здорового человека в минуту составляет:
А. 20-40; Б. 60-80; В. 100-120; Г. 40-60.
11. Частота сокращений сердца в покое у новорожденного в минуту составляет:
А. 20-40; Б. 40-60; В. 100-120; Г. 120-140.
12. Частота сокращений сердца в покое у ребенка первого года жизни в минуту составляет: А. 20-40; Б. 40-60; В. 140-160; Г. 110-120.
13. На вершине систолы кровяное давление в левом предсердии достигает (мм рт.ст.):
А. 5-8; Б. 15-18; В. 25-30; Г. 2-5.
14. На вершине систолы кровяное давление в правом предсердии достигает (мм рт.ст.):
А. 3-8; Б. 15-18; В. 25-30; Г. 2-5.
15. На вершине систолы кровяное давление в левом желудочке достигает (мм рт.ст.):
А. 70-80; Б. 120-130; В. 50-60; Г. 25-30.
16. На вершине систолы кровяное давление в правом желудочке достигает (мм рт.ст.):
А. 70-80; Б. 25-30; В. 50-60; Г. 120-130.
17. Минутный объем кровотока – это:
А. количество крови, возвращающееся к сердцу в диастолу; Б. количество крови, выбрасываемое предсердиями за 1 систолу; В. количество крови, выбрасываемое желудочком за 1 систолу; Г. количество крови, выбрасываемое желудочком за 1 минуту.
18. Систолический объем крови у взрослого человека в покое составляет (мл):
А. 60-100; Б. 120-140; В. 500-700; Г. 4000-5000.
19. Минутный объем кровотока у взрослого человека в покое равен примерно (л):
А. 4,5-6,0; Б. 7,5-7,0; В. 10-10,5; Г. 1,5-2,0.
20. Минутный объем кровотока при тяжелой физической работе возрастает до (л):
А. 12-13; Б. 18-19; В. 25-30; Г. 40 и выше.
21. Створчатые клапаны в период общей паузы сердца:
А. закрыты; Б. левый закрыт, правый открыт; В. левый открыт, правый закрыт; Г. открыты.
22. Протодиастолический период – это время:
А. от начала сокращения желудочков до открытия полулунных клапанов; Б. изгнания крови из предсердий; В. изгнания крови из желудочков; Г. от начала расслабления желудочков до захлопывания полулунных клапанов.
23. Время полного оборота крови по сердечно-сосудистой системе равно:
А. 10-15 с; Б. 20-23 с; В 1,5-2 мин; Г. 2,5-3 мин.
24. Потенциал действия кардиомиоцита желудочка сердца в условиях функционального покоя длится примерно (мс):
А. 300; Б. 150; В. 100; Г. 85.
25. Фаза абсолютной рефрактерности кардиомиоцита желудочка сердца в условиях функционального покоя длится примерно (с):
А. 0,8; Б. 0,27; В. 0,03; Г. 0,01.
26. Водителем ритма сердца первого порядка является:
А. атриовентрикулярный узел; Б. волокна Пуркинье; В. пучок Гиса; Г. синоатриальный узел.
27. Водителем ритма сердца 2-го порядка является:
А. пучок Гиса; Б. синоатриальный узел; В. волокна Пуркинье; Г. атриовентрикулярный узел.
28. Задержка проведения возбуждения по проводящей системе сердца происходит:
А. в атриовентрикулярном узле; Б. в синоатриальном узле; В. в волокнах Пуркинье;
Г. в нижней трети желудочков.
29. Физиологическое значение атриовентрикулярной задержки проведения возбуждения состоит в:
А. отдыхе сердца; Б. координации сокращений предсердий и желудочков; В. обеспечении полноценного наполнения желудочков; Г. обеспечении синхронного сокращения желудочков.
30. Наиболее важным фактором, обеспечивающим движение крови из вен в сердце, из предсердий в желудочки и из желудочков в артерии, является:
А. разница химического состава артериальной и венозной крови; Б. разница объема крови; В. разница строения клапанов сердца; Г. градиент кровяного давления.
31. 1-е стандартное отведение при записи электрокардиограммы – это:
А. правая рука-правая нога; Б. правая рука-левая нога; В. правая нога-правая рука;
Г. правая рука-левая рука.
32. 2-е стандартное отведение при записи электрокардиограммы – это:
А. правая рука-правая нога; Б. правая рука-левая рука; В. правая нога-правая рука;
Г. правая рука-левая нога.
33. 3-е стандартное отведение при записи электрокардиограммы – это:
А. правая рука-правая нога; Б. правая рука-левая нога; В. правая нога-правая рука;
Г. левая рука-левая нога.
34. Кроме стандартных отведений при электрокардиографии регистрируют:
А. 6 усиленных и 2 грудных отведений; Б. 3 усиленных и 6 грудных отведений;
В. 4 усиленных и 4 грудных отведений; Г. 2 усиленных и 5 грудных отведений.
35. Возбуждение предсердий на ЭКГ отражается:
А. комплексом QRS; Б. зубцом P; В. интервалом Q-S; Г. зубцом Q.
36. Время проведения возбуждения от предсердий к желудочкам на ЭКГ отражает:
А. комплекс QRS; Б. зубец P; В. интервал ST; Г. сегмент PQ.
37. Возбуждение желудочков на ЭКГ отражает:
А. комплекс QRS; Б. зубец Р; В. интервал PQ; Г. комплекс QS.
38. Продолжительность интервала PQ электрокардиограммы составляет в норме (с):
А. 0,3-0,8; Б. 0,12-0,20; В. 6-7; Г. 0,2-0,5.
39. Продолжительность комплекса QRS электрокардиограммы в норме составляет (с):
А. 0,06-0,09; Б. 0,2-0,5; В. 6-7; Г. 0,01-0,02.
40. Звуковые характеристики 1-го тона сердца:
А. высокий, звонкий; Б. короткий, звонкий; В. высокий, протяжный; Г. низкий, протяжный, глухой.
41. Звуковые характеристики 2-го тона сердца:
А. низкий, протяжный, глухой; Б. низкий, звонкий; В. высокий, протяжный; Г. высокий, звонкий, короткий.
42. Аускультация сердца – это метод, позволяющий определить:
А. характер тонов сердца; Б. автоматию сердца; В. характер распространения возбуждения в миокарде; Г. границы сердца.
43. Перкуссия сердца – это метод, позволяющий определить:
А. характер распространения возбуждения в миокарде; Б. границы сердца; В. сократимость миокарда; Г. характер тонов сердца.
II. Ответы на вопросы для собеседования:
1. Физиологические свойства миокарда.
● Автоматия — способностью сердца ритмически сокращаться под влиянием импульсов, возникающих в нем самом;
● Возбудимость — способностью сердца приходить в состояние возбуждения под действием раздражителя;
● Проводимость — способностью сердечной мышцы проводить возбуждение;
● Сократимость — способностью изменять свою форму и величину под действием раздражителя, а также растягивающей силы или крови.
Автоматия.
Субстратом автоматии в сердце является специфическая мышечная ткань, или проводящая система сердца, которая состоит из синусно-предсердного (СА) узла(в стенке правого предсердия), предсердно-желудочкового узла (в межпредсердной перегородке). От атриовентрикулярного узла начинается пучок Гиса. Пройдя в толщу межжелудочковой перегородки, он делится на правую и левую ножки, заканчивающиеся конечными разветвлениями — волокнами Пуркинье. Верхушка сердца не обладает автоматией, а лишь сократимостью, так как в ней отсутствуют элементы проводящей системы сердца.
В нормальных условиях водителем ритма первого порядка является синоатриальный узел. Частота разрядов синоатриального узла в покое составляет 70 в 1 минуту. Атриовентрикулярный узел — это водитель ритма второго порядка с частотой 40 —50 в 1 минуту. Он берет на себя роль водителя ритма, если по каким-либо причинам возбуждение от СА не может перейти на предсердия при атриовентрикулярной блокаде или при нарушении проводящей системы желудочков. Если поражены все основные водители ритма, то очень редкие импульсы (20 имп/с) могут возникать в волокнах Пуркинье — это водитель ритма 3-го порядка. Следовательно, существует градиент автоматии сердца, согласно которому степень автоматии тем выше, чем ближе расположен данный участок проводящей системы к синусному узлу.
Возбудимость.
Степень возбудимости сердечной мышцы в процессе сердечного цикла меняется. Во время возбуждения она теряет способность реагировать на новый импульс раздражения. Такое состояние полной невозбудимости сердечной мышцы называется абсолютной рефрактерностью и занимает практически все время систолы. По окончании абсолютной рефрактерности к началу диастолы возбудимость постепенно возвращается к норме — относительная рефрактерность. В это время (в середине или в конце диастолы) сердечная мышца способна отвечать на более сильное раздражение внеочередным сокращением — экстрасистолой. За желудочковой экстрасистолой, когда внеочередной импульс зарождается в атриовентрикулярном узле, наступает удлиненная (компенсаторная) пауза Она возникает в результате того, что очередной импульс, который идет от синусного узла, поступает к желудочкам во время их абсолютной рефрактерности, вызванной экстрасистолой и этот импульс или одно сокращение сердца выпадает. После компенсаторной паузы восстанавливается нормальный ритм сокращений сердца. Если дополнительный импульс возникает в синоатриальном узле, то происходит внеочередной сердечный цикл, но без компенсаторной паузы. Пауза в этих случаях будет даже короче обычной. За периодом относительной рефрактерности наступает состояние повышенной возбудимости сердечной мышцы (экзальтационный период) когда мышца возбуждается и на слабый раздражитель. Период рефрактерности сердечной мышцы продолжается более длительное время, чем в скелетных мышцах, поэтому сердечная мышца не способна к длительному тетаническому сокращению.
Проводимость и сократимость.
Между клетками проводящей системы и рабочим миокардом имеются тесные контакты в виде нексусов, поэтому возбуждение, возникшее в одном участке сердца, проводится без затухания в другой.
Скорость распространения возбуждения от предсердий к желудочкам составляет 0,8— 1,0 м/с. Проходя атриовентрикулярный узел, возбуждение задерживается на 0,04 с. Далее, распространившись по пучку Гиса и волокнам Пуркинье, возбуждение охватывает мускулатуру желудочков со скоростью 0,75 — 4,0 м/с.
Таким образом, мышечная ткань сердца ведет себя как функциональный синцитий. Благодаря этой особенности сердце подчиняется закону «все или ничего».
На раздражение возрастающей силы, начиная от порогового, мышца сердца отвечает сразу возбуждением всех волокон (амплитуда сокращений одинакова). Если раздражитель подпороговый, то она совсем не реагирует. Если раздражать сердечную мышцу током возрастающей частоты, оставив его силу постоянной, то каждое увеличение частоты раздражителя вызовет возрастающее сокращение сердечной мышцы — феномен лестницы. Это явление можно объяснить попаданием каждого последующего импульса в фазу повышенной возбудимости и накоплением ионов Са2+ в области миофибрилл, что и дает усиление ответной реакции.
Сокращение сердца запускается ПД. У сердечной мышцы ПД и фазы сокращения перекрывают друг друга. ПД заканчивается только после начала фазы расслабления. Это одна из особенностей электромеханического сопряжения сердечной мышцы.
Так же существует взаимосвязь между внутриклеточным депо Са2+ и Са2+ внеклеточной среды. Во время ПД Са2+ входит в клетку из внеклеточной среды и увеличивает длительность ПД, а значит, и рефрактерного периода, тем самым создаются условия для пополнения внутриклеточных запасов кальция, участвующего в последующих сокращениях сердца.
2. Электрическая активность миокарда. Потенциалы действия разных отделов миокарда.
Как и в других возбудимых клетках, возникновение мембранного потенциала кардиомиоцитов обусловлено избирательной проницаемостью их мембраны для ионов калия. Его величина у сократительных кардиомиоцитов составляет 80-90 мВ , а у клеток синоатриального узла 60-65 мВ . Возбуждение кардиомиоцитов проявляется генерацией потенциалов действия, которые имеют своеобразную форму. В них выделяются следующие фазы:
1. фаза деполяризации;
2. фаза быстрой начальной реполяризации;
3. фаза замедленной реполяризации;
4. фаза быстрой конечной реполяризации.
Длительность ПД кардиомиоцитов составляет 200-400 мс. Это во много раз больше, чем у нейронов или скелетных миоцитов. Амплитуда ПД около 120 мВ. Фаза деполяризации связана с открыванием натриевых и кальциевых каналов мембраны, по которым эти ионы входят в цитоплазму. Фаза быстрой начальной реполяризации обусловлена инактивацией натриевых, а замедленной – кальциевых каналов. Одновременно активируются калиевые каналы. Ионы калия выходят из кардиомиоцитов, развивается фаза быстрой конечной реполяризации.
Автоматия, т.е. генерация спонтанных ПД пейсмекерными клетками, обусловлена тем, что их мембранный потенциал не остается постоянным. В период диастолы в Р-клетках синоатриального узла происходит его медленное уменьшение. Это называется медленной диастолической деполяризацией (МДД). Когда ее величина достигает критического уровня, генерируется ПД, который по проводящей системе распространяется на все сердце. Возникает систола предсердий, а затем желудочков. МДД связана с постепенным нарастанием натриевой проницаемости мембраны атипических кардиомиоцитов. Истинными пейсмекерами является лишь небольшая группа Р-клеток синоатриального узла. Остальные Р-клетки проводящей системы являются латентными водителями ритма. Пока спонтанные ПД поступают из синоатриального узла, латентные пейсмекеры подчиняются его ритму. Это называется усвоением ритма. Но как только проведение нарушается, в них начинают генерироваться собственные спонтанные ПД. Поэтому при некоторых заболеваниях возникает патологическая импульсация в клетках проводящей системы, миокарде предсердий и желудочков. Такие очаги автоматии называют эктопическими, т.е. смещенными.
Сокращение кардиомиоцитов, как и других мышечных клеток, является следствием генерации ПД. В них, как и в скелетных миоцитах, имеется система трубочек саркоплазматического ретикулума, содержащих ионы кальция. При возникновении ПД эти ионы выходят из трубочек в саркоплазму. Начинается скольжение миофибрилл. Но в сокращении кардиомиоцитов принимают участие и ионы кальция, входящие в них в период генерации ПД. Они увеличивают длительность сокращения и обеспечивают пополнение запасов кальция в трубочках.
3. Функции проводящей системы сердца. Градиент автоматизма в миокарде.
Узлы и пути проводящей системы сердца:
1. синоатриальный узел (Кейса-Флека). Он расположен в устье полых вен, т.е. в венозных синусах;
2. межузловые и межпредсердные проводящие пути Бахмана, Венкенбаха и Торелла. Проходят по миокарду предсердий и межпредсердной перегородке;
3. атриовентрикулярный узел (Ашоффа-Тавара). Находится в нижней части межпредсердной перегородки под эндокардом правого предсердия;
4. атриовентрикулярный пучок или пучок Гиса. Идет от атриовентрикулярного узла по верхней части межжелудочковой перегородки. Затем делится на две ножки – правую и левую. Они образуют ветви в миокарде желудочков;
5. волокна Пуркине. Это концевые разветвления ветвей ножек пучка Гиса. Образуют контакты с клетками сократительного миокарда желудочков.
Синоатриальный узел образован преимущественно Р-клеткми. Остальные отделы проводящей системы - переходными кардиомиоцитами. Однако небольшое количество клеток-пейсмекеров имеется и в них, а также сократительном миокарде предсердий и желудочков. Сократительные кардиомиоциты соединены с волокнами Пуркинье, а также между собой нексусами, т.е. межклеточными контактами с низким электрическим сопротивлением. Благодаря этому и примерно одинаковой возбудимости кардиомиоцитов, миокард является функциональным синцитием, т.е. сердечная мышца реагирует на раздражение как единое целое.
Роль различных отделов проводящей системы в автоматии сердца впервые была установлена Станниусом и Гаскеллом. Станниус накладывал лигатуры (перевязки) на различные участки сердца. Первая лигатура накладывается между венозным синусом, где расположен синоатриальный узел, и правым предсердием. После этого синус продолжает сокращаться в обычном ритме, т.е. с частотой 60-80 сокращений в минуту, а предсердия и желудочки останавливаются. Вторая лигатура накладывается на границе предсердий и желудочков. Это вызывает возникновение сокращений желудочков с частотой примерно в 2 раза меньшей, чем частота автоматии синусного узла, т.е. 30-40 в минуту. Желудочки начинают сокращаться из-за механического раздражения клеток атриовентрикулярного узла. Третья лигатура накладывается на середину желудочков. После этого их верхняя часть сокращается в атриовентрикулярном ритме, а нижняя с частотой в 4 раза меньше синусного ритма, т.е. 1520 в минуту.
Нормальная последовательность сокращений отделов сердца обусловлена особенностями проведения возбуждения по его проводящей системе. Возбуждение начинается в ведущем водителе ритма – синоатриальном узле. От него, по межпредсердным ветвям пучка Бахмана, возбуждение со скоростью 0,9-1,0 м/с распространяется по миокарду предсердий. Начинается их систола. Одновременно от синусного узла возбуждение по межузловым путям Венкенбаха и Торелла достигает атриовентрикулярного узла. В нем скорость проведения резко снижается до 0,02-0,05 м/с. Возникает атриовентрикулярная задержка. Т.е. проведение импульсов к желудочкам задерживается на 0,02-0,04 сек. Благодаря этой задержке, кровь во время систолы предсердий поступает в еще неначавшие сокращаться желудочки. От атриовентрикулярного узла по пучку Гиса, его ножкам и их ветвям возбуждение идет со скоростью 2-4 м/с. Благодаря такой высокой скорости оно одновременно охватывает межжелудочковую перегородку и миокард обоих желудочков. Скорость проведения возбуждения по миокарду желудочков 0,8-0,9м/с.
Гаскелл вызывал местное охлаждение узлов проводящей системы и установил, что ведущим водителем ритма сердца является синоатриалькый. На основании опытов Станниуса и Гаскелла, был сформулирован принцип убывающего градиента автоматии. Он гласит, что чем дальше центр автоматии сердца расположен от его венозного конца и ближе к артериальному, тем меньше его способность к автоматии. В нормальных условиях синоатриальный узел подавляет автоматию нижележащих, т.к. частота его спонтанной активности выше. Поэтому синоатриальный узел называют центром автоматии первого порядка, атриовентрикулярный – второго, а пучок Гиса и волокна Пуркинье – третьего.
4. Динамика возбудимости миокарда и экстрасистола.
В связи с тем, что сердечная мышца является функциональным синцитием, сердце отвечает на раздражение по закону "все или ничего". При исследовании возбудимости сердца в различные фазы сердечного цикла было установлено, что если нанести раздражение любой силы в период систолы, то его сокращения не возникает. Следовательно, во время систолы сердце находится в фазе абсолютной рефрактерности. В период диастолы на пороговые раздражения сердце не реагирует. При нанесении сверхпорогового раздражения возникает его сокращение, т.е. во время диастолы оно находится в фазе относительной рефрактерности. В начале общей паузы сердце находится в фазе экзальтации. При сопоставлении фаз потециала действия и возбудимости установлено, что фаза абсолютной рефрактерности совпадает с фазами деполяризации, быстрой начальной и замедленной реполяризации. Фазе относительной рефрактерности соответствует фаза быстрой конечной реполяризации. Продолжительность фазы абсолютной рефрактерности 0,25-0,3 сек, а относительной 0,03 сек. Благодаря большой длительности рефрактерных фаз, сердце может сокращаться только в режиме одиночных сокращений.
В норме частота сердцебиений в покое зависит от возраста, пола, тренированности. У детей их частота больше, чем у взрослых. У женщин выше, чем у мужчин, а у физически слабых людей больше, чем у тренированных. При определенных состояниях наблюдаются изменения ритма работы сердца – аритмии. Это нарушения правильности чередования сердечных сокращений. К физиологическим аритмиям относится дыхательная аритмия – это зависимость частоты сердцебиений от фаз дыхания. На вдохе они урежаются, а на выдохе учащаются. Обычно дыхательная аритмия наблюдается в юношеском возрасте и у спортсменов. Она связана с колебаниями активности центров вагуса при дыхании.
Если на сердце, находящееся в фазе относительной рефрактерности, нанести сверхпороговое раздражение, то возникнет внеочередное сокращение – экстрасистола. Амплитуда экстрасистолы будет зависеть от того, в какой момент этой фазы нанесено раздражение. Чем оно ближе к концу относительной рефрактерности, тем больше ее величина. После экстрасистолы следует более длительный, чем обычно период покоя сердца. Он называется компенсаторной паузой. Она возникает вследствие того, что очередной потенциал действия, генерирующийся в синоатриальном узле, поступает к мышце сердца в период ее рефрактерности обусловленный экстрасистолой. У человека экстрасистолы возникают вследствие поступлений внеочередных импульсов из эктопических очагов автоматии. Ими могут быть скопления Р-клеток в миокарде предсердий, атриовентрикулярном узле, пучке Гиса, волокнах Пуркинье желудочков. Поэтому выделяют предсердные, атриовентрикулярные и желудочковые экстрасистолы. При предсердных и атриовентрикулярных экстрасистолах возникает неполная компенсаторная пауза, которая немного длительнее обычного сердечного цикла. При желудочковых – полная компенсаторная пауза. В последнем случае нарушается и ритм пульса. Экстрасистолы могут возникать у здоровых людей при эмоциональном напряжении, курении, злоупотреблении алкоголем. Но чаще это проявление патологических изменений в проводящей системе. В тяжелых случаях возникают множественные очаги возбуждения. Развивается фибрилляция предсердий и желудочков – это асинхронные сокращения отдельных групп кардиомиоцитов. В результате фибрилляции желудочков наблюдаются тяжелые нарушения гемодинамики и смерть. Для выведения из этого состояния применяется дефибрилляция.
Другая группа изменений проводящей системы – блокады. Это нарушения проведения возбуждения. При патологии сердечной мышцы наблюдаются синоаурикулярные, атриовентрикулярные блокады, блокады пучка Гиса и его ножек. Она свидетельствует о неодновременном закрытии атриовентрикулярных клапанов. Это наблюдается при стенозе этих отверстий.
5. Электрокардиография, природа амплитудно-временных параметров ЭКГ, их нормативы.
Электрокардиография – это регистрация электрической активности мышцы сердца, возникающей в результате ее возбуждения. Впервые запись электрокардиограммы произвел в 1903 г. с помощью струнного гальванометра голландский физиолог Эйнтховен. Он же первым в 1906 г. использовал этот метод для диагностики. Электрокардиограф состоит из усилителя биопотенциалов и регистрирующего устройства. При электрокардиографии регистрируется разность потенциалов, возникающая между различными точками тела в результате возбуждения сердца.
Регистрация ЭКГ осуществляется с помощью биполярных и униполярных отведений. При биполярных оба электрода являются активными, т.е. регистрируется разность потенциалов между ними. При униполярных отведениях регистрируется разность потенциалов между активным электродом и индифферентным, имеющим нулевой потенциал. Его образуют другие электроды, соединенные вместе.
Биполярными являются стандартные отведения, предложенные Эйнтховеном, а униполярными усиленные отведения от конечностей. Стандартных отведений три: I отведение: правая и левая рука, II: правая рука и левая нога, III: левая рука и левая нога. При усиленных отведениях регистрируется разность потенциалов между активным электродом на одной из конечности и индифферентным, образованным электродами на двух других конечностях. При отведении aVR активный электрод находится на правой руке, aVL – на левой, a aVF – левой ноге. Усиленные отведения служат для получения большей амплитуды элементов электрокардиограммы. Отведения от конечностей дают фронтальную проекцию распространения возбуждения. Его горизонтальную проекцию отражают грудные униполярные отведения по Вильсону. Таких отведений шесть: V1 – четвертое межреберье у правого края грудины, V2 – четвертое межреберье у левого края грудины, V3 – точка между V2 и V4; V4 – в пятом межреберье по среднеключичной линии, V5 – на передней подмышечной линии, V6 – средней подмышечной линии.
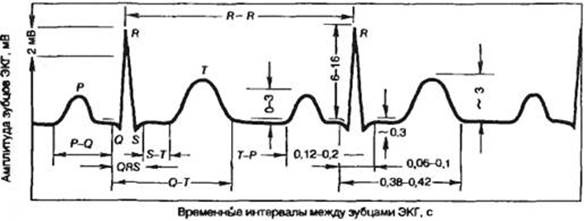
Отражением электрических явлений, возникающих при распространении возбуждении в миокарде, является характерная кривая – электрокардиограмма, которая у практически здорового человека во II стандартном отведении состоит из направленных вверх зубцов P, R, T и вниз Q, S.
Зубец P – отражает процесс возбуждения предсердий и является алгебраической суммой потенциалов, возникающих в предсердиях при возбуждении. Продолжительность зубца P составляет 0,06-0,11 с, амплитуда 0,25 мВ.
Интервал P-Q – соответствует времени от начала возбуждения предсердий до начала возбуждения желудочков и отражает время, необходимое для проведения импульса из синоатриального узла по проводящей системе к сократительному миокарду желудочков. Измеряется от начала зубца P до начала Q. Продолжительность интервала составляет 0,12-0,20 с.
Зубец Q – отражает возбуждение межжелудочковой перегородки, правой сосочковой мышцы, основания правого желудочка, верхушки сердца. Его продолжительность составляет 0,03 с, амплитуда – 0,25 мВ.
Зубец R – отражает распространение возбуждения по боковым стенкам поверхностей обоих желудочков. Амплитуда зубца R во II отведении составляет 0,6-2 мВ.
Зубец S – соответствует периоду возбуждения обоих желудочков. Амплитуда зубца S составляет в среднем 0,6 мВ.
Комплекс QRS – отражает распространение возбуждения по желудочкам; ширину его определяет время последовательного распространения возбуждения по миокарду желудочков. Продолжительность комплекса составляет 0,06-0,1 с. Измеряется от начала зубца Q до конца зубца S. Амплитуда комплекса определяется по сумме амплитуды R и вниз направленных зубцов Q и S и должна превышать 0,5 мВ.
Сегмент ST – отражает период охвата seeвозбуждением всего миокарда желудочков и период медленной реполяризации. Его длительность составляет от 0 до 0,15 с (в среднем 0,12 с). В норме этот сегмент изоэлектрический, в стандартных отведениях физиологическим считается смещение вверх до 1 мм.
Зубец Т – отражает процесс быстрой реполяризации обоих желудочков. Интервал QRST – отражает электрическую систолу желудочков и составляет от 0,24 до 0,55 с.
Интервал ТР – отражает электрическую диастолу сердца.
Интервалы РР и RR отражают длительность сердечного цикла.
 |
6. Нагнетательная функция сердца. Факторы движения крови по отделам сердца.
Сокращение предсердий начинается в области устья полых вен, вследствие чего устья сжимаются. Поэтому кровь может двигаться только в одном направлении – в желудочки через предсердно-желудочковые отверстия. В этих отверстиях расположены атриовентрикулярныеклапаны: в левом желудочке находится двустворчатый (бикуспидальный) митральный клапан, в правом – трехстворчатый(трикуспидальный). В момент диастолы предсердий и последующей их систолы створки клапанов расходятся и пропускают кровь из предсердий в желудочки.
При сокращении желудочков кровь устремляется в сторону предсердий и захлопывает створки атриовентрикулярных клапанов. Открыванию створок клапанов в сторону предсердий препятствуют сухожильные нити, при помощи которых края створок прикрепляются к сосочковым мышцам, которые представляют собой пальцеобразные выросты внутреннего мышечного слоя стенки желудочков. Являясь частью миокарда желудочков, сосочковые мышцы сокращаются вместе с ними, натягивая сухожильные нити, которые удерживают створки клапанов.
Повышение давления в желудочках не только закрывает створчатые клапаны, но и обеспечивает открытие полулунных клапанов, которые расположены в устьях аорты и легочного ствола. Каждый из них состоит из трех лепестков, прикрепленных наподобие накладных карманов к внутренней поверхности указанных артериальных сосудов. Во время систолы желудочков выбрасываемая ими кровь прижимает эти лепестки к краям аорты и легочной артерии, что обеспечивает изгнание крови только в артериальные сосуды: из правого желудочка – в легочную артерию, из левого – в аорту. Во время диастолы желудочков в результате наличия разности давлений в указанных артериях и полостях желудочков кровь устремляется обратно в полости последних, наполняет лепестки полулунных клапанов и захлопывает их. Эти клапаны могут выдержать большое давление и не пропускают кровь из аорты и легочной артерии в желудочки.
Во время диастолы предсердий и желудочков кровь притекает из вен в предсердия и далее через атриовентрикулярные отверстия – в желудочки, происходит наполнение сердца кровью.
Первой причиной притока крови к сердцу является наличие остатка движущей силы, вызванной предыдущим сокращением сердца. Эта сила обуславливает наличие среднего давления в венах большого круга кровообращения около 7 мм рт. ст. В полостях сердца во время диастолы оно близко к нулю. Таким образом, градиент давления, обеспечивающий приток венозной крови к сердцу (венозный возврат), составляет всего 7 мм рт.ст. Это давление настолько мало, что любое препятствие току венозной крови может полностью прекратить доступ крови к сердцу. Так как сердце не имеет депо крови, то в систолу оно выбрасывает в артерии лишь ту кровь, которая притекает к нему в диастолу из вен. Поэтому прекращение венозного кровотока немедленно приводит к прекращению выброса крови в артериальную систему, а, следовательно, к падению артериального давления до нуля.
Вторая причина поступления крови в сердце – присасывание её грудной клеткой, особенно во время вдоха. Грудная клетка представляет собой герметически замкнутую полость, в которой вследствие эластической тяги лёгких существует отрицательное давление. В момент вдоха сокращение межрёберных и диафрагмальной мышц увеличивает объем этой полости: органы грудной полости, в частности полые вены, подвергаются растяжению, и давление в полых венах и предсердиях становится отрицательным. Это и обеспечивает присасывающий эффект.
Третья причина притока крови к сердцу – это сокращение скелетных мышц и наблюдающееся при этом наружное сдавливание вен конечностей и туловища. В венах имеются клапаны, пропускающие кровь только в одном направлении – к сердцу. Периодическое сдавливание вен вызывает систематическую подкачку крови к сердцу. Это, так называемая, венозная помпа обеспечивает значительное увеличение венозного притока к сердцу, а, следовательно, и увеличение сердечного выброса при физической нагрузке.
Четвёртая причина обеспечивается существованием механизма, непосредственно присасывающего кровь к сердцу. Он заключается в том, что во время систолы желудочков, когда уменьшается их продольный размер, предсердно-желудочковая перегородка оттягивается книзу. Это вызывает увеличение объема предсердий и, как результат, увеличение притока крови к ним из полых вен. Во время диастолы в желудочки притекает 70 % крови, при систоле предсердий подкачивается ещё около 30 %.
7. Сердечный цикл. Периоды и фазы сердечного цикла.
Систола (сокращение) предсердий
Перед началом систолы кровь движется к предсердиям, и они последовательно ею заполняются. Часть ее остается в этих камерах, остальная направляется в желудочки и попадает в них через атриовентрикулярные отверстия, которые не закрыты клапанами.
В этот момент и начинается систола предсердий. Стенки камер напрягаются, их тонус растет, давление в них повышается на 5-8 мм рт. столба. Просвет вен, которые несут кровь, перекрывается кольцевыми пучками миокарда. Стенки желудочков в это время расслаблены, их полости расширены, и кровь из предсердий быстро без затруднений устремляется туда через атриовентрикулярные отверстия. Продолжительность фазы – 0,1 секунды. Систола наслаивается на конец фазы диастолы желудочков. Мышечный слой предсердий довольно тонкий, поскольку им не требуется много силы для заполнения кровью соседних камер.
Систола (сокращение) желудочков
Это следующая, вторая фаза сердечного цикла и начинается она с напряжения мышц сердца. Фаза напряжения длится 0,08 секунд и в свою очередь делится еще на две фазы:
Асинхронного напряжения – длительностью 0,05 сек. Начинается возбуждение стенок желудочков, их тонус повышается.
Изометрического сокращения – длительностью 0,03 сек. В камерах растет давление и достигает значительных значений.
Свободные створки атриовентрикулярных клапанов, плавающих в желудочках, начинают выталкиваться в предсердия, но попасть туда они не могут из-за напряжения сосочковых мышц, которые натягивают сухожильные нити, удерживающие клапаны и препятствующие их попаданию в предсердия. В момент, когда клапаны смыкаются и сообщение между сердечными камерами прекращается, заканчивается фаза напряжения.
Как только напряжение станет максимальным, начинается период сокращения желудочков, продолжительностью 0,25 сек. Систола этих камер происходит как раз в это время. Около 0,13 сек. длится фаза быстрого изгнания – выброс крови в просвет аорты и легочного ствола, во время которого клапаны прилегают к стенкам. Это возможно, благодаря росту давления (до 200 мм ртутного столба в левом и до 60 в правом). Остальное время приходится на фазу медленного изгнания: кровь выбрасывается под меньшим давлением и с меньшей скоростью, предсердия расслаблены, в них из вен начинает поступать кровь. Систола желудочков накладывается на диастолу предсердий.
Время общей паузы
Начинается диастола желудочков, и их стенки начинают расслабляться. Это длится в течение 0,45 сек. Период расслабления этих камер накладывается на еще продолжающуюся диастолу предсердий, поэтому эти фазы объединяют и называют общей паузой. Желудочек, сократившись, выгнал из своей полости кровь и расслабился. В нем образовалось разреженное пространство с давлением близким к нулю. Кровь стремится попасть обратно, но полулунные клапаны легочной артерии и аорты, смыкаясь, не дают ей этого сделать.
8. Кровяное давление в предсердиях и желудочках в разные фазы сердечного цикла.
Величина В. д. различна для каждой камеры сердца и изменяется в разные моменты сердечного цикла. Она зависит от степени кровенаполнения камер, сократительной функции миокарда и величины сопротивления путей оттока крови, а также ряда других кардиальных и экстракардиальных факторов — радиуса кривизны камер сердца, степени натяжения соединительнотканной основы сердца, внутригрудного давления.Регистрация изменений В. д. во времени в виде кривых давления в полостях сердца позволяет охарактеризовать состояние внутрисердечной гемодинамики и кровообращения в целом и получить необходимую информацию о степени и характере нарушений насосной функции сердца при различных патологических состояниях Изменение давления в аорте, левом желудочке и левом предсердии в процессе сердечнго цикла
&nbs
Популярное: Как выбрать специалиста по управлению гостиницей: Понятно, что управление гостиницей невозможно без специальных знаний. Соответственно, важна квалификация... Личность ребенка как объект и субъект в образовательной технологии: В настоящее время в России идет становление новой системы образования, ориентированного на вхождение... Генезис конфликтологии как науки в древней Греции: Для уяснения предыстории конфликтологии существенное значение имеет обращение к античной...  ©2015-2024 megaobuchalka.ru Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. (537)
|
Почему 1285321 студент выбрали МегаОбучалку... Система поиска информации Мобильная версия сайта Удобная навигация Нет шокирующей рекламы |
(0.018 сек.)

