 |
Главная |
Боковое стабильное положение
|
из
5.00
|
Существуют различные варианты бокового стабильного положения, каждый из которых должен обеспечивать положение тела пострадавшего на боку, свободный отток рвотных масс и секретов из ротовой полости, отсутствие давления на грудную клетку (Рис. 19):
1. снять с пострадавшего очки и положить их в безопасное место;
2. опуститься на колени рядом с пострадавшим и убедиться, что обе его ноги выпрямлены;
3. ближнюю к спасателю руку пострадавшего отвести в сторону до прямого угла к туловищу и согнуть в локтевом суставе таким образом, чтобы ладонь ее оказалась повернутой кверху;
4. вторую руку пострадавшего переместить через грудь, а тыльную поверхность ладони этой руки удерживать у ближней к спасателю щеки пострадавшего;
5. второй рукой захватить дальнюю от спасателя ногу пострадавшего чуть выше колена и потянуть ее кверху так, чтобы стопа не отрывалась от поверхности;
6. удерживая руку пострадавшего прижатой к щеке, потянуть пострадавшего за ногу и повернуть его лицом к спасателю в положение на бок;
7. согнуть бедро пострадавшего до прямого угла в коленном и тазобедренном суставах;
8. чтобы сохранить дыхательные пути открытыми и обеспечить отток секретов, отклонить голову пострадавшего назад. Если необходимо сохранить достигнутое положение головы, поместить руку пострадавшего под щеку;
9. проверять наличие нормального дыхания каждые 5 мин;
10. перекладывать пострадавшего в боковое стабильное положение на другом боку каждые 30 мин во избежание синдрома позиционного сдавления.
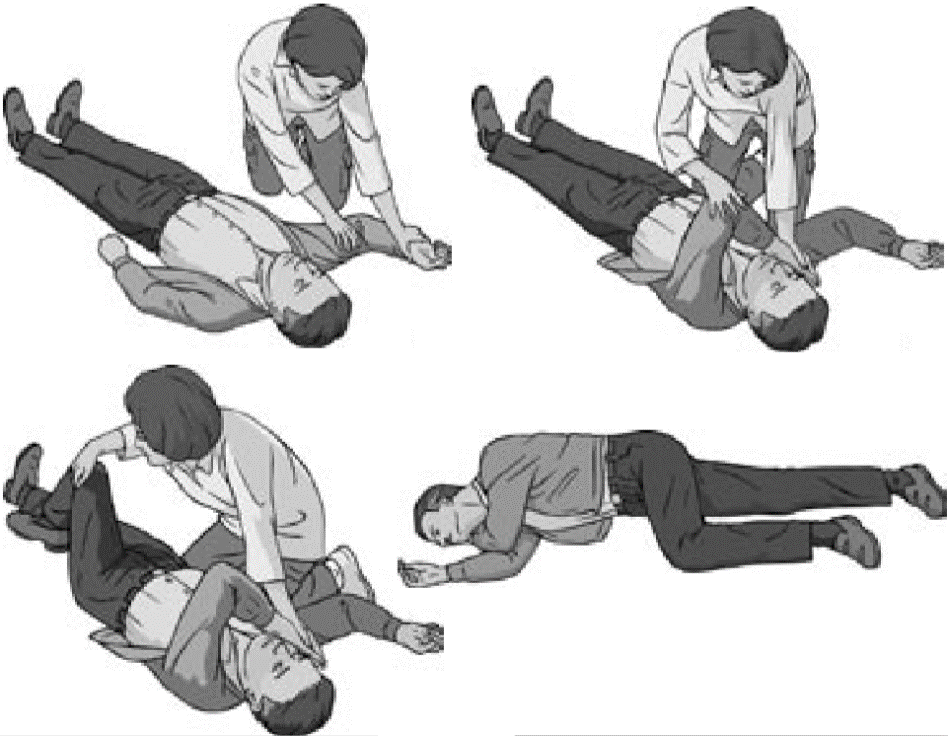
Рис. 19.
Типичные ошибки при проведении базовых и расширенных реанимационных мероприятий
- Затягивание начала СЛР и проведения дефибрилляции, потеря времени на второстепенные диагностические, организационные и лечебные процедуры.
- Отсутствие единого руководителя, присутствие посторонних лиц.
- Неправильная техника проведения компрессий грудной клетки (редкие или слишком частые, поверхностные компрессии, неполная релаксация грудной клетки, перерывы в компрессиях при наложении электродов, перед и после нанесения разряда, при смене спасателей).
- Неправильная техника искусственного дыхания (не обеспечена проходимость дыхательных путей, герметичность при вдувании воздуха, гипервентиляция).
- Потеря времени на поиск внутривенного доступа.
- Многократные безуспешные попытки интубации трахеи.
- Отсутствие учета и контроля проводимых лечебных мероприятий.
- Преждевременное прекращение реанимационных мероприятий.
- Ослабление контроля над больным после восстановления кровообращения и дыхания
ОСОБЕННОСТИ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ У ДЕТЕЙ

Схема 2.
В алгоритме БРМ для детей имеются следующие отличия от алгоритма для взрослых:
• БРМ начинать с 5-и искусственных вдохов. Только в том случае, если ребенок потерял сознание при очевидцах, и никого больше нет рядом, можно начать БРМ с 1 мин компрессий грудной клетки, а затем пойти за помощью;
• при проведении искусственного дыхания младенцу (ребенок до 1 года) нельзя разгибать голову; следует губами обхватывать рот и нос младенца одновременно (Рис. 28);

Рис. 28.
• после проведения 5-и начальных искусственных вдохов проверить наличие признаков восстановления спонтанного кровообращения (движения, кашель, нормальное дыхание), пульса (у младенцев – на плечевой артерии, у детей старше – на сонной; пульс на бедренной артерии – у обоих групп), потратив на это не более 10 сек. При выявлении признаков восстановления спонтанного кровообращения следует при необходимости про- должать искусственное дыхание. При отсутствии признаков спонтанного кровообращения – начать компрессии грудной клетки;
• компрессии грудной клетки осуществлять на нижнюю часть грудины (найти мечевидный отросток и отступить на толщину одного пальца выше), на 1/3 глубины грудной клетки ребенка. У младенцев – двумя пальцами при наличии одного спасателя и по циркулярной методике при наличии двух спасателей. У детей старше года – одной или двумя руками (Рис. 29-30);
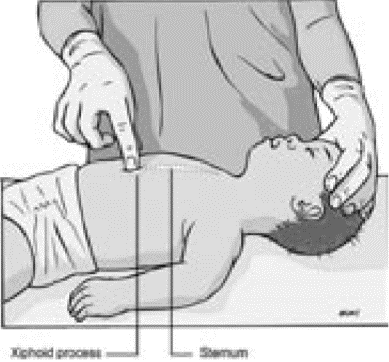
Рис. 29.

Рис. 30.
• продолжать СЛР в соотношении 15 : 2 ;
• при оказании помощи по поводу обструкции дыхательных путей инородным телом толчки в живот не используются вследствие высокого риска повреждений внутренних органов у младенцев и детей;
• техника выполнения ударов по спине у младенцев: удерживать ребенка в положении спиной вверх, голова при этом должна быть направлена вниз; сидящий на стуле спасатель должен удерживать младенца, поместив его на своих коленях; поддерживать голову младенца, расположив большой палец руки на угол нижней челюсти и один или два пальца той же руки на другой стороне челюсти; не сдавливать мягкие ткани под нижней челюстью; основанием ладони нанести до пяти отрывистых ударов между лопатками, направляя силу ударов краниально;
• техника выполнения ударов по спине у детей старше 1 года: удары будут более эффективны, если ребенку придать положение, при котором голова будет расположена ниже туловища; маленького ребенка можно положить выше колена согнутой ноги поперек, так же, как и грудного ребенка; если это невозможно, согнуть туловище ребенка вперед и выполнить удары по спине, стоя сзади; при неэффективности ударов по спине следует перейти к выполнению толчков в грудную клетку.
• толчки в грудную клетку у младенцев: положить ребенка на спину таким образом, чтобы голова была ниже туловища. Это легко достигается расположением свободной руки вдоль спины ребенка, при этом пальцы охватывают затылок. Опустить руку, удерживающую ребенка, ниже своего колена (или перевалить через колено). Определить место, на которое будет оказываться давление (нижняя часть грудины, приблизительно на один палец выше мечевидного отростка). Выполнить пять толчков грудной клетки; прием напоминает непрямой массаж сердца, но выполняется более отрывисто, резко и в более медленном темпе. Толчки в грудную клетку у детей старше 1 года – по обычной методике.
В алгоритме расширенных реанимационных мероприятий для детей имеются следующие отличия от алгоритма для взрослых:
• любые воздуховоды использовать с большой осторожностью, поскольку мягкое небо ребенка можно легко травмировать;
• интубацию трахеи должен выполнять опытный специалист, поскольку у детей имеются анатомические особенности строения гортани. Обычно у детей до 8 лет используют эндотрахеальные трубки без манжетки;
• при невозможности обеспечения внутривенного или внутрикостного путей введения лекарств, следует использовать внутритрахеальный путь (адреналин 100 мкг/кг, лидокаин 2-3 мг/кг, атропин 30 мкг/кг, разведенные в 5 мл физиологического раствора);
• рекомендуемая инфузионная терапия у детей – кристаллоиды 20 мл/кг;
• адреналин у детей вводится внутривенно или внутрикостно в дозе 10 мкг/кг (максимальная разовая доза 1 мг); амиодарон – 5 мг/кг;
• дефибрилляция:
- размер электродов: 4,5 см в диаметре для грудных детей и детей весом менее 10 кг; 8-12 см диаметром – для детей весом более 10 кг (старше 1 года);
- если при стандартном расположении электродов они перекрывают друг друга, следует электроды расположить в переднезаднем положении;
- мощность разряда – 3-4 Дж/кг;
- АНД – у детей до 8 лет рекомендуется использование устройств, снижающих величину разряда. У детей старше 8 лет возможно работать с АНД для взрослых.
|
из
5.00
|
Обсуждение в статье: Боковое стабильное положение |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

