 |
Главная |
Осложнения острого тромбофлебита
|
из
5.00
|
 В подавляющем большинстве случаев он является осложнением варикозной болезни, реже возникает при посттромбофлебитической болезни. Острый тромбофлебит подкожных вен является самым распространенным острым сосудистым заболеванием, по поводу которого пациенты обращаются в поликлиники и госпитализируются в хирургические стационары.
В подавляющем большинстве случаев он является осложнением варикозной болезни, реже возникает при посттромбофлебитической болезни. Острый тромбофлебит подкожных вен является самым распространенным острым сосудистым заболеванием, по поводу которого пациенты обращаются в поликлиники и госпитализируются в хирургические стационары.
Это обусловлено высокой распространенностью варикозной болезни и посттромбофлебитического поражения вен. От того, насколько своевременно и правильно поставлен диагноз и назначено лечение, во многом зависит судьба больного.
Тромботический процесс в подкожных венах может сопровождаться поражением глубоких вен. Это возможно вследствие распространения тромбоза из поверхностной в глубокую венозную систему нижней конечности через сафенофеморальное или сафенопоплитеальное соустье, перфорантные вены с клапанной недостаточностью. Тромбофлебит глубоких вен (ТГВ) наблюдается примерно в 10% всех случаев варикотромбофлебита.
Несвоевременное устранение угрозы перехода тромботического процесса из поверхностных в глубокие вены переводит течение заболеваения в принципиально иное состояние. Даже если у больного и не развивается тромбоэмболия легочной артерии (ТЭЛА), которая непосредственно угрожает его жизни, возникший тромбоз магистральных вен и формирующаяся в последующем посттромбофлебитическая болезнь требуют сложного, дорогостоящего, длительного, иногда пожизненного лечения.
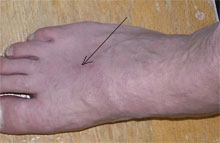 Кроме того, для тромбофлебита характерно рецидивирующее течение. Если заболевание возникло однажды, а радикальное лечение не было предпринято, существует высокая вероятность того, что оно будет повторяться вновь и вновь. Процесс может первично локализоваться в любом отделе поверхностной венозной системы, чаще в верхней трети голени или нижней трети бедра. В подавляющем большинстве случаев (около 95%) он начинается в стволе большой подкожной вены и ее притоках, значительно реже в бассейне малой подкожной вены. Далее развитие заболевания может идти в двух направлениях. В одном - на фоне проводимого лечения или спонтанно тромботический процесс прекращается. Явления тромбофлебита стихают, тромб в просвете подкожной вены организуется. В последующем происходит достаточно быстрая реканализация вены с сопутствующим разрушением исходно несостоятельного клапанного аппарата. Иногда процесс организации заканчивается фиброзом тромба и полной облитерацией просвета сосуда.
Кроме того, для тромбофлебита характерно рецидивирующее течение. Если заболевание возникло однажды, а радикальное лечение не было предпринято, существует высокая вероятность того, что оно будет повторяться вновь и вновь. Процесс может первично локализоваться в любом отделе поверхностной венозной системы, чаще в верхней трети голени или нижней трети бедра. В подавляющем большинстве случаев (около 95%) он начинается в стволе большой подкожной вены и ее притоках, значительно реже в бассейне малой подкожной вены. Далее развитие заболевания может идти в двух направлениях. В одном - на фоне проводимого лечения или спонтанно тромботический процесс прекращается. Явления тромбофлебита стихают, тромб в просвете подкожной вены организуется. В последующем происходит достаточно быстрая реканализация вены с сопутствующим разрушением исходно несостоятельного клапанного аппарата. Иногда процесс организации заканчивается фиброзом тромба и полной облитерацией просвета сосуда.
Другой вариант развития заболевания - нарастание тромбоза и быстрое распространение процесса по подкожному венозному руслу чаще в проксимальном направлении (так называемая восходящая форма тромбофлебита) и возможное распространение на глубокие вены. Любому из вариантов может сопутствовать одновременный тромбоз глубоких и подкожных вен контралатеральной конечности, поэтому планировать адекватные лечебные мероприятия следует, только имея точные данные о состоянии венозного русла обеих нижних конечностей.
Клиническая картина определяется локализацией тромботического процесса в подкожных венах, его распространенностью, длительностью и степенью вовлечения в воспалительный процесс тканей, окружающих пораженную вену. В зависимости от этих факторов могут наблюдаться различные формы заболевания - от резко выраженного местного воспаления по ходу тромбированной вены, сопровождающегося нарушениями общего состояния больного, до незначительных проявлений как местных, так и общих. Опасен восходящий тромбофлебит большой подкожной вены из-за угрозы проникновения флотирующего тромба в глубокую вену бедра, что может привести к эмболии легочной артерии. Тромбофлебит подкожных вен не вызывает отеков нижних конечностей. По ходу вены пальпируется болезненный плотный инфильтрат в виде шнура, над ним кожа гиперемирована, подкожная клетчатка инфильтрирована. Ходьба вызывает усиление болей. Температура тела чаще субфебрильная, в крови лейкоцитоз.
Диагностика острого восходящего тромбофлебита большой подкожной вены должна определить не только наличие тромба и его локализацию, но и установить проксимальную границу тромба. Необходимо остановиться на общих рекомендациях по диагностике острого восходящего тромбофлебита большой подкожной вены:
ü при наличии уплотнения в вене необходимо произвести тщательную пальпацию ее в проксимальном направлении и считать за границу тромба не инфильтрат, а наиболее удаленную болезненную точку;
ü начиная со средней трети бедра, считать тромбоз эмболоопасным, так как истинная граница его всегда располагается на 10 см и более проксимальнее;
ü если тромб локализуется выше средней трети бедра, обязательно специальное исследование для исключения перехода его за сафено-феморальное соустье;
ü ультразвуковое ангиосканирование (дуплексное сканирование) является сегодня скрининг-тестом, приоритетная роль принадлежит ангиографическим методам.
Коллективный опыт флебологов позволяет утверждать, что тромбофлебит у больных варикозной болезнью более чем в 60% наблюдений приобретает рецидивирующий характер. Ни в одном случае нельзя дать гарантий, что следующий эпизод не приобретет форму восходящего процесса со всеми вытекающими из этого тяжелыми последствиями.
Одно из тяжелейших осложнений голубая флегмазия (синяя флегмазия, белая флегмазия, ишемический тромбофлебит, гангренозный тромбофлебит и др.), при которой наблюдается тромбоз всех вен конечности; сильные боли в ноге сопровождаются нарастающим буквально на глазах отеком. В результате объем конечности увеличивается в 2—3 раза. Подкожные вены расширены. Кожные покровы бледные, имеют фиолетовый оттенок. Петехии на коже заполняются темной и зловонной жидкостью, что свидетельствует о присоединившейся инфекции. Кожная температура снижена. Пульсация на артериях в дистальном отделе конечности отсутствует. Нарастают тахикардия, анемия, одышка. Снижается АД, развиваются гиповолемический шок, септическое состояние, иногда венозная гангрена.
Эмболия легочной артерии развивается среди довольно относительного благополучия. Она начинается остро, с сильных болей за грудиной и одышки, мучительного дыхания. Нарастающее удушье вызывает чувство страха смерти. Больной сильно взволнован, беспокоен, мечется в постели. Кожные покровы и видимые слизистые оболочки бледные, кожа с обильным холодным и липким потом. Дыхательная недостаточность нарастает, что проявляется усилением одышки и цианозом. Беспокоят головокружение и сильная слабость. АД начинает снижаться, а венозное — повышаться. Состояние прогрессивно ухудшается, выражены тахикардия и аритмия. Утрачивается сознание и останавливается сердце (молниеносная клиническая картина). Однако клинические симптомы эмболии легочной артерии могут развиваться медленно — в течение нескольких часов или дней.
Любой тромбофлебит опасен возможностью отрыва кусочка тромба и его заноса по току крови (эмболия) в сосуды сердца, головного мозга, глаза и пр. Тромбы в своем большинстве инфицированные, из-за чего они могут служить источником распространения инфекции (абсцессы, флегмоны и пр.), вплоть до сепсиса с метастазами.
|
из
5.00
|
Обсуждение в статье: Осложнения острого тромбофлебита |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

