 |
Главная |
Бисопролол (5 - 10 мг/сут), пропранолол (40 - 200 мг/сут)
|
из
5.00
|
- статины: симвастатин, ловастатин, флювастатин, аторвастатин
- блокаторы Ca2+-каналов: верапамил, дилтиазем.
- метаболические препараты: триметазидин (предуктал)
Диагноз- ИБС, пргрессирующая стенокардия напряжения. Симптомы- типичность присткпа, участились, значит прогрессирующая, наследственность, гаипертрофия миокарда ЛЖ. Диф диагноз- пневмония, опухоли и грыжи пищевода, холицистит, панкреатит, ЯБ, спазм пищевода, миокардиты, перикардиты. Диагностика- суточное мониторирование, пробы с дозированной физ нагрузкой, ЭХОКГ, сцинтиграфия миокарда, коронарная ангиография, ренген грудн полости. Лечение—стандарт интенсивной терапии должен включать следующие лечебные мероприятия: аспирин, инфузии нитроглицерина и гепарина, либо сочетание аспирина, гепарина и бета-блокаторов. По стабилизации коронарного кровообращения плановое лечение проводится аспирином в комбинации с бета-блокаторами и/или нитратами. При приступе- нитраты короткого действия.
Задача № 41.
Больная И., 45 лет, поступила в связи с жалобами на головную боль, снижение аппетита, тошноту, общую слабость, кожный зуд, периодически – жидкий стул, судороги в икроножных мышцах. В анамнезе употребление на протяжении 10-15 лет пива и крепких спиртных напитков в количестве (в пересчете на этанол) от 100 до 150 мг в неделю, двукратно на протяжении последних двух лет госпитализирована в связи с обострениями хронического панкреатита, во время которых, со слов больной, были повышения АД до 160-170/120 мм рт. ст., находили “белок в моче”. После госпитализации около 1 года назад уменьшила количество потребляемого алкоголя, употребляла пиво около 2 литров в неделю. Амбулаторно не лечилась. 3 месяца назад отметила снижение аппетита, похудание примерно на 4-5 кг, появление зуда кожи, усиление общей слабости, снижение работоспособности, памяти.
Объективные данные: контактна, критика снижена, тремор пальцев рук. Рост 156 см, масса тела 42 кг, ИМТ 17 кг/м2. Кожные покровы сухие, бледные, с желтушным оттенком, склеры светлые, необильные следы расчесов на коже. Одутловатость лица, отеки в области лодыжек. Двустороннее увеличение околоушных слюнных желез, уплотнение сухожилий ладонных сгибателей 3-4 пальцев на обеих кистях. В легких дыхание везикулярное, хрипов не выслушивается. Тоны сердца приглушены, акцент II тона на аорте, ритмичные. АД 150/110 мм рт. ст., ЧСС 95 в минуту. Живот мягкий, безболезненный при пальпации. Печень выступает на 4 см из-под края реберной дуги, край закруглен, безболезненный, поверхность печени гладкая, селезенка не пальпируется.
Клинический анализ крови: гемоглобин 90 г/л; эритроциты 2,7х1012/л; лейкоциты 8,2х109/л, тромбоциты 180х106/л, лейкоцитарная формула не изменена, СОЭ 32 мм/час.
Биохимический анализ крови: глюкоза 4,2 ммоль/л; креатинин 600 мкмоль/л; мочевина 25 ммоль/л; общий белок 66 г/л; альбумин 50%; калий 5,4 ммоль/л; натрий 135 ммоль/л; хлориды 100 ммоль/л; холестерин 6,4 ммоль/л; триглицериды 3,4 ммоль/л; кальций 2,0 ммоль/л; мочевая кислота 380 ммоль/л; АСТ 95 ед/л; АЛТ 58 ед/л; ЩФ 160 ед/л; ГГТП 50 ед/л; билирубин общий 28 мкмоль/л; билирубин прямой 7 мкмоль/л; альфа-амилаза сыворотки крови в норме.
Общий анализ мочи: удельный вес 1008, РH мочи 7,0, эритроциты 15-20 в поле зрения (при фазово-контрастной микроскопии деформированы), лейкоциты 4-6 в поле зрения, протеинурия (в суточной моче 3,0 г белка), глюкозы, ацетона в моче нет.
ЭКГ: признаки гипертрофии левого желудочка, единичные наджелудочковые экстрасистолы.
УЗИ органов брюшной полости и почек: свободная жидкость в брюшной полости не определяется, диффузные изменения увеличенной в размерах печени, ширина воротной вены 12 мм, селезеночной вены 8 мм, селезенка в размерах не увеличена, поджелудочная железа повышенной эхогенности, не увеличена в размерах, мелкие кальцинаты в паренхиме; почки уменьшены в размерах, эхогенность паренхимы повышена, площадь паренхимы обеих почек уменьшена, дилатации чашечно-лоханочной системы не выявлено, конкременты не визуализируется.
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
Диагноз- цирроз печени. Симптомы—алкоголь, снижение аппетита, слабость, похудание, желтушность кожных покровов, расчесы, отеки, тенор ладоней, гепатомегалия, анемия, лейкоцитоз, высокое СОЭ, увеличение креатитина, эритроцитурия, снижение плотности мочи, лейкоцитурия, протеинурия, данные УЗИ. Диф диагноз- гепатиты, дистрофия печени, поражения при инфекциях, орухоли, метастазы в печень. Диагностика- пункционная биопсия печени, сканирование, КТ, ангиография. Лечение- глюкокортикостероиды (преднизолон-15-20мг в сут), витаминотерапия.
Цирроз печени субкомпенсир., обострение.( поражение гепатоцитов с нарушением нормальной архитектоники печени).
Эт: алко.
Пат: алко повреждает гепатоцит- гибель паренхимы- активная реакция СТ-опять повреждающее действие на гепатоцит-формирование ступенчатых некрозов(признак перехода хр.гепатита в цирроз печени.
Особенность воспалит.процесса при цир.печ. –это высокая фибропластическая активность, способствующая новообразованию коллагеновых волокон-нарушение кровоснабжения-формирование СТ-х септ. Перестройка сосудистого русла печени-портальная гипертензия.
Осн.синдромы:
1.Астеновегетативный(головная боль, общая слабость, снижение работоспособности)
2.Диспептический(снижение ап, тошнота, жидкий стул),
3. Желтухи(желт.кожных покровов, зуд, расчесы.)
4. гепаторенальный синдром (?) анализ мочи+креатинин почечная недостаточность?
«Двустороннее увеличение околоушных слюнных желез, уплотнение сухожилий ладонных сгибателей 3-4 пальцев на обеих кистях.»-соматические и неврологические проявления алкоголизма.
Диф с гепатитами.
ЭГДС-расширение вен пищевода,желудка, Прицельная биопсия печени-подтверждение цирроза, его морф. Тип, признаки активности процесса. (жир. Дистрофия гепатоцитов,образование ложных долек, фиброз. Так как мы думаем на алко то тельца Маллори-скопление гиалина в центре долек, и очаговая инфильтрация нейтрофилами портальных трактов.) при алко чаще мелкоузловой.
Ан.крови-анемия.
Леч: исключить алко,
огранич.физ нагрузку,
стол№5,
аскорбин.к-та, вит В,
дезинтокс.тер (гемодез или р-р Глю 200-300мл 5%),
эссенциале2 кап 3 раза в день,
ГКС (преднизолон),
Д-пеницилламин.
Анемия- препараты железа-феррумлек, мальтофер, сорбифер.
Задача № 42.
Больная Р., 27 лет, доставлена в неврологическое отделение после судорожного припадка и кратковременной потери сознания. Месяц назад больная отдыхала в Египте, в последние 2 дня стало значительно уменьшаться количество выделяемой мочи, она стала темного цвета, стали нарастать отеки на лице, а в день госпитализации имело место повышение АД до 200/120 мм рт. ст.
Объективно: кожные покровы бледные, больная сонлива, вяло отвечает на вопросы. Лицо отечно. Периферические лимфоузлы не увеличены. Дыхание в легких везикулярное. Тоны сердца приглушены, ритмичны, АД 180/100 мм рт. ст., ЧСС 180 в минуту. Другой патологии не выявлено.
Клинический анализ крови: гемоглобин 90 г/л; эритроциты 3,2х1012/л; тромбоциты 360х109/л; лейкоциты 6,5х109/л; палочкоядерные 5%; сегментоядерные 65%; эозинофилы 9%; лимфоциты 15%; моноциты 5%; базофилы 1%; СОЭ 35 мм/час.
Общий анализ мочи: прозрачность мутная, цвет темно-желтый, реакция нейтральная, относительная плотность 1012, белок 3,02 г/л, лейкоциты 5-10 в поле зрения, эритроциты 10-15 в поле зрения, гиалиновые цилиндры 5-6 в поле зрения.
Биохимический анализ крови: общий белок 50 г/л; креатинин 135 мкмоль/л; мочевина 9,9 ммоль/л; СРБ ++; мочевая кислота 458 мкмоль/л; ЦИК +++.
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
Диагноз- сист красная волчанка. Симптомы- поражение почек(протеинурия, лейкоцитурия, эритроцитурия, гиалиновые цилиндры, мочевина в крови, мочевая кислота), поражение НС (судорожный припадок), ументшение белка в крови ,СРВ++, анемия, увеличение СОЭ, тахикардия, поражение сердца. Диф диагноз- системная склеродермия, дерматомиозитЮ узелковый периартериит, эндокардит, РА. Диагностика- Антинуклеарные антитела ,Обнаружение в крови LE-клеток . Лечение- преднизолон- 40мг в сутки, если нет эффекта-при неэффективности гормонов необходимо назначение цитостатических иммунодепрессантов. Часто применяется азатиоприн и циклофосфамид в дозе 1-2мг/кг. Исключить солнце.
СКВ. Пат: дефекты им/регуляции, приводящие к неконтролируемой гиперпродукции антинуклеарных аутоантител к компонентам ядер и цитоплазмы клеток собственных тканей и развитию хр.вос-ия многих органов и систем. Женщины в молодом возрасте.
Волчаночный нефрит-наиболее тяжелое проявлении. (глом/нефр)
Синд: 1. Неврологические нарушения-судороги. 2. Нефротич. – массивная протеинурия, микрогемат, лейкоцитур.
Диф с гл/нефр.
По течению-острое. Так как меньше чем за 3 мес. И начало с люпус-нефрита и поражения цнс.
Доп.ис. : LE-тест (д.б положит.), АТ к ДНК, м.б ложнополож. Р-ция на сифилис., повышение содержания Антинуклаерных АТ, биопсия почек-доказать волч.нефрит.Экг и Рентген –пор сердца и легких.
Леч: 3 дня: в/В метилпреднизолон 15-20 мг на кг в 100мл изотонич.р-ра натрий хлор. +гепарин 5тыс.ЕД и супрастин. И такую пульс-тер. С интервалами в несколько недель в теч. Нескольких месяцев. Можно добавить циклофосфамид в\в в теч. 5-10дн. + препараты калия, панангин, мочегонные преп, гипотензивные преп-ингАПФ, перифер.вазодилатат. Плазмоферез и гемосорбция.
Задача № 43.
Больной Я., 43 лет, жалуется на слабость, потливость, боли в костях голеней, тяжесть в правом и левом подреберье. Данные симптомы появились в течение последнего месяца после перенесенной пневмонии, по поводу которой не госпитализировался. Накануне поступления появилось чувство нехватки воздуха, учащенное дыхание в покое, усиливающееся при минимальных нагрузках, выраженное снижение толерантности к физическим нагрузкам.
Объективно: кожные покровы обычной окраски, периферические лимфатические узлы не увеличены. ЧДД 20 в минуту. Акцент II тона во II межреберье слева от грудины. Печень плотная, край округлый, выступает из-под реберной дуги на 3 см. Селезенка выступает из-под реберного края на 4 см, плотная, безболезненная.
Клинический анализ крови: гемоглобин 100 г/л; эритроциты 3,1х1012/л; тромбоциты 640х109/л; лейкоциты 75х109/л; промиелоциты 2%; миелоциты 7%; юные 5%; палочкоядерные 12%; сегментоядерные 50%; эозинофилы 6%; базофилы 5%; лимфоциты 10%; моноциты 3%; СОЭ 38 мм/час.
ЭКГ: отклонение электрической оси сердца вправо, признаки перегрузки правого желудочка.
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
Диагноз- хронический миелолейкоз, развернутая стадия. Симптомы-слабость, непереносимость физ нагрузки, боли в подреберьях, перенесенная превмания , увеличение печени и селезенки, нарушения со стороны ССС, анемия, тромбоцитоз, лейкоцитоз со сдвигом влево до миелоцитов и промиелоцитов, повыш СОЭ. Диф диагноз- лейкемоидные реакции, лейкозы. Диагностика—пункция костного мозга (наличие филадельфийской хромосомы. Лечение- миелосан 4 мг в сут. Спленэктомия.
Хронический миелолейкоз (повышение обр-ия гранулоцитов-нейтроф, миелоцитов, промиелоцитов, метамиелоцитов-которые являются субстратом опухоли). Пат: филадельфийская хромосома!
С-мы: миелопролиферативный: слабость, потливость, боли в костях голеней, тяжесть в правом и левом подреберье, увеличение печени и селезенки. изменения в периф.крови- лейкоциты 75х109/л; промиелоциты 2%; миелоциты 7%; юные 5%;
С-м, обусловлен осложнениями-была пневмония.(резкое снижение активности им-та)
Анемия.-вытеснение лейкозным клоном красного роста кроветворения.
Диф.д: рак…
Миелограмма и трепанобиопсия. Рh-хромосома в кроветворных клетках. Снижение активности щелочной фосфотазы нейтрофилов менее 25.
Лечение: ликвидация и подавление роста патолог. Клона. Режим. Цитостатики: Гидроксимочевина (гидреа) в невысоких дозах. Альфа-интерферон . Полихимиотерапия притермин.стад, высоком риске. Бласт кризе- Цитозар+ Рубимицин 5-14 дней с перерывами в 7-10 дней.
Задача № 44.
Больная Б., 27 лет, студентка, поступила в клинику с жалобами на кашель с обильным выделением мокроты гнойного характера (до 700 мл/сутки) с прожилками крови, одышку при физической нагрузке, повышение температуры к вечеру до 37,5-38оС, ночные «проливные» поты, слабость, снижение массы тела (рост 165 см, вес 41 кг) при сохраненном и даже повышенном аппетите. Считает себя больной с детства, она часто болела простудными заболеваниями, бронхитом, неоднократно были пневмонии.
При обследовании: состояние удовлетворительное, пониженного питания. Кожные покровы бледные. Тургор кожи снижен, небольшой акроцианоз, пастозность нижних конечностей. Имеется симптом «барабанных пальцев», ногти в виде «часовых стекол». Изо рта неприятный гнилостный запах. Периферические лимфоузлы не увеличены. Число дыханий 24 в минуту. Грудная клетка с воронковидной деформацией, втянутость межреберных промежутков. Молочные железы выражены слабо. При перкуссии легких имеется укорочение перкуторного тона справа книзу от IV межреберья. Слева перкуторный тон с коробочным оттенком. Аускультативно: дыхание с жестким компонентом как в правом, так и в левом легком, в нижних отделах справа выслушиваются влажные средне- и крупнопузырчатые хрипы. Границы относительной тупости сердца смещены вправо на 1,0 см кнаружи от правой средино-ключичной линии, левая граница в пределах нормы. Тоны сердца достаточной звучности, тахикардия, систолический шум на верхушке, акцент II тона на легочной артерии. ЧСС 112 в минуту, АД 90/50 мм рт. ст. Язык влажный, обложен грязно-желтоватым налетом. Живот при пальпации мягкий, безболезнен во всех отделах. Печень у реберного края, безболезненная. Пальпируется нижний полюс селезенки в левом подреберье, поверхность его уплотнена. Диспепсических и дизурических явлений нет.
Клинический анализ крови:гемоглобин 106 г/л; эритроциты 3,25х1012/л; цветовой показатель 0,72; лейкоциты 9,8х109/л; базофилы 1 %, эозинофилы 3%; палочкоядерные 6%; сегментоядерные 73%; лимфоциты 12%; моноциты 5%; СОЭ 44 мм/час.
ЭКГ: синусовая тахикардия, отклонение электрической оси сердца вправо, «Р – pulmonale», признаки гипертрофии правого желудочка (SI - QIII; высокоамплитудные зубцы R в V1-V2 и углубленные зубцы S в V5-V6). Неполная блокада правой ветви пучка Гиса.
Бронхоскопия:бронхоскопическая картина атрофического эндобронхита, атония бронхов. Из устья среднедолевого бронха и бронхов базальной пирамиды справа выделяется большое количество гнойного, вязкого секрета. Взят бронхосмыв. Произведена санация бронхов 1% раствором диоксидина.
Рентгенография органов грудной клетки: легочные поля левого легкого и верхней доли правого легкого повышенной прозрачности. В проекциях средней доли и сегментов базальной пирамиды определяется усиление и грубая деформация бронхососудистого рисунка по петлисто-ячеистому типу, местами признаки перибронхиалной инфильтрации. Слева – менее выраженное усиление бронхососудистого рисунка в базальных сегментах. Корни расширены, справа мало структурны. Имеются увеличенные бронхопульмональные лимфоузлы в корне правого легкого. Тень сердца вытянута в продольном направлении по типу «капельного». Выбухает 2-я дуга по левому контуру сердца, правая граница смещена к латеральной части за пределы грудино-реберных сочленений.
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
Диагноз- бронхоэктатическая болезнь, обострение. Симптомы- болезни в детстве, кашель с гнойной мокротой, утомляемость, повыш температуры, бледность кожи, барабан палочки, часовые стекла, запах изо рта, укорочение перкуторного звука, на фоне жесткого дыхания—хрипы (над пораженной частью легкого), изменения со стороны ССС (ЭКГ, смещение правой границы, гипотония, тахикардия), картина бронхоскопии и ренгена. Диф диагностика-бронхит, туберкулез, центральный рак легкого, муковисцидоз. Диагностика- бронхография. Лечение—бронхоскопия с отмыванием и удалением гнойного содержимого с введением а/б и протеолитических ферментов ( трипсин). Муколитики, отхаркивающие средства, витамины, иммуностимуляторы (декарис, Т-активин).
Бронхоэктатическая болезнь– приоб. з, характ хр нагн-ым проц в необр-о изм-х и функ-но неполн-ых бронхах преимущ. ниж отд легких. Синд. Интоксикации, астено-вегет.,бронхиал.обструкции.
Выражен деформация бронхов при ХОБЛ(КТ); мелкие бронхиал кисты; туберкулез.
Доп.мет.иссл.: мокрота при отстаиван имеет 3-хслойн хар-р, ее бак исслед(гемоф пал, стрепток, стаф,анаэробы,грибы); исслед глобулино сыворотник кро- сниж альфа1-фракции; рент,; бронхограф с бронхоскопией;КТ;
Леч.:
1) Меры, направл на опти-ое дрен-е гно-х оч и акт-ю их санацию: постуральный дренаж; в-ва, разж-щие мокроту; леч-е бронхоскопии с катет-ией бронхов, микротрахеостомия, трансторакальные пункции, аспирация секрета, пром-е (лаваж) оч. с муколитиками и фибринолитиками, антисептическими растворами (фурацилин 1:5000, 1% раствор диоксидина и др.). Посл-ее введение в полость бол-х доз АБ (с учет. Чувств-и м.ф); 2) Подав-е пат-й м.ф. (сис-ое прим-е АБ, эф-ен в.в. путь вв-я (АБ ш. Сп. дейс - фторхинолоны, карбопенемы, цефалоспорины в бол. дозах; при анаэр. инфекции – доп-о метронидазол). 3) Восс-е и стим-е защ. Р-й орг и нар-го гомеостаза – уход, калор пит; в.в введ белков преп-тов (альбумин, аминокровин), перелив крови, вит, рас-ы электролитов; оксигенотерапия при ДН; ср, повыш неспец-й иммунитет (полиоксидоний); пр для пассивной спец-й иммунотерапии (антистафилококковая плазма); антистафилококковый гамма-глобулин, гипериммунная плазма, антисинегнойная плазма и сыворотка и др.); дезинток-ая терапия; анабол. стероиды (ретаболил 2,0 мл, внутримышечно, 2 раз в неделю); гемосорбция, плазмоферез (при тяж интокс). 4) Опер леч(резекция, или удаление доли легкою) показано при отсут эфф от полноценной консервативной терапии в течение 2-3 недель.
Задача № 45.
Больной Е., 62 лет, пенсионер, вызвал участкового врача на дом. Жалобы наодышку в покое (не может лечь), сердцебиение и перебои в сердце, кашель, кровохарканье (мокрота с кровью до 50 мл в сутки), боль и тяжесть в правой половине грудной клетки, отеки ног. 6 лет назад перенес инфаркт миокарда. После выписки работал. Отмечались нетяжелые приступы стенокардии. Год назад поступал в стационар в связи с острыми болями за грудиной, выраженной одышкой, нарушением ритма сердца. Установлено наличие желудочковой экстрасистолии. Одновременно на ЭКГ выявлялась блокада левой ножки пучка Гиса. Состояние больного было расценено как инфаркт миокарда. После 2-х месячного лечения в стационаре был признан инвалидом 2 группы. Дома периодически возникало чувство нехватки воздуха, чаще по ночам. Последние 2 месяца стал замечать отеки на ногах. За 2 недели до поступления в клинику наросла одышка, кашель, появилось кровохарканье, было повышение температуры до 38,4оС.
При обследовании: состояние тяжелое, сидит в постели, выраженная одышка в покое, ЧДД 36 в минуту. Питание пониженное. Кожные покровы бледные. Цианоз губ. Выраженные отеки ног, поясницы. Правая голень и бедро синюшны, с варикозно расширенными венами, более отечны, чем левая нога. Границы относительной сердечной тупости расширены влево (в V межреберье по передне-подмышечной линии), тоны сердца приглушены, акцент II тона на легочной артерии. ЧСС 124 в мин. АД - 100/70 мм рт. ст. Перкуторно над лёгкими укорочение тона справа от середины лопатки вниз, там же резко ослабленное дыхание и голосовое дрожание, слева перкуторный тон не изменен, дыхание слева жесткое. Живот мягкий, чувствительный при пальпации в правом подреберье, где определяется плотная печень, выступающая на 6-7 см ниже реберной дуги.
Клинический анализ крови:гемоглобин 116 г/л; эритроциты 4,0х1012/л; цветовой показатель 0,88; лейкоциты 11х109/л; эозинофилы I %; палочкоядерные 6%; сегментоядерные 70%; лимфоциты 19 %; моноциты 4%; СОЭ 2I мм/час.
Анализ мочи: плотность I022; белок 0,066 г/л; лейкоциты 4-5 в поле зрения; эритроциты 7-8 в поле зрения.
ЭКГ:
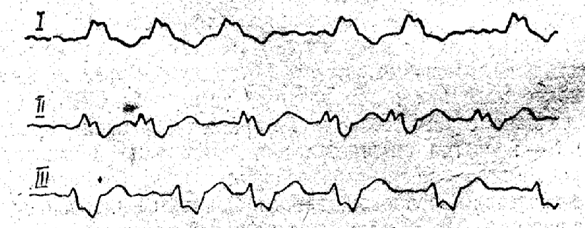
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
ИБС: постинфарктный кардиосклероз. Хроническая сердечная недостаточность НК 2 Б, 3 ФК. Пат: снижение сократ.способности миокарда, падение сердечного выброса.
ЭхоКГ, лаб-состояние электролитов-Na, K. Кислотно-основного сотояния.
Леч-умен. Поварен.соли, алко, чай, кофе. Блок к рец. Ангиотензину 2-Лозартан в дозе 50-100 мг в сут. Иапф- каптоприл 12,5-37,5 мг в сут. –это корот.действия. длит-5-10 мг энапа. Нитросорбит 30-40мг в сут. Триампур- диуретик! Или фуросемид 20аг в сут. Атенолол ? 25-50мг в сут.
Задача № 46.
Больная В., 37 лет, обратилась с жалобами на боли в поясничной области постоянного характера, временами усиливающиеся, учащенное болезненное мочеиспускание, выделение мутной мочи. 5 лет назад в послеродовом периоде впервые появились боли в поясничной области, лихорадка, озноб, дизурические явления. Амбулаторно в течение недели принимала антибиотики, после чего все симптомы исчезли. В последующие годы беспокоили боли в поясничной области, что сопровождалось повышением температуры до 37,5-380С. Не лечилась. Часто болела ангинами. Последнее ухудшение наступило после переохлаждения.
При поступлении состояние средней тяжести. Температура 37,50С. Кожа бледная. В легких везикулярное дыхание. Границы сердца в норме. АД 130/70 мм рт. ст. Пульс 72 в минуту. Живот мягкий, безболезненный. Печень не увеличена. Симптом Пастернацкого слабо положительный.
Общий анализ мочи: относительная плотность мочи 1005, белок 0,33 г/л, лейкоциты до 100 в поле зрения, местами сплошь покрывают поле зрения, эритроциты выщелоченные и неизмененные до 3-5 в поле зрения, гиалиновые цилиндры до 2-3 в поле зрения.
Анализ мочи по Нечипоренко: лейкоциты 20000/мл, эритроциты 2000/мл.
Анализ мочи но Зимницкому: относительная плотность мочи колеблется от 1002 до 1008.
Посев мочи: обнаружен стафилококк.
Клинический анализ крови: гемоглобин 76 г/л; лейкоциты 5х109/л; СОЭ 20 мм/час.
Биохимический анализ крови: креатинин 87 мкмоль/л; мочевина 6,7 ммоль/л; общий белок 82 г/л; калий 4,2 ммоль/л, натрий 135 ммоль/л.
Урография: размеры и форма почек обычные. Справа чашечки и лоханка умеренно расширены. Слева контуры чашечек нечеткие и размытые.
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
Синдромы:
1)болевой( боль в пояс. об-ти)
2)мочевой(протеинурия, лейкоцитурия, низ. пл-ть, цилиндрурия, )
3)дизурические явления-поллакиурия(част мочисп),странгурия(бол.мочеисп),
4)анемический( низ гем.,бледная кожа)
5)обще-воспалительный( tтела повыш., СОЭ-20)
норма по Ничепоренко(опред. содер. в моче эр, лей, цил, бел.) - содержание лей до 2000 в 1 мл (или 1-5 в пол. зрен.), эр. до 1000 в 1 мл (или 1-3 в пол.зр).
норма припробе зимницкого- оцен.пл-ть мочи, колеб-я пл-ти мочи в теч суток,Низ. пл-ть мочи-гипостенурия-ук-ет на наруш. концентрац. способ.
ДИФДИАГНОСТИКА.
Хр.гломерулонефрит: Хар-но 2строн. пораж., в осадке моч. преобл. лимфоц. среди лей., при бак исслед мочи возбуд не выял.
туберкулез почек: хар-но изолир. лейкоцитурия, выявл микобактерии
цистит- также част мочеисп, но хар-но императив позывы и боли в надлобков об-ти, не наруш. концентрац. спосб., нет лейкоцит. цилин.
очаговое образ. в почке( абсцес, киста, опух)-при урограф. не выявлен.
ДОП.МЕТОДЫ ИССЛ.:
УЗИ- опред. размеры, эхоген. паренхим, налич. конкрементов. при хр. пиело.-пл-ть паренхим повышен, расшир чашечно-лох. сист-обструкция.
КТ- опред. пл-ть паренх, сост лоханок,сосуд. ножки, паранефрал. клетч.
ЦИСТОГРАФИЯ-обнаруж. пузырно-мочеточ.рефлюксов и внутрипуз обструкц.
АНГИОГРАФИЯ ПОЧ. АРТ-при хр. пиело выявл уменьш. кол-ва мелких ветв. сегмент. артер.,на позд. стад.-тень поч. мал.,отсутст. гран. м\д корков и мозг слоями
УРОЛОГ ИССЛЕД-показ- рецидивы пиело., налич. камн.
ГИНЕКОЛ ОБСЛ-всегда при инф. мочевывод путей.
ТАКТИКА ВЕДЕНИЯ:
постельный режим
питаение-2000-2500ккал\сут, искл-алкоголь, жирное, острое, увелич. жидкости до 2-3лит-для форсиров. диур.-купир. воспол.
АБ-терап:так как стафил, то пеницил + ингиб бета-лактам: амоксициклин+клавул(амоксиклав)-1-2мг в\м 4р
Уросептики-неграм 0,5-1г в per os 4р
петлев диур-фуросемид-малые дозы, раститю диурет- клюква, медвеж. ушки,брез почки)
восстанов. гемодин.-трентал-0,3, клексан-0,03
санаторно-кур. леч. вне обостр-Ессентуки и др.
профил-ка: противорецидивная тер- АБ(нитрофурантоин 50мг)-10д каждого мес.+ фитотерапия(20д после АБ)-,брусника, клюк. морс и тд
Задача № 47.
Больной Н., 19 лет, обратилась с жалобами на ноющие и колющие боли в области верхушки сердца, одышку, чувство нехватки воздуха, потребность сделать глубокий вдох, сердцебиение. Вышеописанные жалобы отмечает в течение последних 3-х лет.
При осмотре: состояние удовлетворительное. Высокого роста, астенического телосложения. Рост 176 см, вес 59 кг. Верхние конечности удлинены, размах рук превышает рост больного. Пальцы рук удлинены, переразгибание проксимальных межфаланговых и локтевых суставов свыше 1800. Гипоплазия верхней челюсти, аномалии положения резцов верхней челюсти. Сколиоз верхнегрудного отдела позвоночника II степени, продольно-поперечное плоскостопие. Миопия высокой степени (-10 Д). В легких дыхание везикулярное. Границы сердца не расширены. Тоны сердца звучные. Систолический шум и систолический щелчок на верхушке, Живот мягкий. В правом подреберье при глубокой пальпации определяется плотное округлое безболезненное образование, смещающееся при дыхании размерами 10 х 6 см.
Клинический и биохимический анализ крови, анализ мочи: без патологии.
ЭКГ: ритм синусовый, ЧСС 87 в минуту, изменения конечной части желудочкового комплекса в виде незначительной депрессии сегмента ST, отрицательного зубца Т в III, aVF, V5-V6 отведениях.
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
Диагноз: Синдром Морфана. Пролапс Митрального клапана.
Для синдрома Марфана характерно:1)Скелет.Большие кртерии:Килевидная деформация грудной клетки; Воронкообразная деформация груд-ной клетки, требующая хирургичес-кого лечения;Отношение длины верхнего сегмента тела к нижнему < 0,86, или размаха рук к росту > 1,05; Сколиоз (> 20о) или спондилолистез; Ограничение разгибания в локтевом суставе (<170о);Плоскостопие; Протрузия вертлужной впадины. Малые критерии: Воронкообразная деформация грудной клетки;Гиперподвижность суставов; Высокое небо и неровно растущие зубы;Характерное лицо. 2)Орган зрения. Большой критерий: Вывих хрусталиков (эктопия хрусталиков). Малые критерии: Уплощение роговицы; Увеличение аксиального размера глазного яблока (причина миопии); Гипоплазия радужки или целиарной мышцы (причина сужения зрачка). 3) ССС. Большие критерии: Дилатация корня аорты; Расслоение восходящей аорты. Малые критерии: Пролапс митрального клапана; Дилатация легочной артерии после сорокалетнего возраста; Кальцификация митрального кольца после сорока лет; Дилатация или расслоение иных участков аорты.4) Твердая мозговая оболочка. Большие критерии: Эктазия пояснично-крестцового отдела. 5) Дыхательная система-только малые критерии- Спонтанный пневмоторакс; Апикальные пузыри. 6) Кожа-только малые критерии- Атрофические стрии; Рецидивирующие грыжи. Нужно либо наличие 4х больших признаков, либо 2 больших и 1 малого,либо 2 малых и 1 большого.Диагностика:Rg, ЭКГ,ЭХО-КГ, медико-гентическое консультирование ( суть мутации- замена в белке фибриллина пролина на аргинин -->повышение синтеза коллагена типа 3 и снижение коллагена типа 1)ДД: можно проводить с такими наиизвестнейшими болезнями как:гомоцистинурия, синдром Билса, синдром Элерса-Данло-русакова, синдром врождённой гиперрастяжимой кожи с марфаноподобным фенотипом и др.Лечение.В случае диагностики синдрома Марфана пациентам рекомендуется ограничить до среднего либо низкого уровня физическую активность. Изменения сердечно-сосудистой системы являются показанием для назначения медикаментозного и хирургических методов терапии. Фармакологическое лечение включает применение бета-адреноблокаторов с целью уменьшения скорости распространения пульсовой волны при прогрессирующем расширении аорты и регургитации на митральном либо аортальном клапане сердца. Применение блокаторов кальциевых каналов возможно в случаях ограничения применения бета–адреноблокаторов. Хирургическое лечение применяется при недостаточности клапанов сердца, пролабировании створок митрального клапана, значительном (более 55 мм) расширении восходящей аорты и ее расслоении [19, 26]. Оперативные методы лечения могут использоваться для коррекции других (скелетных, висцеральных) отклонений развития и возникающих на их фоне осложнений. ПМК(пишу кратко,т.к. есть отдельная задача): основные симптомы: Боли в области сердца с вегетативными проявлениями. Сердцебиение и перебои в работе сердца;Обмороки и предобморочные состояния;Незначительное «беспричинное» повышение температуры; вегетативные кризы; Синдром гипервентиляции; Головокружения; Повышенная утомляемость; Одышка, чувство неполного вдоха.ДД: кардиалгии любой этиологии, митральная недостаточность.( но здесь шум изменяется в зависимаости от изменения положения тела + систолический щелчок)Диагностика: ЭХО-КГ,ЭКГ(изолированная инверсия зубцов Т в отведениях от конечностей; II, III, avF без смещения сегмента ST (чаще связана с особенностями расположения сердца (вертикальное "капельное" сердце, срединно расположенное в грудной клетке по типу "подвешенного" сердца);Лечение:
1. леч-е вегетососуд.дистонии;
2. предупр-е возник-я нейродистрофии миокарда;
3. психотерапию;
4. аб проф-ка инф.эндокардита.
Прием «успок.» ЛП (валокордин, корвалол, валидол).
Рац. психотерапия, направл. на выработку адекв. отношения к состоянию и лечению.
Изменить образ жизни, режим труда и отдыха; искл.переутомления, психоэмоц. и физ.е нагрузки, интокс- в быту и на производстве.
Задача № 48.
Больная А., 42 лет, жалуется на общую слабость, головокружение, ощущение сердцебиений, снижение аппетита, сухость кожи, ломкость ногтей. В течение 6 месяцев отмечает снижение аппетита, появилась ломкость ногтей, выпадение волос, похудела на 5 кг. Последний месяц беспокоят общая слабость, головокружение, сердцебиения. Госпитализирована для обследования и лечения.
Объективно: кожные покровы бледные. Периферические лимфоузлы не увеличены. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритм правильный, систолический шум на верхушке. АД 100/60 мм рт. ст. ЧСС 105 в минуту. Живот мягкий, безболезненный. Печень, селезенка не увеличены. Стул регулярный, оформлен, обычного цвета.
Клинический анализ крови: гемоглобин 6,5 г/л; эритроциты 3,3х1012/л; гематокрит 22%; цветовой показатель 0,6; ретикулоциты 4‰; тромбоциты 368,0х109/л; лейкоциты 6,8х109/л; палочкоядерные 5%; сегментоядерные 68%; эозинофилы 2%; базофилы 0%; лимфоциты 23%; моноциты 2%; СОЭ 25 мм/час, микроцитоз, пойкилоцитоз.
Биохимический анализ крови: билирубин общий 18 мкмоль/л; билирубин прямой 14 мкмоль/л; АСТ 25 ед/л; АЛТ 17 ед/л; сывороточное железо 6 мкмоль/л; ОЖСС 75 мкмоль/л.
1. Выделите основные синдромы
2. Проведите дифференциальный диагноз.
3. Назначьте дополнительные исследования
4. Определите тактику ведения больного
1. Синдромы:
Общеанемический - обусловлен снижением содержания гемоглобина (Hb=65г/л, N у мужчин=130-170, у женщин=120-150) и количества эритроцитов (э=3,3х10*12/л, N для женщин=3,7-4,7 для мужчин 4,5-5,5) недостаточным обеспечением тканей кислородом и представлен неспецифическими симптомами: общая слабость, головокружения, утомляемость, объективно: бледность кожи
Сидеропенический - обусловлен тканевым дефицитом железа, что приводит к снижению активности многих ферментов (цитохромоксидаза, пероксидаза, сукцинат-дегидрогеназа и др.). Сидеропенический синдром проявляется многочисленными симптомами: сухость кожи, ломкость ногтей, выпадение волос, снижение аппетита, извращение вкуса, обоняния
Кроме того по лабораторным данным:
снижжен гематокрит (Ht=22% [0,22] N= равен 0,41—0,53, а женщины — 0,36—0,46)
микроцитоз - снижен размер эритроцитов
пойкилоцитоз - эритроциты измененной формы
снижен уровень сывороточного железа (СЖ=6 мкмоль/л, N=10-27 мкмоль/л)
Расчитаем Цветовой показатель = 65 * 3/330 =0,59 => анемия гипохромная
2. ДД
Во-первых необходимо проводить дд между различными видами анемий: при В12 - наблюдается поражение пищеварительной и нервной систем, при апластических анемиях - для апластических анемий характерна выраженная панцитопения — анемия, лейкопения, тромбоцитопения и лимфопения.
Во-вторых необходимо проводить дд различных железодифицитных состояний:
1) сидероахрестическая (сидеробластной) анемии - гипохромная микроцитарная гипорегенераторная анемия вследствие нарушения утилизации внутриклеточного железа для синтеза Hb, несмотря на нормальное или повышенное содержание железа в митохондриях эритробластов. В результате в костном мозге увеличивается количество сидеробластов — нормобластов с характерным кольцевидным расположением гранул железа вокруг ядра (кольцевидные сидеробласты). в крови: увеличивается сывороточное железо, ожсс - снижена.
2) Анемии при хронических заболеваниях - Чаще всего анемия развивается при гнойных заболеваниях легких, почек и других органов спустя месяц после начала болезни. Гемоглобин снижается до 110-90 г/л; анемия нормохромная, нормоцитарная, реже гипохромная. Уровень ферритина в пределах нормы, а содержание сывороточного железа снижено; количество сидероцитов в костном мозге в норме
3) ЖДА - гипохромная микроцитарная анемия, развивающаяся вследствии снижения количества железа в организме. Причины: уменьшино поступление, Нарушено всасывание, Потери железа (кровотечения, глистные инвазии)
3. Дополнительные исследования
Определить уровень насыщения трансферрина железом - характерно уменьшение; определение концентрации сывороточного ферритина - характерно уменьшение.
4. Тактика
Назначение препаратов железа: сульфат железа внутрь (либо глюконат железа, при непереносимости сульфата), 200 мг каждый
|
из
5.00
|
Обсуждение в статье: Бисопролол (5 - 10 мг/сут), пропранолол (40 - 200 мг/сут) |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

