 |
Главная |
Вертлужные компоненты бесцементной фиксации.
|
из
5.00
|
Не взирая на довольно успешные клинические результаты с цементными методиками, не прекращается поиск новых возможностей для бесцементной фиксации компонентов эндопротеза. Причина тому – развитие в отдаленном периоде рентгенологических признаков нестабильности. По некоторым данным через 20 лет рентгенологически расшатаны до 48% цементных чашек [Andersson GBJ, Freeman MAR, Swanson SAV 1972; Bartel DL, Bicknele MS, Wright TM 1986; DeLee JG, Charnley J 1976; Eskelinen A, Remes V, Helenius I, Pulkkinen P, Nevalainen J, Paavolainen P. 2005; Kavanagh BF, Dewitz MA, Ilstrup DM, et al 1989; Kavanagh BF, Wallrichs S, Dewitz M, et al 1994; Schulte KR, Callaghan JJ, Kelley SS, Johnston RL 1993; Stauffer RN 1982; Wroblewski BM 1986]. Эти показатели не стали лучше ни при использовании современных методик цементирования, ни вследствие изменения дизайна вертлужных компонентов [Bartel DL, Bicknele MS, Wright TM 1986; Bartel DL, Wright TM, Edwards D 1983; Mulroy RD Jr, Harris WH 1990; Ritter MA, Keating EM, Paris PM, Brugo G 1990]. Кроме того, у относительно молодых пациентов показатели выживаемости вертлужного компонента существенно ниже, а результаты применения цементных чашек при ревизиях оказались значительно хуже, чем при первичной артропластике.
Многочисленные попытки улучшить выживаемость вертлужных компонентов привели к появлению протезов, которые в значительной мере достигают биологической фиксации – большое число исследований практически доказали возможность врастания кости внутрь пористого покрытия. [Callaghan JJ, Dysart SH, Savory CG 1988; Incavo SJ, DiFazio FA, Howe JG 1993; Robertson DM, St. Pierre L, Chahal R 1976; Schmalzried TP, Harris WH 1992; Schmalzried TP, Wessinger SJ, Hill GE, Harris WH 1994; Wixson RL, Stulberg SD, Mehlhoff M 1991]. У бесцементных чашек имеется целый ряд потенциальных теоретических преимуществ – легкость изменения пространственной ориентации во время операции, повышение эффективности за счет применения модульных вкладышей, дополнительные возможности по использованию альтернативных пар трения. Сравнительные исследования цементных и бесцементных вертлужных компонентов демонстрируют более долгий срок службы чашек с пористым покрытием и меньшее число случаев неудовлетворительной рентгенологической картины.
ДИЗАЙН
Бесцементные имплантаты вертлужной впадины фиксируются в кости за счет плотной посадки и создания т.н. press-fit эффекта при условии, что минимальное покрытие чашки собственной костью составит не менее 70%. Существует два основных типа чашек: вкручивающиеся и имплантирующиеся путем забивания. Снаружи имплантаты всегда имеют либо микростуктурированную поверхность (резьбовые компоненты), либо вариант пористого покрытия (металлические шарики, проволока, сетка, плазменное напыление и пр.). Дополнительными опциями дизайна, способствующими немедленной фиксации могут быть рельефные особенности металлической оболочки, шипы, выступы и возможность использования винтов. Требования к внутренней стороне чашек однозначные: она должна быть гладкой – наличие неровностей может служить помехой для плотного прилегания полиэтиленового вкладыша и создаются предпосылки для появления продуктов износа полиэтилена при микроподвижности внутри чашки.
Резьбовой дизайн
Вкручивающиеся вертлужные компоненты имеют вид усеченного конуса с резьбой высотой 2-3 мм и шагом резьбы - 3-4 мм. Наличие резьбы обеспечивает прочную первичную фиксацию, а микроструктурированная поверхность или элементы пористого покрытия – вторичную фиксацию за счет остеоинтеграции. Конусовидная форма чашки делает применение этого имплантата незаменимым в случае протрузионного коксартроза, ревматоидного артрита. Фиксация чашки обеспечивается врезанием острых граней в стенки вертлужной впадины. К преимуществам этого типа имплантата необходимо отнести возможность выполнения костной пластики дефекта дна вертлужной впадины. Противники резьбовых чашек их недостатками считают [Shaw JA, Bailey JH, Bruno A, Greer RB 1990; Tallroth K, Slatis P, Ylinen P, et al 1993]:
- отсутствие очевидной биологической фиксации – костная ткань, располагающаяся между витками резьбы имеет тенденцию к рассасыванию;
- нестабильные компоненты причиняют значительную болезненность;
- при установке и удалении нередко убирается чрезмерное количество кости;
- затруднена интраоперационная ориентация и возникают сложности с дополнительной фиксацией.
Полусферический дизайн
Полусферические компоненты устанавливаются за счет тугой посадки (press-fit) и легко могут быть дополнительно фиксированы винтами, или шпильками, или тем и другим [Callaghan JJ, Dysart SH, Savory CG 1988; Schmalzried TP, Harris WH 1992; Schmalzried TP, Wessinger SJ, Hill GE, Harris WH 1994]. В настоящее время, полусферические чашки используются наиболее широко, потому что они более удобны и обеспечивают большую гибкость в надлежащей ориентации при внедрении. Для усиления начальной стабильности некоторые чашки имеют шипы на куполе или по периферии. Заметно усиливается фиксация при установке дополнительных винтов, использование трех винтов не позволяет чашке сместиться при 100-килограммовых нагрузках [Lachiewicz PF, Suh PB, Gilbert JA 1989]. Использование в стандартном случае больше четырех винтов бесполезно. Винты вообще устанавливаются в том случае, если хирург не уверен в прочности первичной фиксации чашки. Однако надо иметь ввиду, что наличие отверстий может иметь негативные последствия – продукты стирания полиэтилена под давлением проникают в губчатую костную ткань, приводят к появлению гранулем и развитию остеолиза, а могут и вызывать коррозию в местах соединения винта и металлической чашки [Black J, Skipor A, Jacobs J, et al 1989; Jacobs JJ, Skipor AK, Black J, et al 1991; Jacobs JJ, Skipor AK, Black J, et al 1991; Lieberman JR, Kay RM, Hamlet N, Kabo JM 1994; Woodman JL, Jacobs JJ, Galante JO, Urban RM 1984]. Размещение винтов также имеет важное значение. Винты внедренные в переднюю колонну обеспечивают относительно слабую фиксацию, но могут повредить подвздошную вену или запирательную артерию, по этой причине их, по возможности, следует избегать [Wasielewski RC, Cooperstein LA, Kruger MP, Rubash HE 1990]. Наилучшая позиция для введения винтов проксимальный сектор вертлужной впадины (рис. 6.25).
Основная фиксация достигается путем тугой посадки чашки за счет разницы в размерах между диаметром имплантата и подготовленного ложа. В зависимости от плотности кости превышение размеров обычно составляет 1-2 мм, и только в отдельных случаях может быть больше. Однако при значительной разнице в размерах появляются широкие щели в области купола и уменьшение контакта между доступным пористым покрытием и костью, что продемонстрировано в исследованиях на трупах. Кроме того, превышение размеров имплантата на 4 мм вероятно несет недопустимо высокую вероятность перелома вертлужной впадины во время имплантации. Даже превышение размеров компонента на 2 мм требует для установки приложения большой силы (2000 N) [Kim YS, Callaghan JJ, Ahn PB, Brown TD 1995].
Бесцеменные имплантаты, используемые в настоящее время, выполнены из титана, - кобальт-хромового сплава, или тантала. Прорастание кости внутрь возможно во всех трех металлах. Титан имеет преимущество лучшей биологической совместимости, меньшей жесткости, и способностью к химической связи с костью [Clemow AJT, Weinstein AM, Klawitter JJ, et al 1981; Cook SD, Georgette FS, Skinner HB, Haddad RJ Jr 1984; Galante JO, Rivero DP 1985; Haddad RJ Jr, Cook SD, Thomas KA 1987]. Кобальт-хром имеет теоретические преимущества повышенной металлической твердости и возможного уменьшения количества продуктов износа [Ferro X, Zettl-Schaffer KF, Engh C A, et al 1992]. С середины 90-х годов активно используется тантал, который обеспечивает очень благоприятные условия для прорастания кости. Тантал – очень пористый металл (80 процентов, пористого объема), его модуль упругости ближе к кости, чем у кобальт-хрома или титана.
ПРОРАСТАНИЕ КОСТИ
Прорастание кости внутрь пористого покрытия происходит, если выполняются следующие условия: (1) не должно быть чрезмерного движения между имплантатом и костью; (2) должен быть близкий контакт между пористой поверхностью и костью; и (3) размер пор имплантата должен находиться в оптимальном диапазоне. Если все эти условия выполнены, прорастание внутрь кости происходит сходно с процессами заживления перелома, воспаления, репарации и ремоделирования [Haddad RJ Jr, Cook SD, Thomas KA 1987; Jasty M, Bragdon CR, Maloney WJ, et al 1992; Sumner DR, Turner TM, Urban RM, Galante JO 1992; Young FA, Spector M, Kresch CH 1979]. Исследование удаленных вертлужных компонентов демонстрирует прорастание кости от 0% до 100% внутрь доступной пористой поверхности [Bauer TW, Stulberg BN, Ming J, Geesink RG 1993; Cook SD, Barrack RL, Thomas KA, Haddad RJ Jr 1988; Cook SD, Thomas KA 1991; Cook SD, Thomas KA, Haddad RJ J 1988; Ferro X, Zettl-Schaffer KF, Engh C A, et al 1992]. Значительная вариабельность процента прорастания кости объясняется различиями в методиках, используемых для анализа прорастания, а также от дизайна имплантата и сроков имплантации. Sumner с соавторами оценили 18 экспериментальных вертлужных компонентов [Sumner DR, Turner TM, Urban RM, Galante JO 1992]. Эти компоненты имели дополнительную фиксацию винтами, а пористая поверхность представляла собой переплетение волокон титана. Один из имплантатов, удаленный спустя 1 неделю после установки, не показал никакого врастания внутрь. Оставшиеся имплантаты демонстрировали врастания внутрь различной степени, которая, коррелировала со временем прошедшим после имплантации. Те, которые сохранялись на длительный промежуток времени, демонстрировали зрелую трабеклярную кость и гаверсовы каналы внутри имплантата.
НАЧАЛЬНАЯ СТАБИЛЬНОСТЬ
Процесс прорастания кости в поры компонента рассматривался в многочисленных фундаментальных исследованиях. Начальная стабильность имплантата – предпосылка для остеоинтеграции и формирования биологической фиксации [Curtis MJ, Jinnah RH, Wilson VD, Hungerford DS 1992]. Хотя точный порог относительной подвижности, влияющий на прорастание кости внутрь покрытия компонентов эндопротеза не был определен, Pilliar с соавторами показали, что ситуация благоприятна если этот показатель меньше 28 мкм, а в случае если он более 150 мкм развивается фиброзная фиксация [Pilliar RM, Lee JM, Maniatopoulos C 1986]. Влияние нагрузки на процесс прорастания кости в покрытие компонентов эндопротеза изучено в многочисленных фундаментальных исследованиях. Так в экспериментах на собаках Heck с сотрудниками нашли, что при уменьшении нагрузки после имплантации титановых сегментарных протезов улучшается предельная прочность на сдвиг между костью и компонентом [Heck DA, Nakajima I, Kelly PJ, Chao EY 1986]. С другой стороны, Kim WC с соавторами при создании вертлужной модели на собаках нашли, что немедленная опора может быть полезной [Kim WC, Hermens KW, Rechl H, et al 1986; Kim WC, Hermens KW, Rechl H, et al 1986]. После первичного тотального эндопротезирования тазобедренного сустава с изначально надежно фиксированным бесцементным вертлужным компонентом разрешение давать нагрузку в ранние сроки после операции не приводит к ухудшению клинических результатов. Тем не менее, уменьшение микроподвижности до абсолютного минимума должно быть целью, поскольку это способствует вторичной биологической фиксации.
ПЛОТНЫЙ КОНТАКТ
Исследования из многочисленных центров демонстрировали, что, хотя прорастание кости внутрь покрытия возможно с промежутками между поверхностью протеза и костью до 3 мм, процесс идет медленнее и практически непредсказуемо. Sandborn и партнеры зафиксировали прорастание кости внутрь компонента через промежутки до 2.0 мм, но отметили оптимальное прорастание, когда промежутки были меньше 0.5 мм [Sandbom PM, Cook SD, Anderson RC, et al 1987]. Рассверливание вертлужной впадины до размера последней фрезы, соответствующей размеру чашки оптимизирует контакт с костью, но не обеспечивает первичной стабильности и в этом случае остается только надеяться на вторичную биологическую фиксацию. В настоящее время мы считаем, что необходимо обрабатывать вертлужную впадину под полусферическую чашку на 1 - 3 мм меньше, в зависимости от качества кости, жесткости материала, и размера чашки. Необходимо удостовериться, что не остается больших промежутков между куполом чашки и дном впадины. Для увеличения начальной стабильности press-fit чашки может использоваться дополнительная фиксация винтами.
РАЗМЕР ПОР
Множество исследователей пытались определить оптимальные размеры пор для прорастания кости внутрь, основываясь, прежде всего, на гистологических наблюдениях и механических испытаниях стабильности. Bobyn JD с соавторами в исследованиях на собаках кобальт-хромовой модели с пористой поверхностью из мелких шариков определили, что имплантаты с размерами пор в пределах 400 - 800 мкм имели более слабую фиксацию, чем с размерами 50 до 400 мкм [Bobyn JD, Pilliar RM, Binnington AG, Szivek JA 1987, Bobyn JD, Pilliar RM, Cameron HU, Weatherly GC1980; Welsh RP, Pilliar RM, McNab I 1971]. При изучении имплантатов с размером пор менее 100 мкм, больший размер пор соответствовал лучшей фиксации [Robertson DM, St. Pierre L, Chahal R 1976]. В другие исследованиях, при размерах пор в диапазоне 150 - 400 мкм не определялась разница в отношениях между силой фиксации и размером пор [Bobyn JD, Pilliar RM, Cameron HU, Weatherly GC 1980; Bobyn JD, Pilliar RM, Cameron HU, et al 1980]. На основании этих исследований можно считать, что оптимальный размер пор для прорастания кости находится в диапазоне 100 - 400 мкм, однако с внедрением новых материалов (например, тантал) может измениться и представление об оптимальном размере пор.
УЛУЧШЕНИЕ ФИКСАЦИИ
На ранних этапах развития бесцементной фиксации компонентов эндопротеза проводилось большое число исследований различных методов, которые могут стимулировать процесс прорастания кости в покрытие металлического компонента. Было продемонстрировано благоприятное воздействие постоянным электрическим током [Colella SM, Miller AG, Stang RG, et al 1981; Weinstein AM, Klawitter JJ, Cleveland TW, Amoss DC 1976]. Использование импульсного электромагнитного поля оказалось неэффективным в моделях на животных [Dallant PA, Meunier P, Christel G, et al 1987; Jasty M, Schutzer S, Bragdon C, Harris WH 1987; Rivero DP, Landon GC, Skipor AK, et al 1986].
Аутогенной костная крошка обладает остеокондуктивными и остеоиндуктивными свойствами и способствует прорастнию кости внутрь пористого покрытия вертлужного компонента при пластике небольших костных дефектов [Hermens KA, Kim WC, O'Carroll PF, et al 1986; Kienapfel H, Sumner DR, Turner TM, et al 1992; Kozin SC, Hedley AK, Urist MR 1982; McDonald DJ, Fitzgerald RH Jr, Chao EYS 1988; Russotti GM, Okada Y, Fitzgerald RH Jr, et al 1987; Turner TM, Sumner DR, Urban RM, et al 1986]. При использовании покрытий фосфата кальция (гидроксиапатит и трикальция фосфат) совместно с пористыми материалами для улучшения прорастания кости, получены неоднозначные результаты [Bauer TW, Greesink RCT, Zimmerman R, McMahon JT 1991; Beight J, Radin S, Cuckler J, Ducheyne P 1989; Berry JL, Geiger JM, Moran JM, et al 1986; Cook SD, Thomas KA, Kay JF, Jarcho M 1988; Cook SD, Thomas KA, Kay JF, Jarcho M 1988; D'Antonio J A, Capello WN, Crothers OD, et al 1992; Rivero DP, Fox J, Skipor AK, et al 1988; Rivero DP, Fox J, Skipor AK, et al 1985; Seballe K, Hansen ES, Rasmussen HB, et al 1992; Welsh RP, Pilliar RM, McNab I 1971; Yoon KS, Kim HJ, Lee JH, Kang SB, Seong NH, Koo KH. 2007]. Непонятым остается, что более способствует прорастанию кости: коротко работающий трикальция фосфат или обладающий более продолжительным действием гидроксиапатит, и какая поверхность оптимальна для применения этих покрытий [Manley MT, Capello WN, D'Antonio JA, et al 1998].
Любая медикаментозная терапия, способная неблагоприятно воздействовать на заживление перелома может также огранчить прорастание кости в покрытие бесцементного вертлужного компонента. Прорастания не проиходит, если не обеспечена начальная фиксация протеза, или если есть слишком широкие промежутки между компонентом и костью. Лечение пациентов противоопухолевыми препаратами, бифосфонатами, индометацином и низкими дозами радиации, уменьшает силу фиксации и степень прорастания кости внутрь в моделях на различных животных [Barth E, Roenningen H, Solheim LF, Saethren B 1986; Keller JC, Trancik TM, St. Mary S, et al 1987; Kim WC, Hermens KW, Rechl H, et al 1986; Pilliar RM, Bobyn JD 1987; Wise MW III, Robertson ID, Lachiewicz PF, et al 1990]. Эти факторы должны быть учтены при имплантации эндопротеза.
В литературе имеется множество сообщений о 5-10-летних клинических результатах использования различных бесцементных вертлужных компонентов. Надежная фиксация получена более чем в 95% случаев. Clohisy сообщил о результатах использования 196 бесцементных вертлужных компонентов с пористым покрытием из титановой проволоки, наблюдаемых в среднем 122 месяца [Clohisy JC, Harris WH 1999; Clohisy JC, Harris WH 1999]. Не было ни одной ревизии вследствие асептического расшатывания и явлений периацетабулярного остеолиза. Имеются сообщения о таких же результатах применения других бесцементных чашек [McAuley JP, Moore KD, Culpepper WJ II, Engh CA 1998]. В наблюдении на протяжении 12 лет 72 эндопротезов тазобедренных суставов с вертлужными компонентами из кобальт-хрома с пористым покрытием из металлических шариков, асептическое расшатывание и периацетабулярный лизис отмечались только в 4% случаев.
ПОТЕНЦИАЛЬНЫЕ НЕДОСТАТКИ БЕСЦЕМЕНТНЫХ ВЕРТЛУЖНЫХ КОМПОНЕНТОВ
Теоретические преимущества бесцементных вертлужных компонентов абсолютно понятны: они удобны в установке, модульные вкладыши могут улучшить эффективную позицию чашки и уменьшить вероятность вывихов, прорастание кости внутрь обеспечивает надежную биологическую фиксацию и, наконец, сменные модульные вкладыши очень удобны для ревизии, учитывая всевозможные размеры головок бедренных компонентов. Однако имеется и другая сторона в использовании бесцементных чашек – это возникновение при имплантации пресс-фит устройств перелома вертлужной впадины, случаи разобщения металлической оболочки и вкладыша, катострофическая несостоятельность вкладыша, сомнительно ускоренные темпы изнашивания полиэтилена, раздражение сухожилия iliopsoas краем металлической оболочки и остеолиз вертлужной впадины. Поэтому, оценивая клинические результаты бесцементных вертлужных компонентов, не надо забывать, что спустя 5 - 10 лет после операции не было проблем с нестабильностью цементных чашек. И хотя возможна устойчивая фиксация бесцементного вертлужного компонента на неопределенно длительный период времени, в сроки до 10 лет хирурги столкнулись с целым рядом вышеперечисленных проблем, не встречавшихся прежде при использовании цементных имплантатов. Разумеется, что продолжающееся техническое совершенствование современных бесцементных компонентов создает предпосылки для энтузиазма хирургов, однако, возможно, что мы обмениваем одну проблему на другую, и вместо рентгеновских признаков расшатывания цементных чашек получим целый ряд других проблем, наблюдаемых при использовании ранних моделей бесцементных вертлужных компонентов.
Катастрофическая несостоятельность полиэтиленового вкладыша отмечалась во многих моделях бесцементных вертлужных компонентов [Stiehl JB, Mahfouz MR. 2007]. Berry с соавторами сообщили о целом ряде (более 10 моделей) ранней несостоятельности вкладыша, потребовашей ревизии в сроки от 2 до 7,6 лет, в среднем 4,6 года [Berry DJ, Barnes CL, Scott RD, et al 1994]. Все вертлужные компоненты имели минимальную толщину модульного полиэтиленового вкладыша менее 5 мм. Половина пациентов во время первичной операции была младше 40 лет, и практически в половине случаев отмечалась вертикальная позиция чашки (50 градусов и более угла фронтальной инклинации). Причина этого явления микродвижение полиэтилена внутри оболочки чашки – дополнительный источник частиц износа, помимо продуктов истирания в бедренно-вертлужной паре. Вероятно, число неудач, будет увеличиваться пропорционально длительности сроков наблюдения
Также множество авторов сообщают о разобщении оболочки и вкладыша в многочисленных моделях вертлужных компонентов [Brien WW, Salvati EA, Wright TM 1990; Buecke MJ, Herzenberg JE, Stubbs BT 1989; Cameron HU 1993; Ferenz CC 1988; Kitziger KJ, DeLee JC, Evans JA 1990; O'Brien RF, Chess D 1992; Ries MC, Collis DK, Lynch F 1992; Wilson AG, Monsees B, Blair VP 1988]. Это может произойти в раннем периоде из-за нарушения механизма блокировки или в позднем вследствие усталостной несостоятельности полиэтиленового вкладыша. Ревизия требуется во всех случаях. Риск разобщения может быть уменьшен путем усовершенствования механизмов блокировки модульных полиэтиленовых вкладышей или за счет использования немодульных вертлужных компонентов, представляющих собой единое целое.
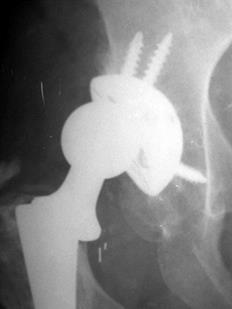
Перелом вертлужной впадины может произойти во время установки бесцементного вертлужного компонента и может поставить под угрозу фиксацию (рис. 4.6). Sharkey PF сообщил относительно 13 переломов, которые произошли во время установки бесцементных вертлужных компонентов [Sharkey PF, Hozack WJ, Callaghan JJ 1999]. Наибольшую степень риска имеют пациенты с умеренным остеопорозом, поскольку им устанавливаются компоненты с наибольшей разницей в размерах.
Неправильно заданное во время операции положение вертлужного компонента может существенным образом повлиять на уровень износа полиэтиленового вкладыша. Как было продемнстрировано PatilS. с соавторами оптимальным положением компонента является угол наклона 40О - 45О градусов и антеверсия не менее 15О, увеличение угла наклона до 55О приводит к 5-8% нарастанию темпов износа (рис 4.7) [Patil S, Bergula A, Chen PC, Colwell CW Jr, D'Lima DD. 2003]. Неправильная ориентация бесцементного вертлужного компонента может также вызвать передний мягкотканый импнджмент [Trousdale RT, Cabanela ME, Berry DJ 1995]. Если компонент установлен в позиции чрезмерной ретроверсии, может раздражаться сухожилие m.iliopsoas, поскольку оно располагается по переднему отделу вертлужной впадины. Эти пациенты жалуются на связанную с ходьбой боль в паху, которая диагносцируется наружной ротацией с гиперэкстензией бедра. При таком тесте m.iliopsoas натягивается по выступающему краю вертлужного компонента. На боковой рентгенограмме можно увидеть, что сухожилие m.iliopsoas натягивается чрез выступающий край вертлужного компонента. Ревизия и переустановка компонента в более правильную позицию могут быть успешными, если все другие источники боли исключены.

(рис 4.7. а) Уровень износа в зависимости от угла фронтальной инклинации; б) Вертикальная позиция чашки с избыточным износом, развившимся в течение 18 месяцев.
Как уже отмечалось ранее, есть множество сведений о высоких темпах изнашивания полиэтилена, скорость износа от 0,17 до 0,4 мм ежегодно. Возможной причиной этой проблемы может быть также использование бесцементных вертлужных компонентов в более молодом возрасте, когда пациенты предъявляют повышенные требования к искусственному суставу.
Одной из главных проблем с бесцементными вертлужными компонентами различных моделей является развитие остеолиза костей таза, по-видимому, связанное с воздействием продуктов износа (рис. 4.8) [Berman AT, Avolio A, Delgallo W 1994; Cooper RA, McAllister CM, Borden LS, Bauer TW 1992; Santavirta S, Konrtinen YT, Hoikka V, Eskola A 1991; Schmalzried TP, Jasty M, Harris WH 1992]. Stauffer RN с соавторами сообщили, что при 5 - 7 летнем наблюдении из 199 компонентов с пористым покрытием в 30 наблюдался остеолиз костей таза [Stauffer RN. 1990]. По данным Trousdale RT с соавторами при использовании вертлужных компонентов HGPI, 13 из 116 пациентов имели очевидный по данным ренгенографии периацетабулярный лизис [Trousdale RT, Cabanela ME, Berry DJ 1995]. Причиной этого лизиса, вероятно, является проникновение частиц дебриса с поверхности метал-полиэтилен с внутренней стороны чашки к кости в области вертлужной впадины.
Рис. 4.8. Rg с остеолизом
Таблица 4-1.
Выживаемость вертлужных компонентов по данным литературы
Большинство вертлужных компонентов, используемых в настоящее время в Российском НИИТО им. Р.Р.Вредена представляют собой полусферические чашки с пористым напылением, выполненные из титана или кобальт-хрома и конические резьбовые чашки из титана с микроструктурированной поверхностью. Рассверливание вертлужной впадины производится обычно с разницей на 1 - 3 мм, в зависимости от качества кости и размера устанавливаемого вертлужного компонента. Дополнительноек крепление винтами используется по показаниям или согласно предпочтению хирурга. Учитывая, что большинство проблем связано несостоятельностью полиэтиленового вкладыша все чаще, особенно у молодых пациентов, применяются вкладыши из поперечносвязанного полиэтилена и альтернативные пары трения (метал-метал и керамика-керамика). Кроме того, использование альтернативных пар трения позволяет применять бедренные головки большого размера, что, в свою очередь способствует стабильности сустава и обеспечивает большую амплитуду движений.
Полусферический вертлужный компонент Trilogy (Zimmer)
Выполнен из титана, пористое покрытие из титановых волокон (рис. 4.9). Изнутри чашка гладкая, на полюсе имеется отверстие для фиксации вкладыша. Вкладыш выполняет сферическую внутреннюю форму чашки и фиксируется стопорным кольцом и противоротационными выступами на краях чашки. Фиксационное полукольцо имеет дополнительные усики, которые служат контролем правильности посадки вкладыша и позволяют при необходимости удалить (заменить) полиэтилен без особых трудностей и разрушения или изменить его положение. Контроль глубины посадки осуществялется через отверстия для винтов.
Необходимо помнить, что чашка Trilogy имеет более высокие края, чем фреза и, соответственно, при подготовке ложа требуется учитывать эту особенность. С другой стороны белее высокий профиль чашки обеспечивает лучшее покрытие костной тканью.
Линейка типоразмеров представлена компонентами от 46 мм до 70 мм, через 2 мм, вкладыши используются нейтральные и с 10-градусным наклоном. Материал вкладыша обычный или поперечносвязанный полиэтилен. Имеются также линейки чашек под головку 22, 26 и 32 мм, но они не получили такого широкого распространения, поскольку в стандартных случаях нет необходимости в их использовании.
Достоинства компонента:
- большая площадь контакта с костью;
- легкость в изменении положения модульного вкладыша и возможность его замены;
Недостатки:
- при малых размерах чашки (46-48 мм) может быть затруднена установка вкладыша, поскольку его внешний диаметр больше диаметра металлического компонента.
Полусферический вертлужный компонент Duraloc™ (DePuy)
Выполнен из титана, пористое покрытие из металических шариков (Porocoat™) (рис. 4.10). Форма компонента усеченная полусфера, поэтому чашка имплантируется глубже, чем последняя фреза. Данный момент может играть положительную роль при мелких вертлужных впадинах, но в случае глубокого рассверливания впадины компонент может потерять опору на края впадины и жесткость фиксации. Изнутри чашка гладкая, три отверстия под винты. Вкладыш выполняет сферическую внутреннюю форму чашки и фиксируется стопорным кольцом посадка вкладыша на конус. Контроль глубины посадки осуществялетсяч через апикальное отверстие.
Недостаток – невозможность изменения положения вкладыша после установки.
Линейка типоразмеров представлена компонентами от 48 мм до 74 мм, через 2 мм, вкладыши используются с 10 и 20-ти - градусным наклоном. Материал вкладыша обычный или поперeчносвязанный полиэтилен.
Полусферический вертлужный компонент ASR™ (Porocoat™) (DePuy)
В последнее время используется в институте все чаще. Тонкостенный, выполнен из кобальт-хрома, пористое покрытие из металических шариков (рис. 4.11). Изнутри чашка полированная, без отверстий для использования в сочетании с головками больших размеров. Пара трения метал-метал. При забивании используется специальный инструмент, захватывающий чашку по внутреннему контуру. Поскольку чашка ASR, также как и Duraloc, имеет вид усеченной полусферы, но не имеет вкладыша, целесообразно при забивании задавать несколько более горизонтальную позицию, чем обычно. Вследствие того, что в чашке отсутствуют отверстия затруднен контроль за глубиной посадки компонента.
Достоинтства:
- использование пары с экспериментально подтвержденным очень низким уровнем линейного износа;
- высокая стабильность сустава, отстутствие тенденции к вывиху;
- большая амплитуда возможных движений.
Недостатки:
- невозможность дополнительной фиксации с помощью винтов и, следовательно, затруднено использование при дефектах и при низком качестве кости;
- затруднен контроль глубины посадки чашки.
Полусферический вертлужный компонент Mallory-Head (Biomet)
Выполнен из титана, имеет пористое плазменно-спреевое покрытие с размерами пор от 100 до 1000 микрон (рис. 4.12). Изнутри чашка гладкая с полной конгруентностью поверхности вкладыш/чашка, на ободе чашки имеется 6-8 выступов для придания вкладышу ротационной стабильносит. Особенностью компонента является наличие по экватору четырех антиротационных шипов, поэтому, в соответствии с рекомендацией фирмы, размер устаноавливаемой чашки эквивалентен размеру последней фрезы, в случае выраженной потери качества кости возможно использование компонента диаметром превосходящим фрезу на 2 мм. Контроль глубины посадки осуществялетсяч через апикальное отверстие.
Линейка типоразмеров представлена компонентами от 40 мм до 80 мм, через 2 мм, вкладыши используются с 10-ти - градусным наклоном. Материал вкладыша обычный или поперечносвязанный полиэтилен. Имеются также вкладыши с возможностью использования пары трения металл-металл.
|
из
5.00
|
Обсуждение в статье: Вертлужные компоненты бесцементной фиксации. |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

