 |
Главная |
Эндопротезирование суставных поверхностей
|
из
5.00
|
Роль эндопротезирования суставных поверхностей остается спорной. Несмотря на изначальный энтузиазм от замены суставных поверхностной, как альтернативы тотальному эндопротезированию тазобедренного сустава, недопустимое число неудач в первые несколько лет после операции годы привело к уменьшению применения этого метода [Freeman MAR, Cameron HU, Brown GC 1978; Jolley MN, Salvati EA, Brown GC 1982; Nelson CL, Walz BH, Gruenwald JM 1997; Steinberg ME 1982]. С возрождением интереса к паре трения метал-метал и с появлением поперечно связанного полиэтилена хирурги вновь возвращаются к эндопротезированию суставных поверхностей.
В прошлом было предложено множество вариантов замены суставных поверхностей (рис. 50-1). Главное преимущество такой процедуры – сохранение костного вещества шейки бедра. В отличие от однополюсного и тотального эндопротезирования тазобедренного сустава, при которых приходится жертвовать головкой и шейкой бедра, а также вскрывается интрамедуллярный канал, при замене суставных поверхностей кость проксимального отдела бедра остается интактной, что имеет колоссальное значение при возникновении потребности в ревизии.
История
Одно из первых сообщений о самом раннем использовании чужеродного материала для пластики суставных поверхностей было в 1840, когда в Соединенных Штатах Carnochan использовал деревянный блок, как вставку между поверхностями височно-нижнечелюстного сустава. С тех пор, множество хирургов применяли различные материалы и ткани для интерпозиции поверхностей тазобедренного сустава. В 1905, Murphy сообщил об использовании мышцы и фасции в качестве прокладки в пораженных суставах [Murphy JB 1905]. В 1913 Р.Р.Вреден предложил использовать с этой целью свиной пузырь [Вреден Р.Р. 1913, 1914]. В 1918 такую же методику использовал Baer [Baer WS 1918]. Smith-Petersen первым предложил полноценную замену суставных поверхностей, или так называемую двойную колпачковую (чашечную) артропластику [Smith-Petersen MN 1948]. Он разработал колпачок, сделанный из стекла, который помещался между головкой бедренной кости и вертлужной впадиной для лечения артроза. Стеклянные колпачки были слишком хрупки, чтобы противостоять силам, возникающим в тазобедренном суставе, и они часто ломались. В 1938, он заменил стекло виталлиумом и за следующее десятилетие установил более 500 таких колпачков.
В 50-х годах были разработаны различные модификации колпачковой артропластики. Haboush сообщил о двух случаях использования двухколпачковой артропластики, когда два металлических колпачка были установлены с акриловым цементом, один на головку бедренной кости, а другой в вертлужную впадину. Это было возможно одним из первых случаев использования метилметакрилата в эндопротезировании тазобедренного сустава [Haboush EJ 1953]. Вскоре после этого Townley разработал однополюсный вариант, в котором металлический колпачок устанавливался на короткой изогнутой ножке [Townley CO 1982]. В 1960 году Townley предложил вертлужную чашку, выполненную из полиуретана а, позже из полиэтилена. Оба компонента устанавливались на цементе. Хотя Townley первоначально сообщил о превосходных результатах, в дальнейшем расшатывание вертлужного компонента стало серьезной проблемой. С более широким распространением обычного тотального эндопротезирования тазобедренного сустава интерес к замене суставных поверхностей потерялся.
Замена суставных поверхностей в различных модификациях продолжала использоваться в небольших объемах и в 70-80-х годах, как альтернатива обычному тотальному эндопротезированию у молодых и активных пациентов [Amiistutz HC 1982; Amstutz HC, Thomas BJ, Jinnah R, et al 1984; Beaule P, Amstutz H 2000; Bogoch ER, Fornasier VL, Capello WN 1982; Capello WN, Ireland PH, Trammell TR, Eicher P 1978; Capello WN, Misamore GW, Trancik TM 1982; Furuya K, Tsuchiya M, Kawachi S 1978; Gerard Y 1978; Trentani C, Vaccarino F 1978]. В настоящее время используется множество различных имплантатов для замены суставных поверхностей, которые различаются конструктивно, в зависимости от используемых материалов, по методике установки и инструментальному обеспечению.
Актуальность
Пациенты с асептическим некрозом головки бедренной кости составляют около10% всех случаев первичного эндопротезирования тазобедренного сустава. Большинство из них молоды, а около половины имеют двусторонний процесс. Для их лечения с переменным успехом применялось множество различных хирургических вмешательств, таких как декомпрессия очага, васкуляризированные и неваскуляризированные костные трансплантаты, пластика на мышечной ножке, остохондральные трансплантаты и различные типы остеотомии бедра [Meyers MH 1978; Vail TP, Urbaniak JR 1996]. Однако, когда очаг повреждения достаточно большой (вовлечено более 30% головки) или произошел субхондральный коллапс результат таких органосохраняющих вмешательств обычно неудовлетворительный и операцией выбора является эндопротезирование [Ficat RP, Arlet J 1980]. Вариантами эндопротезирования может быть замена головки бедра (однополюсный протез), замена биполярной головкой, тотальное эндопротезирование и замена суставных поверхностей. Биполярные и однополюсные эндопротезы при использовании у молодых пациентов приводят к ранним неудовлетворительным результатам [Cabanela ME 1990; Kim KJ, Rubash HE 1997; Kwok DC, Cruess RL 1982; Lachiewicz PF, Desman SM 1988]. Несмотря на то, что тотальное эндопротезирование чрезвычайно эффективная операция при остеоартрозе тазобедренного сустава, частота неудач при асептическом некрозе у молодых пациентов существенно выше [Cornell CN, Salvati EA, Pellici PM 1985; Dorr LD, Takei GK, Conaty JP 1983; Ortiguera C, Pulliam I, Cabanela ME 1999; Parvizi J, Morrey MA, Breen CJ, Cabanela ME 2000]. Исследование из клиники Мейо показало 79% ревизий через 17,8 лет у пациентов с асептическим некрозом в сравнении с 39% при другой этиологии [Ortiguera C, Pulliam I, Cabanela ME 1999]. Другое сравнительное исследование подтверждает, что пациенты с асептическим некрозом младше 50 лет, имеют значительно более высокую частоту неудач в сравнении с пациентами с остеоартрозом [Parvizi J, Morrey MA, Breen CJ, Cabanela ME 2000]. Вследствие недостаточной эффективности альтернативных эндопротезированию хирургических методов лечения АНГБК и худшими по сравнению с другими нозологическими формами исходами тотального эндопротезирования, вновь появился интерес к замене суставных поверхностей, как одному из этапов в лечении. Замена суставных поверхностей устраняет боль и восстанавливает функцию, не нарушая целостности проксимального отдела бедра, что обеспечивает благоприятные условия для ревизионной операции.
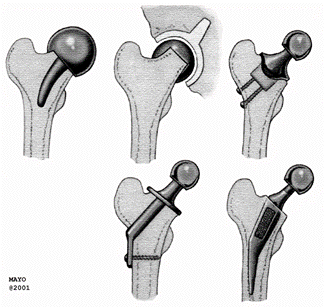
Рис. 4.40. Предлагаемые ранее варианты замены суставных поверхностей.
Существует три основных типа замены суставных поверхностей:
1. Частичная замена головки бедра
2. Замена суставной поверхности головки бедра
3. Тотальная замена суставных поверхностей (бедренной и вертлужной).
Результаты
Частичная замена суставной поверхности головки бедра
Результаты этих операций при АНГБК, очень многообещающие в раннем послеоперационном периоде оказались неудовлетворительными при средних и длительных сроках наблюдения [Siguier T, Siguier M, Judet T, et al 2001]. Основываясь на доступных сообщениях в литературе трудно оправдать использование этих устройств в настоящее время [Krackow KA, Mont MA, Maar DC 1993; Siguier T, Siguier M, Judet T, et al 2001].
Замена суставной поверхности головки бедра
Этот метод был предложен, как разумный выбор для молодых пациентов с АНГБК, потому что обеспечивал устранение болевого синдрома и восстанавливал функцию с 80% выживаемостью в средне-отдаленные сроки [Hungerford MW, Mont MA, Scott R 1998]. Hungerford с соавторами сообщили, что когда замена суставной поверхности головки бедра выполнялась при III или начальной IV стадиях заболевания в 91% были отличные результаты через 5 лет, а в 62% и через 10,5 лет отмечались хорошие и отличные результаты по шкале Харриса [Hungerford MW, Mont MA, Scott R 1998]. Krackow с соавторами сообщали о хороших и отличных результатах у 84% пациентовпри среднем периоде наблюдения 3 года [Krackow KA, Mont MA, Maar DC 1993]. В другом исследовании Amstutz с соавторами проанализировали 37 тазобедренных суставов, средний возраст пациентов составил 30 лет [Beaule P, Amstutz H 2000]. Отмечалось существенное восстановление функции и снижение болевого синдрома после операции. Через 7,5 лет в одиннадцати случаях (30%) потребовалась ревизия, у 10 пациентов произошло истирание хряща вертлужной впадины, а у одного асептическое расшатывание. Восьми пациентам были установлены тотальные эндопротезы, а в трех случаях была выполнена замена суставной поверхности вертлужной впадины с образованием пары трения метал-метал. Общая выживаемость составила 79% через 5 лет, 59% через десять лет и 45% через 14 лет [Beaule P, Amstutz H 2000].
Тотальная замена суставных поверхностей
Наблюдение за тотальными эндопротезами суставных поверхностей в отдаленные сроки показало большую частоту несостоятельности различных типов имплантатов. Ritter с соавторами провели проспективное, сравнительное исследование 50 пациентов с двухсторонним поражением, которым с одной стороны выполнялось обычное тотальное эндопротезирование, а с другой проводилась замена суставных поверхностей [Ritter MA, Gioe TJ 1986]. Они сообщили, что значительно чаще отмечались линии ретгеновского просветления на границе цемента и кости вертлужной впадины и большее число суставов подверглись ревизии если была выполнена замена суставных поверхностей. Amstutz с соавторами в сравнительном исследовании между обычным эндопротезированием и заменой суставных поверхностей также сообщили о большей частоте несостоятельности вертлужных компонентов из полиэтилена во второй группе пациентов [Amstutz HC, Thomas BJ, Jinnah R, et al 1984]. Они считали, что это связано с более молодым возрастом пациентов.
В последние годы исследовалась концепция замены суставных поверхностей износостойкими имплантатами, способными обеспечить хорошие трибологические характеристики и низкий уровень изнашивания. С этой целью рассматривались альтернативные пары трения керамика-керамика, металл-металл (CoCr) и поперечносвязанный полиэтилен. Buechel сообщил о ранних результатах применения бесцементного эндопротеза (Endotec), бедренный компонент которого имеет короткую центральную клиновидную ножку и полусферический компонент, имеющий пористое покрытие со стороны кости, вертлужная чашка из UHMWPE фиксировалась во впадине винтами. Из 60 пациентов 57 имели отличные и хорошие результаты, выживаемость составила 91,8% через 6 лет [Buechel FF 1996].
В многочисленных сообщениях о результатах раннего опыта с металл-металическими имплантатами для замены суставных поверхностей, через 2-3 года наблюдения отмечалось менее 1% неудач [Ball ST. с соавт. 2007; Beaule P, Amstutz H 2000; Amstutz H с соавт. 2007; Boyd HS с соавт. 2007; Cieliński L. с соавт. 2007; Hing C. с соавт. 2007; Mont MA. с соавт. 2006; Rudert M. с соавт. 2007; Vail TP. с соавт. 2006]. По данным Nishii T. с соавторами выживаемость металл-металических протезов суставных поверхностей составляет 96% через пять лет [Nishii T. с соавт. 2007]. При лечении данным методом 600 пациентов со средним возрастом 48,9 лет Amstutz H. с коллегами не имели ревизий в сроки от 3,5 до 6 лет [Amstutz H с соавт. 2007]. Хотя результаты замены суставных поверхностей метал-металическим протезом очень многообещающие, не выясненной остается проблема повышения содержания ионов кобальта и хрома во всех биологических жидкостях и тканях, зафиксированная в многочисленных исследованиях [Amstutz H с соавт. 2007; Daniel J. с соавт. 2007; De Haan R. с соавт. 2007; Hing C. с соавт. 2007; Khan M. с соавт. 2006; Luetzner J. с соавт. 2007; Vendittoli PA. с соавт. 2007; Witzleb WC. с соавт. 2006; Ziaee H. с соавт. 2007]. В виду отсутствия точных сведений о безопасности ионов метала, остаются опасения относительно их возможной токсичности, канцерогенности и тератогенности. В настоящее время это является основной причиной осторожного применения этого метода у молодых и активных пациентов.
Причина неудач
Charnley в 1979 году предсказывал, что основной причиной неудач при замене суставных поверхностей будет расшатывание вертлужного имплантата вследствие приложения мощных усилий большой бедренной головкой к тонкому и гибкому вертлужному компонету [Charnley J 1979]. Причиной отказа бедренного компонента может стать перелом шейки бедра или нестабильность в результате резорбции кости и выравнивания компонента [Campbell P, Mirra ], Amstutz HC 2000; Freeman MAR 1978; Gerard Y 1978].
Важным фактором считают оставшееся кровоснабжение головки и ее жизнеспособность. Freeman с соавторами считают, что оставшаяся часть головки и шейки бедра сохраняют васкуляризацию и не подвергается некрозу. Они исследовали по 5 бедренных головок в 2 сериях и нашли, что бедренная головка остается жизнеспособной [Freeman MAR 1978; Freeman MAR, Cameron HU, Brown GC 1978]. Такой же точки зрения придерживается Wagner, который имел подобные наблюдения [Wagner H 1979]. Имеется и другая точка зрения, у авторов, которые наблюдали явления некроза в оставшейся части головки при ревизиях бедренного компонента. Gerard гистологически подтвердил массивный некроз головки бедренной кости у 12 пациентов, с резорбцией кости и просевшими бесцементными бедренными компонентами [Gerard Y 1978]. Два отдельных исследования специально изучали состояние кровообращения и жизнеспособность оставшейся части головки бедра и получили противоречивые сведения. Bogoch с соавторами в исследовании 6 случаев ревизии, обнаружили очевидный некроз в трех из четырех случаев, когда причиной ревизии явился перелом шейки бедра [Bogoch ER, Fornasier VL, Capello WN 1982]. У оставшихся двух пациентов бедренная головка была жизнеспособна, причиной ревизии у них явилась нестабильность вертлужного компонента. По их мнению некроз произошел в процессе замены суставной поверхности, поскольку не отмечалось реакции кости на метилметакрилат. Кроме того, они наблюдали очаги ремоделирования на стороне перелома, следовательно перелом, возможно, произошел через ослабленную зону в месте перхода жизнеспособной кости в некротизированную. В гистологическом исследовании 25 удаленных головок бедра явления некроза были обнаружены в 3 (12%), при этом во всех случаях у пациентов произошел перелом шейки бедра [Campbell P, Mirra ], Amstutz HC 2000]. На основе анализа литературы можно сделать заключение, что некроз после замены суставных поверхностей зависит от хирургической методики, степени обработки головки бедра, дизайна эндопротеза, а причиной обнаружения некроза обычно является перелом шейки. Не известно, является ли перелом шейки бедренной кости причиной или последствием остеонекроза оставшейся части головки и шейки.
Показания
Основными показаниями является III-IV стадия асептического некроза головки бедренной кости у молодых, активных пациентов, которым поздно выполнять органосохраняющие операции (декомпрессия и тунелизация головки бедренной кости) и бесперспективно лечить консервативными методами.
Противопоказания
Противопоказанием для операции является активный инфекционный процесс, злокачественные поражения проксимального отдела бедра или вертлужной впадины, кистозные изменения в головке и шейке бедренной кости и открытые зоны роста. Относительным противопоказанием можно считать анатомические нарушения на фоне врожденных диспластических процессов или посттравматические деформации у пациентов старшего возраста. Нет четкого возрастного предела для замены суставных поверхностей, но пациентам старше 50 - 60 лет целесообразно выполнить стандартное тотальное эндопротезирование тазобедренного сустава.
Обследование
Стандартный снимок таза и передне-задние и боковые рентгенограммы необходимы для оценки состояния вертлужной впадины и проксимального отдела бедра. С помощью шаблонов определяются предполагаемые размеры бедренного и вертлужного компонентов. Дополнительные исследования в виде компьютерной и магнитно-резонансной томографии могут помочь оценить степень вовлечения в некротический процесс головки бедренной кости.
Технические особенности
Подготовка пациента к операции не отличается от обычного тотального эндопротезирования. Положение пациента на здоровом боку с четким вертикальным позиционированием таза. Процедура по замене суставных поверхностей может быть выполнена из любого (переднего и заднего) доступа. Но выполнение из заднего доступа предпочтительно с точки зрения сохранения ягодичных мышц.
Размер бедренного компонента определяется при планировании с помощью шаблонов, однако не надо торопиться и чрезмерно обрабатывать головку и шейку бедренной кости. Желательно выполнить обработку изначально на размер больше, чтобы оставалась возможность установить вертлужный компонент большего размера, чем планировалось перед операцией. Перед началом обработки бедренной кости определяется центр головки и устанавливается центратор (трипод), затем задается направление для проведения спицы с небольшим вальгусным отклонением от оси шейки. Положение спицы оценивается с помощью инструментов. После проведения спицы головка бедренной кости обрабатывается сначала конусной, а затем полой цилиндрической фрезой. Следующим этапом, после того, как закончена подготовка головки бедренной кости, выполняется обработка вертлужной впадины. Обработка впадины производится также, как для стандартного полусферического компонента. Устанавливаемый вертлужный компонент должен соответствовать предполагаемой головке бедренной кости, либо быть меньше. Учитывая, что невозможно осуществить дополнительную фиксацию винтами у хирурга должна быть уверенность в достаточной начальной стабильности вертлужного компонента. После установки вертлужного компонента производится установка бедренного компонента на костном цементе. Ушивание капсулы сустава и восстановление коротких наружных ротаторов выполняется согласно стандартам при использовании заднего доступа. Нагрузка на оперированную конечность ограничена до 3-4 недель, затем постепенно увеличивается.
Рис. 4.41. Больная с ASR
ЗАКЛЮЧЕНИЕ
В настоящее время рекомендуется использование замены поверхностей тазобедренного сустава у молодых пациентов с III или ранней IV стадией АНГБК. В результате замены суставных поверхностей молодые, активные пациенты с выраженным некротическим повреждением головки, при котором невозможны другие методы хирургического лечения, получают практически полное восстановление функции, отсутствие болевого синдрома и возможность полноценной жизни на неопределенный промежуток времени. При необходимости ревизии у пациента имеется уже имплантированный вертлужный компонент и он нуждается только в установке ножки эндопротеза с головкой, соответствующего размера.
Справочная литература
1. Вреден Р.Р. Случай придания подвижности анкилозированному тазобедренному суставу// Русск.врач. – 1914. – Т 13., №36. – С. 1122.
2. Вреден Р.Р. К вопросу о восстановлении подвижности в анкилозированных суставах// Русск.врач. – 1913. - №39. – С. 1347-1348.
3. Куропаткин Г.В. Костный цемент в травматологии и ортопедии. – Самара, 2006. – 48 с.
4. Тихилов Р.М., Машков В.М., Цыбин А.В., Сивков В.С., Гончаров М.Ю., Сементковский А.В., Малыгин Р.В. Сравнительная характеристика различных методик ревизионной артропластики при асептической нестабильности вертлужного компонента эндопротеза тазобедренного сустава. // Травматология и ортопедия России – 2007 – №1 – С. 5-11.
5. Aamodt A, Nordsletten L, Havelin LI, Indrekvam K, Utvåg SE, Hviding K.: Documentation of hip prostheses used in Norway: a critical review of the literature from 1996-2000. Acta Orthop Scand. 2004 Dec;75(6):663-76.
6. Acklin YP, Berli BJ, Frick W. Nine-year results of Muller cemented titanium Straight Stems in total hip replacement// Arch Orthop Trauma Surg 2001 Jul; 121(7): 391-398
7. Ahmed AM, Raab S, Miller JE: Metal cement interface strength in cemented stem fixation. J Orthop Res 2:105,1984.
8. Alfaro-Adrian J, Gill HS, Murray DW Should total hip arthroplasty femoral components be designed to subside? A radiostereometric analysis study of the Charnley Elite and Exeter stems. J Arthroplasty 2001 Aug;16(5):598-606
9. Alho A, Lepisto J, Ylinen P, Paavilainen T. Cemented Lubinus and Furlog total hip endoprosthesis: a 12-year follow-up study of 175 hips comparing the cementing technique // Arch Orthop Trauma Surg 2000;120(5-6):276-80
10. Alikahn MA, O'Driscoll M: Fractures of the femur during total hip replacement and their management. J Bone Joint Surg Br 59:36, 1977.
11. Amstutz HC, Le Duff MJ, Campbell PA, Dorey FJ.: The effects of technique changes on aseptic loosening of the femoral component in hip resurfacing. Results of 600 Conserve Plus with a 3 to 9 year follow-up. J Arthroplasty. 2007 Jun;22(4):481-9.
12. Amstutz HC, Markolf KL, McNeice GM, Gruen TA: Loosening of total hip components: Cause and prevention. In Evarts CM (ed): The Hip: Proceedings of the Fourth Open Scientific Meeting of the Hip Society. St. Louis, CV Mosby, 1976, p 102.
13. Amstutz HC, Thomas BJ, Jinnah R, et al: Treatment of primary osteoarthritis of the hip. A comparison of total joint and surface replacement arthroplasty. J Bone Joint Surg 66A:228-241, 1984.
14. Amstutz HC: The THARIES hip resurfacing technique. Orthop Clin North Am 13:813-832,1982.
15. Andersson GBJ, Freeman MAR, Swanson SAV: Loosening of the cemented acetabular cup in total hip replacement. J Bone Joint Surg 546:590,1972.
16. Andriacchi TP, Galnte JO, Belytschko TB, Hamptom S: A stress analysis of the femoral stem in total hip prosthesis. J Bone Joint Surg58A:618,1976.
17. Anthony PP, Gie GA, Howie CR, Ling RSM: Localized endosteal bone lysis in relation to the femoral components of cemented total hip arthroplasties. J Bone Joint Surg 726:971,1990.
18. Baer WS: Arthroplasty with the aid of animal membrane. Am ] Orthop Surg 16:1-29,1918.
19. Ball ST, Le Duff MJ, Amstutz HC.: Early results of conversion of a failed femoral component in hip resurfacing arthroplasty. J Bone Joint Surg Am. 2007 Apr;89(4):735-41.
20. Bargar WL, Brown SA, Paul HA, et al: In vivo versus in vitro polymerization of acrylic bone cement: Effect on mechanical properties. J Orthop Res 4:86,1986.
21. Barrack RL, Mulroy RD Jr, Harris WH: Improved cementing techniques and femoral component loosening in young patients with hip arthroplasty. A 12-year radiographic review. J Bone Joint Surg 746:384,1992.
22. Bartel DL, Bicknele MS, Wright TM: The effect of conformity, thickness, and material on stresses in ultra-high molecular weight components for total joint replacement. J Bone Joint Surg 68A:1041,1986.
23. Bartel DL, Wright TM, Edwards D: The effect of metal backing on stresses in polyethylene acetabular components. In Hungerford DS (ed): The Hip: Proceedings of the 11th Open Scientific Meeting of the Hip Society. St. Louis, CV Mosby, 1983, p 229.
24. Barth E, Roenningen H, Solheim LF, Saethren B: Influence of cis-platinum on bone ingrowth into porous fiber titanium: Mechanical and biochemical correlations. Trans Soc Biomater 9:170,1986.
25. Bauer TW, Greesink RCT, Zimmerman R, McMahon JT: Hydroxyapatite-coated femoral stems: Histological analysis of components retrieved at autopsy. J Bone Joint Surg 73A:1439,1991.
26. Bauer TW, Stulberg BN, Ming J, Geesink RG: Uncemented acetabular components: Histologic analysis of retrieved hydroxyapatite-coated and porous implants. J Arthroplasty 8:167,1993.
27. Bauer TW, Taylor SK, Jiang M, Medendorp SV: An indirect comparison of third-body wear in retrieved hydroxyapatite-coated, porous, and cemented femoral components. Clin Orthop 298:11, 1994.
28. Beaule P, Amstutz H: Hemiresurfacing arthroplasty for osteonecrosis of the hip. Op Tech Orthop 10:123-132,2000.
29. Beckenbaugh RD, Ilstrup D: Total hip arthroplasty: A review of 333 cases with long follow-up. J Bone Joint Surg 60A:306,1978.
30. Beight J, Radin S, Cuckler J, Ducheyne P: Effect of solubility of calcium phosphate coatings on mechanical fixation of porous ingrowth implants. Trans Orthop Res Soc 14:334,1989.
31. Beim GM, Lavernia C, Conbery FR: Intramedullary plugs in cement hip arthroplasty. J Arthroplasty 4:139,1989.
32. Berman AT, Avolio A, Delgallo W: Acetabular osteolysis in total hip arthroplasty prevention and treatment. Orthopedics 17:963, 1994.
33. Berry DJ, Barnes CL, Scott RD, et al: Catastrophic failure of the polyethylene liner of uncemented acetabular components. J Bone joint Surg 768:575,1994.
34. Berry DJ, Harmsen WS, Cabanela ME, Morrey BF: 25-year survivorship of 2000 consecutive primary Charnley total hip arthroplasties: Factors governing acetabular and femoral component survivorship. J Bone Joint Surg 84 A: 171,2002.
35. Berry JL, Geiger JM, Moran JM, et al: Use of tricalcium phosphate or electrical stimulation to enhance the bone-porous implant interface. J Biomed Mater Res 20:65,1986.
36. Black J, Skipor A, Jacobs J, et al: Release of metal ions from titanium-base alloy total hip replacement prostheses. Trans Orthop Res Soc 14:501,1989.
37. Blaha JD, Grappiolio G, Gruen T, et al: Five to eight year follow-up of a cementless press-fit, non-bone ingrowth total hip stem. Orthop Trans 17:941,1993-1994.
38. Blasius K., Cotta H, Schneider U, Thomsen M. CLS multicenter study 8-year results // Z Orthop Ihre Grenzgeb 1993 Nov-Dec;131(6):547-52
39. Bloebaum RD, Beeks D, Dorr LD, et al: Complications with hydroxyapatite particulate separation in total hip arthroplasty. Clin Orthop 298:19-26,1994.
40. Bobyn JD, Pilliar RM, Binnington AG, Szivek JA: The effect of porous coated, proximally porous coated and fully porous-coated canine hip stem design on bone modeling. J Orthop Res 5:393,1987.
41. Bobyn JD, Pilliar RM, Cameron HU, et al: The effect of porous surface configuration on the tensile strength of fixation of implants by bone ingrowth. Clin Orthop 149:291,1980.
42. Bobyn JD, Pilliar RM, Cameron HU, Weatherly GC: The optimum pore size for the fixation of porous-surfaced metal implants by the ingrowth of bone. Clin Orthop 150:253,1980.
43. Bogoch ER, Fornasier VL, Capello WN: The femoral head remnant in resurfacing arthroplasty. Clin Orthop 167:92-105,1982.
44. Böhm G. Lintner F. Auterith A. Lester K. Zweymüller K. Morphometric examination of straight, tapered titanium stems. A Retrieval Study // Clin Orthop. 2001; Vol.393.-P.13-24.
45. Bourne, R.B., Rorabeck, CH, Patterson JJ, Bmath JG Tapered titanium cementless total hip replacements. A 10-to 13-Year follow up study // Clin Orthop 2001 December;2001(393):112-120
46. Boyd HS, Ulrich SD, Seyler TM, Marulanda GA, Mont MA.: Resurfacing for Perthes Disease: An Alternative to Standard Hip Arthroplasty. Clin Orthop Relat Res. 2007 Aug 9;Publish Ahead of Print
47. Brady LP, McCutchen JW: A ten-year follow-up study of 170 Charnley total hip arthroplasties. Clin Orthop 211:51,1986.
48. Bragdon CR, Biggs S, Mulroy WF, et al: Defects in the cement mantle: A fatal flaw in cemented femoral stems for THR. Presented at the 24th Annual Hip Course, Boston, September 29,1994.
49. Brien WW, Salvati EA, Wright TM, et al: Dissociation of acetabular components after total hip arthroplasty. J Bone Joint Surg 72:1548, 1990.
50. Buechel FF: Hip resurfacing revisited. Orthopedics 19:753-756, 1996.
51. Buecke MJ, Herzenberg JE, Stubbs BT: Dissociation of a metal-backed polyethylene acetabular component: A case report. J Arthroplasty 4:39,1989.
52. Bulow JU, Scheller G, Arnold P, Synatschke M, Jani L.: Follow-up (6-9 years) results of the uncemented CLS Spotorno stem. Arch Orthop Trauma Surg. 1996;115(3-4):190-4.
53. Cabanela ME: Bipolar versus total hip arthroplasty for osteonecrosis of the femoral head. A comparison. Clin Orthop 261:59-62,1990.
54. Callaghan JJ, Dysart SH, Savory CG: The uncemented porous-coated anatomic total hip prosthesis: Two-year results of a prospective consecutive series. J Bone Joint Surg 70A:337,1988.
55. Callaghan JJ, Johnston RC, Pedersen DR, et al: Why did we leave Charnley total hip arthroplasty? 1994 [submitted for Kappa Delta Award].
56. Cameron HU: Disassociation of a polyethylene liner from an acetabular cup. Orthop Rev 22:1160,1993.
57. Campbell P, Mirra J, Amstutz HC: Viability of femoral heads treated with resurfacing arthroplasty. J Arthroplasty 15:120-122,2000.
58. Capello WN, Ireland PH, Trammell TR, Eicher P: Conservative total hip arthroplasty. A procedure to conserve bone stock. Part I. Analysis of sixty-six patients. Part II. Analysis of failures. Clin Orthop 134:59-74,1978.
59. Capello WN, Misamore GW, Trancik TM: Conservative total hip arthroplasty. Orthop Clin North Am 13:833-842,1982.
60. Carter DR, Vasu R, Harris WH: Stress distributions in the acetabular region. II. Effects of cement thickness and metal-backing of the total hip acetabular component. J Biomech 15:165, 1982.
61. Charnley J, Cupic Z: The nine- and ten-year results of the low friction arthroplasty of the hip. Clin Orthop 95:9,1973.
62. Charnley J: Arthroplasty of the hip: A new operation. Lancet 1:1129,1961.
63. Charnley J: Low Friction Arthroplasty of the Hip: Theory and Practice. New York, Springer-Verlag, 1979, p 1.
64. Charnley J: Low friction arthroplasty. Berlin, Springer-Verlag, 1979.
65. Chen CJ, Xenos JS, McAuley JP, Young A, Engh CA Sr.: Second-generation porous-coated cementless total hip arthroplasties have high survival. Clin Orthop Relat Res. 2006 Oct;451:121-7.
66. Chin HC, Stauffer RN, Chao EYS: Effect of centrifugation on cement property in an in vitro total hip arthroplasty model. J Bone Joint Surg 72A:363,1990.
67. Cieliński L, Kusz D, Wojciechowski P, Dziuba A.: Short-term clinical experience with hip resurfacing arthroplasty. Ortop Traumatol Rehabil. 2007 Apr 30;9(2):19-20.
68. Clemow AJT, Weinstein AM, Klawitter JJ, et al: Interface mechanics of porous titanium implants. J Biomed Mater Res 15:73,1981.
69. Clohisy JC, Harris WH: Primary hybrid total hip replacement, performed with insertion of the acetabular component without cement and precoat femoral component with cement. An average 10-year follow-up study. J Bone Joint Surg 81A:247,1999.
70. Clohisy JC, Harris WH: The Harris-Galante porous-coated acetabular component with screw fixation: An average ten-year follow-up study. J Bone Joint Surg 81 A:66,1999.
71. Colella SM, Miller AG, Stang RG, et al: Fixation of porous titanium implants in cortical bone enhanced by electrical stimulation. J Biomed Mater Res 15:37,1981.
72. Collier JP, Surprenant VA, Jensen RE, et al: Corrosion between the components of mudlar femoral hip prostheses. J Bone Joint Surg 746:511,1992.
73. Cook SD, Barrack RL, Thomas KA, Haddad RJ Jr: Quantitative analysis of tissue growth into human porous total hip components. J Arthroplasty 3:249,1988.
74. Cook SD, Enis J, Armstrong D, Lisecki E: Early clinical results with the hydroxyapatite-coated porous LSF total hip system. Dent Clin North Am 36:247,1992.
75. Cook SD, Georgette FS, Skinner HB, Haddad RJ Jr: Fatigue properties of carbon-and porous-coated T1-6A1-4V alloy. J Biomed Mater Res 18:497,1984.
76. Cook SD, Thomas KA, Haddad RJ Jr: Histologic analysis of retrieved human porous-coated total joint components. Clin Orthop 234:90,1988.
77. Cook SD, Thomas KA, Kay JF, Jarcho M: Hydroxyapatite-coated porous titanium for use as an orthopedic biologic attachment system. Clin Orthop 230:303,1988.
78. Cook SD, Thomas KA, Kay JF, Jarcho M: Hydroxyapatite-coated titanium for orthopedic implant applications. Clin Orthop 232:225-243,1988.
79. Cook SD, Thomas KA: Fatigue failure of noncemented porous-coated implants: A retrieval study. J Bone Joint Surg 73B:20,1991.
80. Cooper RA, McAllister CM, Borden LS, Bauer TW: Polyethylene debris induced osteolysis and loosening in uncemented total hip arthroplasty: A cause of late failure. J Arthroplasty 7:285,1992.
81. Cornell CN, Ranawat CS: The impact of modern cement techniques on acetabular fixation in cemented total hip replacement. J Arthroplasty 1:197,1986.
82. Cornell CN, Salvati EA, Pellici PM: Long-term follow-up of total hip replacement in patients with osteonecrosis. Orthop Clin North Am 16:757-769,1985.
83. Crowinshield RD, Brand RA, Johnston RC, Milroy JC: An analysis of femoral component stem design in total hip arthroplasty. J Bone Joint Surg 62A:68,1980.
84. Crowninshield RD, Pedersen DR, Brand RA, Johnston RC: Analytical support for acetabular component metal backing. In Hungerford DS (ed): The Hip: Proceedings of the llth Open Scientific Meeting of the Hip Society. St. Louis, CV Mosby, 1983, p207.
85. Crowninshield RD, Brand RA, Johnston RC, Milroy JC: The effect of femoral stem cross-sectional geometry on cement stresses in total hip reconstruction. Clin Orthop 146:71,1980.
86. Crowninshield RD, Brand RA, Johnston RC, Pedersen DR: An analysis of collar function and the use of titanium in femoral pros-theses. Clin Orthop 158:270,1981.
87. Crowninshield RD, Brand RA, Johnston RC, Pedersen DR: An analysis of femoral prosthesis design: The effects on proximal femur loading. Ninth Open Scientific Meeting of The Hip Society. St. Louis, CV Mosby, 1981, p 111.
88. Crowninshield RD, Brand RA, Johnston RC: A comparison of steel and titanium as femoral component implant materials. Clin Orthop 235:173,1988.
89. Curtis MJ, Jinnah RH, Wilson VD, Hungerford DS: The initial stability of uncemented acetabular components. J Bone Joint Surg 748:372,1992.
90. Dallant PA, Meunier P, Christel G, et al: Quantitation of bone ingrowth into porous implants submitted to pulsed electromagnetic fields. In Lemons JE (ed): Quantitative Characterization and Performance of Porous Implants for Hard Tissue Applications. Special Technical Publication 953. Philadelphia, American Society for Testing Materials, 1987.
91. Daniel J, Ziaee H, Pradhan C, Pynsent PB, McMinn DJ.: Blood and urine metal ion levels in young and active patients after Birmingham hip resurfacing arthroplasty: four-year results of a prospective longitudinal study. J Bone Joint Surg Br. 2007 Feb;89(2):169-73.
92. D'Antonio J A, Capello WN, Crothers OD, et al: Early clinical experience with hydroxyapatite-coated femoral implants. J Bone Joint Surg 74A:995,1992.
93. De Haan R, Campbell P, Reid S, Skipor AK, De Smet K.: Metal ion levels in a triathlete with a metal-on-metal resurfacing arthroplasty of the hip. J Bone Joint Surg Br. 2007 Apr;89(4):538-41.
94. Delaunay C; Kapandji A.I. 10-year survival of Zweymuller total prostheses in primary uncemented arthroplasty of the hip // Rev Chir Orthop Reparatrice Appar Mot 1998 Sep;84(5):421-32
95. DeLee JG, Charnley J: Radiological demarcation of cemented sockets in total hip replacement. Clin Orthop 121:20,1976.
96. Djerf K, Gilchrist J: Calcar unloading after hip replacement: A cadaver study of femoral stem designs. Acta Orthop Scand 58:97, 1987.
97. Dorr LD, Cane TJ, Canaty JP: Long-term results of cemented total hip arthroplasty in patients 45 years old or younger. A sixteen year follow-up study. J Arthroplasty 9:453,1994.
98. Dorr LD, Takei GK, Conaty JP: Total hip arthroplasties in patients loss than thirty-five years old. J Bone Joint Surg 65A:474-479,1983.
99. Dorr LD.: Optimizing results of total joint arthroplasty. Instr Course Lect. 1985;34:401-4.
100. Duck HJ, Mylod AG Jr: Heterotopic bone in hip arthroplasties. Clin Orthop 282:145,1992.
101. Duffy G, Lewallen DG: Long-term results of a precoated proximal-ly Macrotextured femoral component. Poster for AAOS, Dallas, 2002.
102. Dunkley AB, Eldridge JD, Lee MB, Smith EJ, Learmonth ID.: Cementless acetabular replacement in the young. A 5- to 10-year prospective study. Clin Orthop Relat Res. 2000 Jul;(376):149-55.
103. Dunn AW, Hamilton LR: Muller curved-stem total hip arthroplasty: Long-term follow-up of 185 consecutive cases. South Med J 79:698,1986.
104. Duparc J, Massin P: Results of 203 total hip replacements using a smooth, cementless femoral component. J Bone Joint Surg Br 74:251,1992.
105. Eftekar NS: Dislocation and instability complicating low friction arthroplasty of the hip joint. Clin Orthop 121:120,1976.
106. Eftekhar NS: Long-term results of cemented total hip arthroplasty. Clin Orthop 225:207,1987.
107. Engh CA Jr, Culpepper WJ II, Engh CA Sr. Long-term results of use of the Anatomic Medullary Locking prosthesis in total hip arthroplasty. J Bone Joint Surg Am. 1997; 79:177-84.
108. Engh CA, Bobyn DJ: The influence of stem size and extent of porous coating on femoral bone resorption after primary cement-less hip arthroplasty. Clin Orthop 231:7,1988.
109. Engh CA, Hopper RH Jr, Engh CA Jr.: Long-term porous-coated cup survivorship using spikes, screws, and press-fitting for initial fixation. J Arthroplasty. 2004 Oct;19(7 Suppl 2):54-60.
110. Engh CA., Claus AM, Hopper RH, Engh CA Long-term results using the Anatomic Medullary Locking hip prosthesis // Clin. Orthop 2001;137-146.
111. Eskelinen A, Remes V, Helenius I, Pulkkinen P, Nevalainen J, Paavolainen P.: Total hip arthroplasty for primary osteoarthrosis in younger patients in the Finnish arthroplasty register. 4,661 primary replacements followed for 0-22 years. Acta Orthop. 2005 Feb;76(1):28-41.
112. Eskelinen A, Remes V, Helenius I, Pulkkinen P, Nevalainen J, Paavolainen P.: Uncemented total hip arthroplasty for primary osteoarthritis in young patients: a mid-to long-term follow-up study from the Finnish Arthroplasty Register. Acta Orthop. 2006 Feb;77(1):57-70.
113. Estak OM: Strains occurring within the cement mantle. Presented at the 24th Annual Hip Course, Boston, September 29,1994.
114. Faris PM, Ritter MA, Keating EM, Thong AE, Davis KE, Meding JB.: The cemented all-polyethylene acetabular cup: factors affecting survival with emphasis on the integrated polyethylene spacer: an analysis of the effect of cement spacers, cement mantle thickness, and acetabular angle on the survival of total hip arthroplasty. J Arthroplasty. 2006 Feb;21(2):191-8.
115. Ferenz CC: Polyethylene insert dislocation in a screw-in acetabular cup. J Arthroplasty 3:201,1988.
116. Ferracane JL, Wixson RL, Lautenschlager EP: Effects of fat admixture on the strengths of conventional and low-viscosity bone cements. J Orthop Res 1:450,1984.
117. Ferro X, Zettl-Schaffer KF, Engh C A, et al: Quantification of bone ingrowth into porous coated acetabular components retrieved postmortem using backscattered SEM techniques. Trans Orthop Res Soc 17:387,1992.
118. Ficat RP, Arlet J: Functional investigation of bone under normal conditions. In Hungerford D (ed): Ischemia and Necrosis of Bone. Baltimore, Williams and Wilkins, 1980, pp 29-52.
119. Fischer KJ, Carter DR, Maloney WJ: In vitro study of initial stability of a conical collared femoral component. J Arthroplasty 7(Suppl): 389,1992.
120. Fitzgerald RH Jr, Brindley GW, Kavanagh BF: The uncemented total hip arthroplasty. Clin Orthop Rel Res 235:61,1988.
121. Fowler JL, Gie G A, Lee AJC, Ling RSM: Experience with the Exeter total hip replacement since 1970. Orthop Clin North Am 19:477, 1988.
122. Freeman MAR, Cameron HU, Brown GC: Cemented double cup arthroplasty of the hip: A 5-year experience with the ICLH prosthesis. Clin Orthop 134:45-52,1978.
123. Freeman MAR: Some anatomical and mechanical considerations relevant to the surface replacement of the femoral head. Clin Orthop 134:19-24,1978.
124. Froen JF, Lund-Larsen F. Ten years of the Lubinus Interplanta hip prostheses // Tidsskr Nor Laegeforen 1998 Aug 10;118(18):2767-71
125. Froimson MI, Garino J, Machenaud A, Vidalain JP.: Minimum 10-year results of a tapered, titanium, hydroxyapatite-coated hip stem: an independent review. J Arthroplasty. 2007 Jan;22(1):1-7.
126. Furlong RJ, Osborn JF: Fixation of hip prosthesis by hydroxyapatite ceramic coatings. J Bone Joint Surg Br 73:741-745,1991.
127. Furuya K, Tsuchiya M, Kawachi S: Socket-cup arthroplasty. Clin Orthop 134:41-44,1978.
128. Galante JO, Rivero DP: The biological basis of bone ingrowth in titanium fiber composites. In Harris WH (ed): Advanced Concepts in Total Hip Replacement. Thorofare, NJ, Slack, 1985.
129. Garcia-Cimbrelo E, Munuera L: Early and late loosening of the acetabular cup after low-friction arthroplasty. J Bone Joint Surg 74:1119,1992.
130. Garellick G, Herberts P, Striimberg C, Malchau H: Long-term results of Charnley arthroplasty: A 12- to 16-year follow-up study. J Arthroplasty 9:333,1994.
131. Gates HE, Paris PM, Keating EM, Ritter MA: Polyethylene wear in cemented metal-backed acetabular cups. J Bone Joint Surg 75B:249,1993.
132. Geesink RGT: Hydroxylapatite-coated total hip replacement: five year clinical and radiographic results. In Geesink RGT, Manley MT (eds): Hydroxylapatite Coating in Orthopaedic Surgery. New York, Raven Press, 1993, p 117.
133. Gerard Y: Hip arthroplasty in matching cups. Clin Orthop 134:25-35,1978.
134. Goetz DD, Smith EJ, Harris WH: The prevalence of femoral osteol-ysis associated with components inserted with or without cement in total hip replacements. J Bone Joint Surg Am 76:1121,1994.
135. Grobler GP, Learmonth ID, Bernstein BP, Dower BJ.: Ten-year results of a press-fit, porous-coated acetabular component. J Bone Joint Surg Br. 2005 Jun;87(6):786-9.
136. Gruen TA, Markolf KL, Amstutz HC: Effect of laminations and blood entrapment on the strength of acrylic bone cement. Clin Orthop 119:250,1976.
137. Gutiérrez Del Alamo J, Garcia-Cimbrelo E, Castellanos V, Gil-Garay E.: Radiographic bone regeneration and clinical outcome with the Wagner SL revision stem: a 5-year to 12-year follow-up study. J Arthroplasty. 2007 Jun;22(4):515-24. Epub 2007 Mar 9.
138. Haboush EJ: A new operation for arthroplasty of the hip based on biomechanics, photoelasticity, setting dental acrylic and other considerations. Bull Hosp Joint Dis 13:242-277,1953.
139. Haddad RJ Jr, Cook SD, Thomas KA: Current concepts review: Biological fixation of porous-coated implants. J Bone Joint Surg 59A:1459,1987.
140. Haddad RJ, Cook SD, Brinker MR: A comparison of three varieties of noncemented porous-coated hip replacement. J Bone Joint Surg Br 72:2,1990.
141. Hagevold HE, Lyberg T, Kierulf P, Reikeras O: Micromotion of cemented and uncemented femoral components. J Bone Joint Surg Br 73:33,1991.
142. Hamadouche M, Witvoet J, Porcher R, et al: Hydroxyapatite-coated versus grit-blasted femoral stems. A prospective, randomised study using EBRA-FCA. J Bone Joint Surg Br 83:979-987,2001.
143. Hampton BJ, Harris WH.: Primary cementless acetabular components in hips with severe developmental dysplasia or total dislocation. A concise follow-up, at an average of sixteen years, of a previous report. J Bone Joint Surg Am. 2006 Jul;88(7):1549-52.
144. Harris WH, McCarthy JC Jr, O'Neil DA: Femoral component loosening using contemporary techniques of femoral cement fixation. J Bone Joint Surg 64A:1063,1982.
145. Harris WH, McGann WA: Loosening of the femoral component after use of the medullary plug cementing technique. J Bone Joint Surg 68A:1064,1986.
146. Hartofilakidis G, Stamos K, loannidis TT: Fifteen years' experience with Charnley low-friction arthroplasty. Clin Orthop 246:48,1989.
147. Havelin LI, Espehaug B, Vollset SE, Engesaeter LB.: Early aseptic loosening of uncemented femoral components in primary total hip replacement. A review based on the Norwegian Arthroplasty Register. J Bone Joint Surg Br. 1995 Jan;77(1):11-7.
148. Havelin LI, Espehaug B, Vollset SE, Engesaeter LB: The effect of the type of cement on early revision of Charnley total hip prosthe-ses. A review of eight thousand five hundred and seventy-nine primary arthroplasties form the Norwegian Arthroplasty Register. J Bone Joint Surg 77A:1543,1995.
149. Havelin LI, Engesaeter LB, Espehaug B, Furnes O, Lie SA, Vollset SE.: The Norwegian Arthroplasty Register: 11 years and 73,000 arthroplasties. Acta Orthop Scand. 2000 Aug;71(4):337-53.
150. Heck DA, Nakajima I, Kelly PJ, Chao EY: The effect of load alteration on the biological and biochemical performance of a titanium fiber-metal segmental prosthesis. J Bone Joint Surg 68A:118,1986.
151. Hendricks KJ, Harris WH.: High placement of noncemented acetabular components in revision total hip arthroplasty. A concise follow-up, at a minimum of fifteen years, of a previous report. J Bone Joint Surg Am. 2006 Oct;88(10):2231-6.
152. Herberts P, Malchau H: How outcome studies have changed total hip arthroplasty practices in Sweden. Clin Orthop 344:44,1997.
153. Herberts P, Malchau H: Long-term registration has improved the quality of hip replacement: a review of the Swedish THR Register comparing 160,000 cases. Acta Orthop Scand. 2000 Apr;71(2):111-21.
154. Hermens KA, Kim WC, O'Carroll PF, et al: Bone morphogenetic protein and cancellous graft use in porous surfaced interface voids. Trans Orthop Res Soc 11:343,1986.
155. Hing C, Back D, Shimmin A.: Hip resurfacing: indications, results, and conclusions. Instr Course Lect. 2007;56:171-8.
156. Holmberg PD, Bechtold J, Sun B, et al: Strain analysis of a femur with long stem press-fit prosthesis. Presented at the 32nd Annual Meeting of the Orthopaedic Research Society, New Orleans, 1986.
157. Home G: Fit and fill: fashionable fact or fantasy? J Bone Joint Surg Br 74:4,1992.
158. Howie DW, Haynes DR, Rogers SD, et al: The response to particulate debris [review]. Orthop Clin North Am 24:571,1993.
159. Huiskes R, Weinans H, Dalstra M: Adaptive bone remodeling in biomechanical design considerations for noncemented total hip arthroplasty. Orthopedics 12:1255,1989.
160. Hungerford MW, Mont MA, Scott R: Surface replacement hemi-arthoplasty for the treatment of osteonecrosis of the femoral head. J Bone Joint Surg 80A:l656-1664,1998.
161. Huo MH, Martin RP, Zatorski LE, Keggi KJ Total hip arthroplasty using the Zweymuller stem implanted without cement. A prospective study of consecutive patients with minimum 3-year follow-up period // J Arthroplasty 1995 Dec;10(6):793-9
162. Incavo SJ, DiFazio FA, Howe JG: Cementless hemispheric acetabular components: 2-4 year results. J Arthroplasty 8:573,1993.
163. Jacobs JJ, Skipor AK, Black J, et al: Metal release and excretion from cementless titanium total knee replacements. Trans Orthop Res Soc 16:558,1991.
164. Jacobs JJ, Skipor AK, Black J, et al: Release and excretion of metal in patients who have a total hip-replacement component made of titanium-base alloy. J Bone Joint Surg 73A:1475,1991.
165. Jaffe W: An eight to twelve year clinical experience with a normalized, proportional cemented hip system. Presented at "State-of-the Art in Hip and Knee Replacement 1993: Technological Developments to Reduce Wear and Enhance Longevity," Breckenridge, CO, March 1993.
166. Jasty M, Bragdon CR, Maloney WJ, et al: Bone ingrowth into a low-modulus composite plastic porous-coated canine femoral component. J Arthroplasty 7:253,1992.
167. Jasty M, Bragdon CR, Rubash H, et al: Unrecognized femoral fractures during cementless total hip arthroplasty in the dog and their effect on bone ingrowth. J Arthroplasty 7:501,1992.
168. Jasty M, Burke D, Harris WH: Biomechanics of cemented and cementless prostheses. Chir Organi Mov 77:349,1992.
169. Jasty M, Estok D, Harris WH: The mechanisms involved in the failure of fixation of components in total hip arthroplasty. Semin Arthroplasty 4:238,1993.
170. Jasty M, Henshaw RM, O'Connor DO, Harris WH: High assembly strains and femoral fractures produced during insertion of uncemented femoral components: a cadaver study. J Arthroplasty 8:479,1993.
171. Jasty M, Krushell R, Zalenski E, et al: The contribution of the non-porous distal stem to the stability of proximally porous-coated canine femoral components. J Arthroplasty 8:33,1993.
172. Jasty M, Rubash HE, Paiement GD, et al: Porous-coated uncemented components in experimental total hip arthroplasty in dogs: effect of plasma-sprayed calcium phosphate coatings on bone ingrowth. Clin Orthop 280:300,1992.
173. Jasty M, Schutzer S, Bragdon C, Harris WH: A double blind study of the effects of a capacitively coupled field on bone ingrowth in a canine model [abstract]. Trans Soc Biomater 10:152,1987.
174. Johnston RC, Brand RA, Crowninshield RD: Reconstruction of the hip: A mathematical approach to determine optimum geometric relationships. J Bone Joint Surg 61 A:639,1979.
175. Jolley MN, Salvati EA, Brown GC: Early results and complicahons of surface replacement of the hip. J Bone Joint
|
из
5.00
|
Обсуждение в статье: Эндопротезирование суставных поверхностей |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

