 |
Главная |
Пароксизмальная тахикардия: классификация, клиника, экг диагностика, неотложная форма при наджелудочковой форме.
|
из
5.00
|
+12 вопрос.проксизмальная тахикардия желудочковая.+17+18





































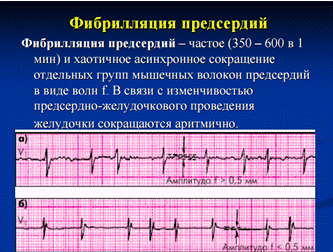
Мерцательная аритмия:клиника, экг диагностика, тактика лечения, неотложная помощь при пароксизме.
Мерцательная аритмия (фибрилляция предсердий) – нарушение ритма сердца, сопровождающееся частым, хаотичным возбуждением и сокращением предсердий или подергиванием, фибрилляцией отдельных групп предсердных мышечных волокон. Частота сердечных сокращений при мерцательной аритмии достигает 350-600 в минуту. При длительном пароксизме мерцательной аритмии (превышающем 48 часов) увеличивается риск тромбообразования и ишемического инсульта. При постоянной форме мерцательной аритмии может наблюдаться резкое прогрессирование хронической недостаточности кровообращения.
Мерцательная аритмия является одним из наиболее частых вариантов нарушений ритма и составляет до 30% госпитализаций по поводу аритмий. Распространенность мерцательной аритмии увеличивается сообразно возрасту; она встречается у 1% пациентов до 60 лет и у более чем 6% пациентов после 60 лет.





11. Тромбоэмболия легочной артерии: диагностика, неотложная терапия массивной и субмассивной форм
Тромбоэмболия легочной артерии (ТЭЛА) — окклюзия ствола или основных ветвей легочной артерии частичками тромба, сформировавшимися в венах большого круга кровообращения или правых камерах сердца и занесенными в легочную артерию с током крови. ТЭЛА является одной из основных причин госпитализации, смертности и потери трудоспособности. ТЭЛА занимает третье место в ряду наиболее частых причин смерти, второе — в ряду причин внезапной смерти и является наиболее частой причиной госпитальной летальности. Ежегодно от ТЭЛА умирает 0,1 % населения.
Какие симптомы характерны для тромбоэмболии легочной артерии:
· тахикардия и учащенное сердцебиение;боль в районе груди;одышка;отхаркивание крови;повышение температуры тела;хрип;синюшный цвет кожи;кашель;резкое падение артериального давления.
Диагностика болезни
Тромбоэмболия легочной артерии является одной из самых затруднительных в диагностировании патологий, что часто может сбивать с толку даже опытных специалистов. Помочь врачу вынести правильный вердикт могут показания предрасположенности к болезни.
Рецидив тромбоэмболии легких, несмотря на симптомы, легко спутать с инфарктом миокарда или приступом пневмонии. Поэтому правильно поставленный диагноз является первым условием, гарантирующим успешное лечение.
Прежде всего, врач общается с пациентом для создания анамнеза жизни и состояния здоровья. Жалобы на одышку, боли в груди, утомляемость и слабость, отхаркивание крови в сочетании с наследственностью, наличием опухолей, употреблением гормональных препаратов должно насторожить медика.
Первичный осмотр пациента предполагает физикальное обследование. Определенный цвет кожи, отечности, застои и онемения в легких, шумы в сердце могут свидетельствовать о заболевании тромбоэмболией легких.
В процессе обследования рекомендуется также провести общий биохимический анализ крови и мочи. Тромбоэмболия легочная гораздо вероятнее, если у пациента повышенный уровень холестерина в крови.
Основные инструментальные методы диагностики:
1. Электрокардиограмма показывает нарушения в работе правого желудочка, вызванные ишемией. Но ЭКГ демонстрирует явную патологию лишь в 20% случаев. То есть, даже отрицательные результаты нельзя назвать достоверно точными. Тромбоэмболия мелких ветвей легочной артерии практически не поддается такой диагностике.
2. Рентгенография позволяет сделать фото тромбоэмболии легких. Но, так же, как и ЭКГ, это возможно, только если патология развита до массивной формы. Чем больше участок закупорки, тем заметнее он при диагностике.
3. Компьютерная томография имеет больше шансов на достоверный результат. Особенно если у больного тромбоэмболией легких подозревается инфаркт.
4. Перфузионнаясцинтиграфия – один из самых точных методов диагностики. Обычно ее используют в комбинации с рентгеном. Если результат положительный, назначается лечение тромбоэмболии легочной артерии.
Для создания объективной картины заболевания используется селективная ангиография, которая также помогает установить месторасположение сгустка.
Признаки, по которым определяется тромбоэмболия легочная:
· изображение тромба;
· дефекты наполнения внутри сосудов;
· препятствия в сосудах и их деформация, расширение;
· асимметрия заполнения артерий;
· удлинение сосудов.
Этот метод диагностики достаточно чувствительный, и легко переносится даже тяжелыми пациентами.
Тромбоэмболия легочная диагностируется также при помощи таких современных методик, как:
· спиральная компьютерная томография легких;
· ангиопульмонография;
· цветное допплеровское исследование кровотока в грудной клетке.
В зависимости от степени закупоривания легочной артерии выделить следующие формы тромбоэмболии:
· малая — тромбоэмболия мелких ветвей легочной артерии (поддается диагностике плохо. Должно насторожить то, что одышка не проходит в состоянии покоя, именно этот признак и наталкивает на мысль о тромбе в легких. Во время прослушивания тонов сердца в районе артерии легких слышны шумы);
· субмассивная – закупорка одной доли легочной артерии (правый желудочек сердца работает с нарушениями, поврежден миокард, а это свидетельствует о перекрытии легочной артерии);
· массивная – задействовано 2 артерии и более (давление не превышает 90 мм рт.ст., может быть шок, потеря сознания, появляется одышка. Цианоз может достигать половины кожных покровов тела. Присутствует сердечная недостаточность. Шейные вены раздуты. Состояние тяжелое, летальный исход возможен очень быстро);
· острая смертельная, которая, в свою очередь, может подразделяться по тому, сколько процентов легочное русло заполнено сгустком: до 25, до 50, до 75 и до 100%.
Тромбоэмболия легочная различается также по характеру развития и рецидивов:
1. Острейшая – внезапная закупорка артерии в легких, ее главных ветвей и ствола. При этом наступает приступ гипоксии, сильно замедляется или останавливается дыхание. Сколько бы ни было лет пациенту, чаще всего такой рецидив заканчивается летальным исходом.
2. Подострая – серия рецидивов, которые длятся на протяжении нескольких недель. Закупориваются крупные и средние кровеносные сосуды. Затяжной характер болезни приводит к множественным инфарктам в легких.
3. Хроническая тромбоэмболия легочная – регулярные рецидивы, связанные с закупориванием мелких и средних ветвей кровеносных сосудов.
Неотложная помощь
1. При тромбоэмболии крупных ветвей легочной артерии для неотложной помощи и купирования выраженного болевого синдрома, а также для разгрузки малого круга кровообращения и уменьшения одышки используют наркотические анальгетики, оптимально — морфин в/в дробно. 1 мл 1 % раствора разводят изотоническим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят 2-5 мг каждые 5-15 мин до устранения болевого синдрома и одышки, либо до появления побочных эффектов (артериальной гипотензии, угнетения дыхания, рвоты). При развитии инфарктной пневмонии, когда боль в грудной клетке связана с дыханием, кашлем, положением тела, более целесообразно использование ненаркотических анальгетиков. Варианты обезболивания, характер которого определяется интенсивностью боли, выраженностью возбуждения больного, — 1-2 мл фентанила (0,005 % раствор) с 2 мл 0,25 % раствора дроперидола (при систолическом давлении ниже 100 мм рт. ст. — 1 мл дроперидола); 1 мл 2 % раствора омнопона с 2 мл дроперидола; 3-4 мл 50 % анальгина с 1 мл 2 % раствора промедола или лексира; все препараты вводятся внутривенно.
2. Введение в вену 10000-15000 ЕД гепарина одномоментно или низкомолекулярных гепаринов:
Эноксапарин (клексан) 1 мг/кг (100 МЕ/кг) через .12 ч п/к;
Надропарин (фраксипарин) 86 МЕ/кг болюс, затем 86 МЕ/кг через 12 ч п/к;
Дальтепарин (фрагмин) 120 МЕ/кг через 12 ч п/к.
3. Необходимо незамедлительно (при отсутствии противопоказаний) начать введение фибринолитических средств и антикоагулянтов прямого действия. Вводят 80000-100000 ЕД фибринолизина в 250 мл изотонического раствора хлорида натрия внутривенно капельно с добавлением в этот раствор 15000 ЕД гепарина. Вместо фибринолизина возможно введение до 1500000- 2000000 ЕД/сутстрептокиназы (препарат вводят внутривенно капельно, длительно) либо стрептодеказы в дозе 3000000-6000000 ФЕ, разведенной в 20-40 мл изотонического раствора натрия хлорида, которую вводят струйно внутривенно медленно (вначале 300000 ФЕ, через полчаса оставшуюся дозу). Появление кровохарканья при тромбоэмболии легочной артерии не является противопоказанием к назначению гепарина или фибринолитических препаратов.
4. Капельное введение 15 мл 2,4 % эуфиллина в 400 мл реополиглюкина со скоростью 60 кап/мин; при систолическом давлении ниже 100 мм рт. ст. эуфиллин не вводится. Альтернативой введения эуфиллина служит небулайзерная терапия с растворами бронхоспазмолитиков.
5. При выраженной артериальной гипотензии для неотложной помощи при тромбоэмболии легочной артерии — введение в вену реополиглюкина со скоростью 20-25 мл/мин (400 мл 10 % раствора), капельное введение норадреналина битартрата (1 мл 0,2 % раствора) или 0,5 мг ангиотензина в 250 мл 0,9 % раствора натрия хлорида с начальной скоростью 40-50 кап/мин (в дальнейшем — 10-20 кап/мин), введение 60-90 мг преднизолона струйно; ежеминутно контролируется артериальное давление.
6. При сохраняющемся на фоне указанного лечения шоке переходят к терапии прессорными аминами — 200 мг допамина разводят в 400 мл реополиглюкина, при этом в 1 мл полученного раствора содержится 500 мкг допамина, в одной капле — 25 мкг. Начальная скорость введения 5 мкг/кг мин под контролем АД с постепенным повышением дозы до 15 мкг/кг мин. 2 мл 0,2 % раствора норадреналина разводят в 250 мл изотонического раствора натрия хлорида и вводят с начальной скоростью 40-50 капель в минуту (при стабилизации гемодинамики скорость уменьшают до 10-20 капель в минуту).
Оксигенотерапия длительно.
7. Также, для неотложной помощи — сердечные гликозиды внутривенно 1 мл 0,025 % раствора дигоксина или 0,5 мл 0,05 % раствора строфантина, или 1 мл 0,06 % раствора коргликона в 20 мл 40 % раствора глюкозы — у пациентов с тахисистолической формой мерцательной аритмии, нередко являющейся причиной тромбоэмболии.
Госпитализация обязательна после относительной стабилизации состояния (при необходимости продолжается лечение в пути) в сосудистое хирургическое отделение или отделение реанимации комплексной больницы. С целью предупреждения рецидивов ТЭЛА необходимо соблюдение строгого постельного режима; транспортировка больных осуществляется на лежачих носилках с приподнятым головным концом.
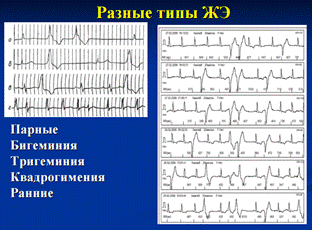
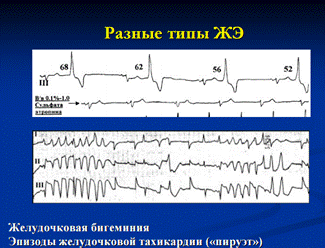
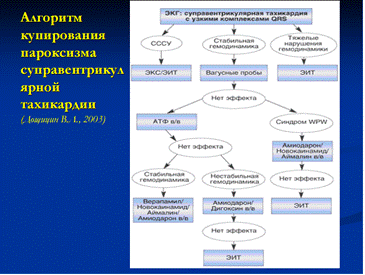
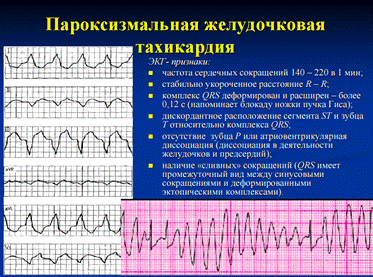
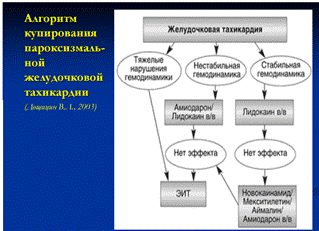
12. Пароксизмальная желудочковая тахикардия: клиническая и ЭКГ диагностика, неотложная терапия
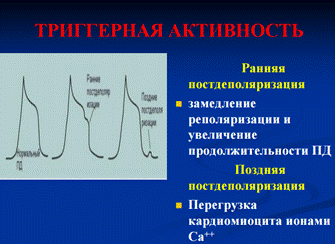
Пароксизмальная тахикардия – это внезапно начинающийся и также внезапно заканчивающийся приступ учащения сердечных сокращений до 140-250 в минуту при сохранении в большинстве случаев правильного регулярного ритма.
Желудочковая пароксизмальная тахикардия (ЖТ) — в большинстве случаев это внезапно начинающийся и так же внезапно заканчивающийся приступ учащения желудочковых сокращений до 150–180 уд. в мин (реже — более 200 уд. в мин или в пределах 100–120 уд. в мин), обычно при сохранении правильного регулярного сердечного ритма.
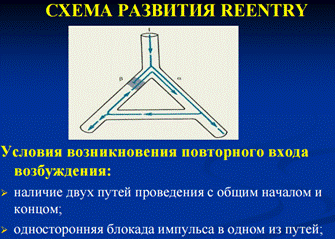
Желудочковая пароксизмальная тахикардия стоит на первом месте среди всех жизнеугрожающих аритмий (как желудочковых, так и наджелудочковых), так как не только крайне неблагоприятна для гемодинамики сама по себе, но и реально угрожает переходом в трепетание и фибрилляцию желудочков, при которых координированное сокращение желудочков прекращается. Это означает остановку кровообращения и, при отсутствии реанимационных мероприятий, - переход в асистолию («аритмическая смерть»).
Диагностика желудочковых пароксизмальных тахикардий основывается на данных ЭКГ и физикальном обследовании.
Уточнение клинического варианта желудочковой тахикардии осуществляется с помощью суточного мониторирования ЭКГ по Холтеру.
В дифференциальной диагностике и оценке прогноза при желудочковой тахикардии может помочь проведение внутрисердечного электрофизиологического исследования (ЭФИ) и регистрация чреспищеводной ЭКГ.
Для определения прогноза желудочковых пароксизмальных тахикардий большую роль играют данные функциональных показателей сердца, определяемых при проведении эхокардиографии.
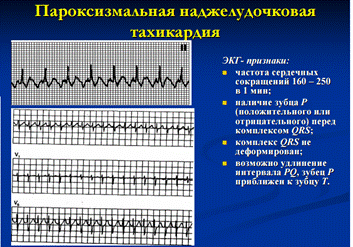
ЭКГ-признаки желудочковых пароксизмальных тахикардий :
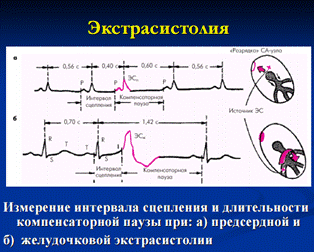
- Внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140–180 уд. в мин (реже — до 250 или в пределах 100–120 уд. в мин) при сохранении в большинстве случаев правильного ритма.
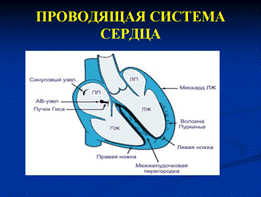
- Деформация и расширение комплекса QRS более 0,12 с., напоминающие графику блокады ножек пучка Гиса, преимущественно с дискордантным расположением сегмента RS–T и зубца T.
- Наличие АВ-диссоциации — полного разобщения частого ритма желудочков (комплексов QRS) и нормального синусового ритма предсердий (зубцов Р) с изредка регистрирующимися одиночными неизмененными комплексами QRST синусового происхождения (“захваченные” сокращения желудочков).
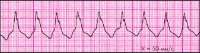
Пароксизмальная желудочковая тахикардия.
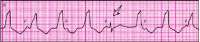
Устойчивая желудочковая тахикардия (частота 120 в мин) с захватом желудочков.
5-й комплекс QRS (показан стрелкой) — синусового происхождения (захват желудочков).
Неотчeтливо видны зубцы Р синусового происхождения (частота 80 в мин), что подтверждает наличие АВ-диссоциации.
2-й и последний тахикардические комплексы QRS — сливные (частичный захват желудочков).
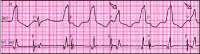 Устойчивая желудочковая тахикардия.
Устойчивая желудочковая тахикардия.
На нижней кривой (чреспищеводная ЭКГ) отчетливо видно разобщение двух ритмов: синусового (с частотой 80 в мин) и тахикардитического желудочкового (с частотой 120 в мин).
2-й комплекс QRS - полный захват желудочков.
Комплексы, отмеченные стрелкой, сливные (частичный захват желудочков).
|
из
5.00
|
Обсуждение в статье: Пароксизмальная тахикардия: классификация, клиника, экг диагностика, неотложная форма при наджелудочковой форме. |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

