 |
Главная |
Механизмы повреждений:
|
из
5.00
|
1. Переломы типа В1(«открытая книга») возникают под действием силы, направленной в сагиттальной плоскости с вращением кнаружи (типичная ситуация -–таз сдавлен в переднезаднем направлении), что приводит к разрыву лонного сочленения и ротационному смещению костей таза, которые «раскрываются» подобно книге. Если расхождение лонного сочленения меньше 2-2,5 см, то крестцовоподвздошный сустав не разорван, если симфиз «открыт» более чем на
2,5 см, имеет место разрыв крестцовоостистой и передней крестцовоподвздошной связок.
2. Переломы типа В2 («закрытая книга») возникают под воздействием силы, направленной во фронтальной плоскости с вращением кнутри («латеральная» травма: типичная ситуация – таз сдавлен с боков), что приводит к повреждению крестцово-подвздошного комплекса с компрессионным переломом передней части крестца и перелому лонной и седалищной костей на одноименной (односторонний тип) или на противоположной (контралатеральный тип) стороне с внутренней ротацией таза, который «закрывается» подобно книге. Остающиеся при этом интактными связки тазового дна и диафрагма таза поддерживают вертикальную стабильность, препятствуя смещениям в этом направлении.
3. Перелом дна вертлужной впадины с центральным вывихом бедра происходит в результате бокового сдавления таза в области больших вертелов, осевой нагрузки на бедро или нагрузки (удар) на большой вертел на стороне повреждения.
4. Механизм переломов края вертлужной впадины – нагрузка по оси бедра.
Переломы таза возникают при сдавлении его в сагиттальной или фронтальной плоскости. Такие условия создаются при сдавлении между буферами вагонов, стеной и движущимся транспортом, при обвалах и завалах, падениях с высоты, дорожно-транспортных происшествиях (наезд транспортных средств на пешехода) и др.
 Наиболее часто встречаются переломы переднего отдела таза. Тазовое кольцо, сжатое сверх пределов его эластичности, ломается в наиболее тонких и слабых местах - верхней и нижней ветвях лобковой и седалищной костей.
Наиболее часто встречаются переломы переднего отдела таза. Тазовое кольцо, сжатое сверх пределов его эластичности, ломается в наиболее тонких и слабых местах - верхней и нижней ветвях лобковой и седалищной костей.
В большинстве случаев наблюдаются односторонние переломы. При переломах ветвей лобковой и седалищной костей отломок имеет форму "бабочки" и смещается кзади (Рис. 56.).
Если травма значительна и сила приложена не только к области симфиза, но и крыльям подвздошной кости, происходит разрыв связочного аппарата
подвздошно-крестцового сочленения. В ряде случаев в заднем отделе тазового кольца возникает перелом подвздошной кости.
Под влиянием сокращения подвздошно-поясничной мышцы, квадратной мышцы поясницы и косых мышц живота при вертикальных переломах переднего и заднего полукольца таза наружная («оторванная») часть таза смещается кверху.
Сжатие таза по диагонали вызывает перелом тазового кольца: на одной стороне в переднем отделе - перелом лобковой и седалищной костей, на другой стороне сзади - вертикальный передом подвздошной кости.
Падение с высоты на седалищные бугры может приводить к возникновению одностороннего или двустороннего вертикального перелома таза и оскольчатого перелома седалищных бугров.
Переломы вертлужной впадины и центральный вывих бедра возникают при сдавлении таза сбоку, при падении на большой вертел или в результате сильного прямого удара.
Отрывные переломы передневерхней ости подвздошной кости, седалищного бугра чаще возникают при беге, игре в футбол и других случаях внезапного и не координированного движения, вызывающего сильное сокращение мышц.
3. Остеохондропатии – этиопатогенез. Остеохондропатия бугристости большеберцовой кости (болезнь Осгуд-Шлаттера) – диагностика, принципы лечения.
Патогенез:
| 1стадия | Дорентгенологическая стадия (асептического некроза) до 6 мес. | Поражается губчатое вещество при интактном хряще (субхондральный асептический некроз, стадия остеопороза). Костная патология не выявляется рентгенологически => при подозрении на костную патологию необходимо использовать методы диагностики с более высокой разрешающей способностью (КТ, МРТ, денситометрия и сцинтиграфия. |
| 2стадия | Стадия склероза (патологического перелома) от 3 до 6-8 мес. | Появляются отчетливые признаки костной патологии (например, сплющивание головки бедренной кости, клиновидная деформация тел позвонков с наиболее частой локализацией кифотической |
| деформации в грудном отделе позвоночника). | ||
| 3стадия | Стадия фрагментации (рассасывания) 1 – 1,5 года | Происходит реваскуляризация зоны поражения, в некротизированный участок кости врастает соединительная ткань, а вместе с ней и сосуды. Одновременно с рассасыванием старой кости идет процесс образования новой кости. |
| 4стадия | Стадия репарации | Секвестрированные тени исчезают, происходит полное замещение некротизированной кости на новообразованную с участками просветления на рентгенограммах. |
| 5стадия | Конечная стадия (вторичных изменений) | Восстановление формы и структуры пораженного участка, характерной для зрелой кости. При благоприятных исходах пораженный участок приближается к своим нормальным анатомическим характеристикам. Однако, при самых идеальных исходах восстановление, например, головки бедренной кости или позвонков |
| происходит не более чем на 85%. При менее благоприятных исходах головка бедра приобретает грибовидную форму, снижается высота тел позвонков, что в последующем провоцирует развитие дегенеративных процессов (остеохондроз, деформирующий артроз). |
Остеохондропатия бугристости большеберцовой кости (болезнь ОсгудШлаттера) – болеют чаще мальчики в возрасте 14-16 лет. Поражение обычно одностороннее. В области бугристости отмечаются боли спонтанного характера, усиливающиеся при надавливании на бугристость и при сгибании коленного сустава, локальная отечность мягких тканей. Боль усиливается при напряжении прямой мышцы бедра. Заболевание иногда продолжается около года. Рентгенологически отмечают неправильные и неясные контуры эпифизов бугристости большеберцовой кости, ее фрагментирование. Часто данное заболевание сочетается с остеохондропатией позвоночника, поэтому обязательно проведение дополнительных рентгенологических, сцинтиграфических, денситометрических исследований для исключения ассоциированной патологии.
Лечение. Рекомендуется следующая тактика:
• устранение причины заболевания (если она известна)
• иммобилизация или разгрузка пораженного участка
• стимулирование кровообращения и обмена веществ с помощью физических, физиотерапевтических мероприятий, операций, а также медикаментозных средств.
Профилактика остеохондропатий (асептических некрозов):
• достаточный двигательный режим
• занятия физкультурой в детском возрасте с целью достижения максимальной пиковой костной массы
• рациональное питание с целью профилактики остеопороза
• выявление групп риска в детском возрасте с целью раннего ( на дорентгенологической стадии) выявления возможных остеохондропатических изменений, их диагностика с применением КТ, МРТ, денситометрии, сцинтиграфии и лабораторных методов.
4. Задача. Пострадавший 45 лет. Обожжены передняя поверхность туловища, за исключением трех участков неправильной формы величиной приблизительно с ладонь пострадавшего каждый, а также лицо. Пострадавший долгое время находился в закрытом помещении, охваченном пожаром. Ожоговая поверхность представляет собой участки гиперемии с пузырями без геморрагического содержимого. Пузыри частично вскрылись. Поставьте диагноз. Определите тяжесть ожогового поражения и прогноз. Укажите объем оказания медицинской помощи в догоспитальном периоде и в приемном отделении стационара.
Диагноз: Ожог IIIA степени.
Для оценки тяжести ожогового поражения используем метод ладони и правило девяток.
Правило девяток состоит в том, что относительная площадь отдельных участков тела примерно равна величине, кратной девяти. Согласно этому правилу, площадь головы и шеи примерно равна 9%, руки — 9%, передней, как и задней поверхности туловища — 2 раза по 9%, ноги — 2 раза по 9%. Правило девяток как самостоятельный метод более всего подходит для определения площади ограниченных сливных поражений: вся рука, голень и стопа и т. д.
Метод ладони предусматривает, что площадь ладони взрослого пациента составляет около 1% всей площади его тела.
Итак, у пациента имеется ожог передней поверхности туловища, следовательно, по правилу девяток площадь ожога составит 18%, но у него есть три интактных участка величиной с ладонь. Используя метод ладони, получаем площадь ожога 18-3=15%. Также у пациента обожжено лицо – 9% по правилу девяток. Из всего этого заключаем, что общая площадь поражения 15+9=24% Для оценки прогноза используем правило сотни.
Согласно этому правилу, прогностический индекс (ПИ) определяют как сумму возраста пострадавшего и общей площади ожога. При этом ожог дыхательных путей (ОДП) учитывается как 10% поражения. Если полученная сумма (прогностический индекс) не превышает 60 — прогноз благоприятный. При индексе 61—80 прогноз относительно благоприятный, 81—100 — сомнительный, 101 и более — неблагоприятный. При индексе 101 и более летальность превышает 80%.
Прогностический индекс: 45 (возраст пациента) + 24 (площадь ожога)=69 Прогноз относительно благоприятный.
1. Первая медицинская и доврачебная помощь
Первую медицинскую помощь обожженным оказывают сами пострадавшие в виде само- и взаимопомощи, а также парамедики (пожарные, спасатели, санитарные дружины). Доврачебная помощь осуществляется средним медицинским персоналом. Задачи:
• прекращение действия травмирующего агента,
• профилактика вторичного инфицирования ожоговой раны
• профилактика ожогового шока.
При определении очередности эвакуации предпочтение должно быть отдано тяжелообожженным детям.
В первую очередь из очага эвакуируются пострадавшие с нарушениями дыхания при ожоге верхних дыхательных путей и сопутствующими повреждениями сосудов с наружным артериальным (наложен жгут) или продолжающимся внутренним кровотечением. Затем эвакуируют пострадавших в тяжелом состоянии с обширными ожогами. Пострадавшие с небольшими ожогами выходят из очага самостоятельно или эвакуируются транспортом в положении сидя. Пострадавших, находящихся в тяжелом состоянии, вывозят на приспособленном или санитарном транспорте в положении лежа на носилках.
2. Первая врачебная помощь
Больные с поражением радиоактивными и отравляющими веществами, превышающими допустимую концентрацию (опасные для окружающих), отделяются для частичной санитарной обработки.
Все пострадавшие делятся на 4 сортировочные группы.
Первая сортировочная группа — легкообожженные. В эту группу входят ходячие больные с прогностическим индексом по правилу сотни не более 60. У таких пораженных площадь ожога не превышает 15—20% (глубокие ожоги — не более 10%). Пострадавшие первой сортировочной группы при оказании первой врачебной помощи не нуждаются в инфузионной терапии и могут быть сразу же эвакуированы.
Вторая сортировочная группа — тяжелообожженные.
Прогностический индекс по правилу сотни у таких пострадавших более 60, но менее 100. Это носилочные больные с площадью поражения от 20 до 60% (глубокие ожоги — не более 50%). Все пострадавшие из этой группы нуждаются в противошоковой терапии для подготовки к эвакуации к месту оказания квалифицированной помощи.
Третья сортировочная группа — крайне тяжелообожженные, находящиеся в терминальном состоянии и агонирующие.
Прогностический индекс по правилу сотни превышает 100. Поражение превышает 60% (глубокие ожоги — более 50%). Обожженные этой группы получают симптоматическое лечение, направленное на облегчение страданий. Пострадавшие четвертой
группы — нетранспортабельны.
Противошоковые мероприятия должны включать обезболивающую терапию, борьбу с обезвоживанием и защиту от охлаждения.
Обязательно внутривенное введение анальгетиков с добавлением антигистаминных препаратов. Важным мероприятием является двусторонняя паранефральная блокада по Вишневскому.
При поражении верхней половины туловища и особенно дыхательных путей показана двусторонняя вагосимпатическая блокада по Вишневскому 0,25% раствором новокаина по 40 мл.
Если при ожоговой асфиксии двусторонняя вагосимпатическая блокада оказывается неэффективной или не может быть выполнена из-за быстро прогрессирующего нарушения дыхания, то производят операцию крикотиреотомии.
Из других операций, проводимых при ожогах в период оказания первой врачебной помощи в полном объеме, следует указать на декомпрессионную продольную некротомию при глубоких циркулярных ограниченных ожогах конечностей. Такая некротомия способствует улучшению кровоснабжения дистальных отделов конечности.
Если позволяют условия, то может быть произведена проводниковая блокада соответствующих нервных стволов или футлярная блокада.
Для подготовки к дальнейшей транспортировке пострадавшим, находящимся в тяжелом шоке, проводится трансфузионная терапия: внутривенное введение раствора новокаина небольшой концентрации (не более 0,25%). При оказании первой врачебной помощи, особенно в условиях массового поражения, большое значение имеет пероральное введение жидкости. Противопоказанием к этому является только многократная обильная рвота. Целесообразно применение специальных препаратов для перорального введения при ожоговом шоке. Наиболее просто приготовить соляно-щелочную смесь (к 1 л воды добавляют по 1 чайной ложке натрия хлорида и натрия гидрокарбоната).
В комплекс противошоковой терапии входит и согревание больных, особенно в холодное время. Следует помнить, что обожженные чрезвычайно чувствительны к снижению температуры воздуха. Согревание должно быть общим, а не локальным, так как последнее может привести к усугублению шока.
Профилактика инфекционных осложнений включает введение противостолбнячной сыворотки и анатоксина. Желательно также введение антибиотиков широкого спектра действия.
Туалет раны не производится.
Исключение составляют раны, нуждающиеся в декомпрессионной некротомии, а также раны, загрязненные радиоактивными и отравляющими веществами. В последних случаях проводится их частичная дезактивация и замена повязки.
При обширных ожогах накладывают контурные повязки. Оптимально наложение влажновысыхающей неприлипающей контурной повязки. При отсутствии таковой накладывают повязку с раствором антисептика или антибиотика (влажно-высыхающая лечебная повязка). При невозможности наложить лечебную повязку используют повязку первой помощи.
3. Квалифицированная медицинская помощь
Основной задачей квалифицированной медицинской помощи является лечение по неотложным показаниям, выведение обожженных из ожогового шока и организация быстрейшей доставки пострадавших в специализированные лечебные учреждения.
Лечение ожогового шока проводится в течение 2—3 сут в зависимости от его продолжительности и включает следующие мероприятия:
— новокаиновые блокады;
— оксигенотерапию;
— инфузионную терапию;
— введение обезболивающих, сердечных и других патогенетических средств;
— гормоно-, витамино- и антибиотикотерапию; — щелочное питье и щадящую диету.
В комплекс оказания квалифицированной помощи входит также декомпрессионная некротомия.
Противошоковая терапия должна начинаться с новокаиновых блокад, с помощью которых достигается не только обезболивание, но и нормализация проницаемости капилляров.
Инфузионная терапия — один из ведущих компонентов противошоковой терапии у обожженных. С учетом резкого ограничения или практического отсутствия всасывания жидкости из тканей при ожоговом шоке все препараты должны вводиться внутривенно или внутрикостно.
Оптимальным вариантом является чрескожная пункция и катетеризация подключичной или бедренной вены. Для инфузионной терапии должны использо- ваться следующие растворы:
1) коллоидные (полиглюкин, реополиглюкин, гемодез, альбумин, протеин и т. д.);
2) кристаллоидные (4% раствор натрия гидрокарбоната, раствор Рингера, раствор натрия хлорида, в том числе и для приготовления 0,1% раствора новокаина и т. д.);
3) бессолевые (10—40% растворы глюкозы, осмотические диуретики). Осмотические диуретики вводят как можно раньше, но только после восполнения объема циркулирующей крови!
Щелочное питье и щадящая диета назначаются при отсутствии рвоты. Щадящей считается такая диета, которая не вызывает брожения в кишечнике и не способствует развитию (усугублению) метеоризма.
В специализированные госпитали направляют обожженных без ожогового шока или вышедших из него, у которых возможно развитие II—III фаз ожоговой болезни. Туда же переводят пораженных с глубокими ожогами небольшой площади, однако требующими в дальнейшем оперативного лечения.
Легкообожженных с поверхностным поражением переводят в общехирургический стационар или направляют на амбулаторное лечение в зависимости от обширности и локализации ожога.
4. Специализированная медицинская помощь
Комплексное лечение при общих изменениях во II—III фазах ожоговой болезни включает дезинтоксикацию, коррекцию токсемии, гипо- и диспротеинемии, профилактику инфекционных осложнений и тканевой гипоксии.
Основное внимание уделяют переливанию крови, ее препаратов и кровезаменителей (в том числе и для парентерального питания), антимикробной терапии, включая применение антибиотиков, антисептиков, сульфаниламидных препаратов. Важное значение имеет полноценное питание (200—250 г белка в сутки).
Исход лечения в основном определяет заживление ожоговых ран. При возможности производят первичную хирургическую обработку, включающую первичную некрэктомию (до начала отторжения струпа) и первичную кожную пластику.
В остальных случаях ожоговую рану до отторжения струпа ведут под повязками или помещают больного в камеру с ламинарным потоком стерильного воздуха. После отторжения струпа и подготовки грануляций производят кожную пластику (вторичная кожная пластика). Для закрытия дефекта кожи после глубокого ожога чаще всего применяют пластику свободным кожным лоскутом. Аутокожу для пластики толщиной около 0,3 мм берут дерматомным мето- дом.
Для закрытия обширных дефектов, значительно превышающих размеры донорского места, используют сетчатый лоскут. Взятый дерматомный лоскут с помощью специальных фрез или шаблонов перфорируют продольными насечками в шахматном порядке, сохраняя узкие промежутки кожи. При растяжении сетчатый лоскут увеличивается в 5—12 раз. На месте приживления перемычек лоскута сохраняется нормальная кожа, а в промежутках образуется нежный рубец. В том случае, когда, кроме кожи, необходимо пересадить и подлежащие ткани, пользуются пересадкой лоскута на питающей ножке.В последнем случае сосуды лоскута — артерия и сопровождающие вены — соединяют с соответствующими сосудами реципиента микрохирургическим методом.
Билет № 62.
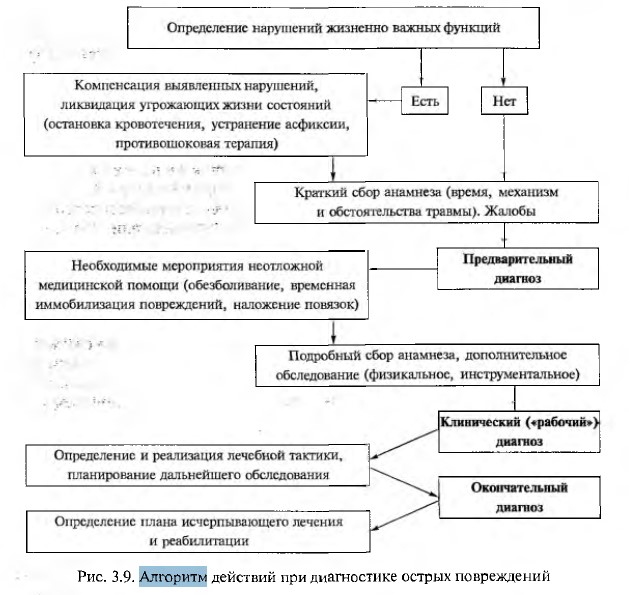
1. Алгоритм обследования пациента с острой травмой См. билет 1 вопрос 1.
2. Переломы диафиза плечевой кости – диагностика, возможные осложнения, оказание помощи в догоспитальном периоде, лечение
|
из
5.00
|
Обсуждение в статье: Механизмы повреждений: |
|
Обсуждений еще не было, будьте первым... ↓↓↓ |

Почему 1285321 студент выбрали МегаОбучалку...
Система поиска информации
Мобильная версия сайта
Удобная навигация
Нет шокирующей рекламы

